药物涂层球囊对冠状动脉左主干分叉病变治疗的临床研究
李蒙,张燕,陈岩,安松涛,刘军,张建红,孟华,李文博,刘磊
冠状动脉(冠脉)左主干病变是冠脉病变中的特殊类型,具有风险更高,预后更差,药物治疗远期疗效差,病死率高的特点。左主干分叉病变是左主干介入治疗中最复杂、难度最大的类型,既往介入治疗策略包括:单支架与双支架术式。然而不论那种术式,主支置入支架后左回旋支(LCX)开口再狭窄率高是分叉病变介人治疗面临的主要问题。药物涂层球囊(DCB)作为一种新的介入治疗技术已逐渐应用于冠脉介入领域;2016 药物涂层球囊临床应用中国专家共识指出,DCB 适合于支架内再狭窄、小血管病变及分叉病变。因而采用左主干至左前降支(左主干-左前降支)置入支架、左回旋支行DCB扩张术成为处理左主干分叉病变的一种策略,但此类策略的临床研究鲜有报道。本研究旨在观察左主干至左前降支置入支架而左回旋支行DCB 扩张术与既往手术策略的临床情况比较,探讨DCB 在左主干分叉病变的应用。
1 资料与方法
研究对象:回顾分析我院2015 年5 月至2017年7 月连续住院的冠脉左主干分叉病变行介入治疗的患者168 例。所有患者术前给予氯吡格雷300 mg,阿司匹林300 mg 口服;术后长期服用阿司匹林100 mg,1 次/d,氯吡格雷75 mg,1 次/d,不少于12个月。根据手术治疗策略分为3 组:单纯球囊扩张组66 例(左主干-左前降支置入支架,左回旋支行球囊扩张)、双支架组58 例(左主干-左前降支、左回旋支均置入支架)、药物球囊组44 例(左主干-左前降支置入支架,左回旋支行药物球囊扩张)。入选标准:(1)年龄18~75 岁,男性或未孕女性;(2)符合中国经皮冠脉介入治疗(PCI)指南推荐适合行PCI 的冠脉病变。(3)不能耐受外科手术或外科手术高危或不适合外科冠脉旁路移植术(CABG)患者;(4)冠脉造影提示左主干分叉病变为Medina分型1,1,1,为真分叉病变;(5)左回旋支开口直径在2.25~2.75 mm;(6)入选患者均完成对吻扩张;(7)研究经本院伦理委员会审核批准,针对患者的所有操作及治疗均签订知情同意书。排除标准:(1)急性心肌梗死;(2)合并多支血管弥漫病变、解剖特点适合CABG 患者;(3)严重心功能不全;(4)6 个月以内曾患脑梗死或脑出血者;(5)患者预期寿命小于1 年;(6)严重肝肾功能损害;(7)术后不需要或未能完成最终对吻扩张者;(8)DCB应用于左回旋支开口后,出现C 型以上夹层,需要更换策略为双支架者。
研究方法:记录患者的基本临床资料,包括性别、年龄、体重指数、高血压、糖尿病、高脂血症等及吸烟史、服药情况等。受试者均于清晨空腹采集肘静脉血3 ml,送本院检验科。冠脉造影及PCI:采用飞利浦PHILIPSUNIQFD20 和西门子Artis zee Ⅲceiling 血管造影机。经桡动脉或股动脉入路,进行多体位投照,以明确冠脉病变部位及严重程度。然后在心脏舒张末期,进行冠脉造影定量分析(QCA)测定冠脉直径及病变狭窄程度,均由2 名有经验技师分别独立盲测。术中介入操作严格遵守介入操作规范,入选患者为双支架患者或单支架术中边支开口受累患者完成对吻扩张(边支与主支球囊推送至分叉处对齐并同步充盈、同步减压球囊,扩张时间10~15 s)。测量术前左主干、左前降支、左回旋支的最小管腔直径(MLD)、术前狭窄,术中支架、药物球囊、边支球囊支架直径,术后即刻最小管腔直径、即刻管腔获得情况;术后1 年最小管腔直径、直径狭窄、术后管腔丢失、支架内再狭窄、支架内血栓等情况。并统计术中血管内超声(IVUS)指导患者的IVUS 资料:左主干及左回旋支术前最小管腔直径、术前最小管腔面积(MLA)、术前管腔面积(CSA)狭窄率、术后即刻支架内最小管腔直径、术后即刻支架内最小管腔面积和左回旋支术前开口面积、术前开口面积狭窄、术后即刻左回旋支开口面积。随访时间为术后1 年,随访方法包括门诊随访、电话随访、住院造影复查。
终点事件和定义:主要的研究终点为心脏原因导致的主要不良心脏事件(MACE;包括心绞痛、心肌梗死、心原性死亡、支架内再狭窄、靶病变重建及支架内血栓形成的情况)。如同一患者发生多种事件,按事件种类分别计算。
统计学方法:应用SPSS19.0 统计学软件分析数据。计量资料用±s表示,组间的比较采用单因素方差分析;计数资料用例(%)表示,用χ2检验;P<0.05 为差异有统计学意义。
2 结果
三组患者基线资料比较(表1):三组患者在年龄、性别、体重指数、高血压、糖尿病、吸烟史、家族史、高脂血症、口服药物等方面差异均无统计学意义(P<0.05)。
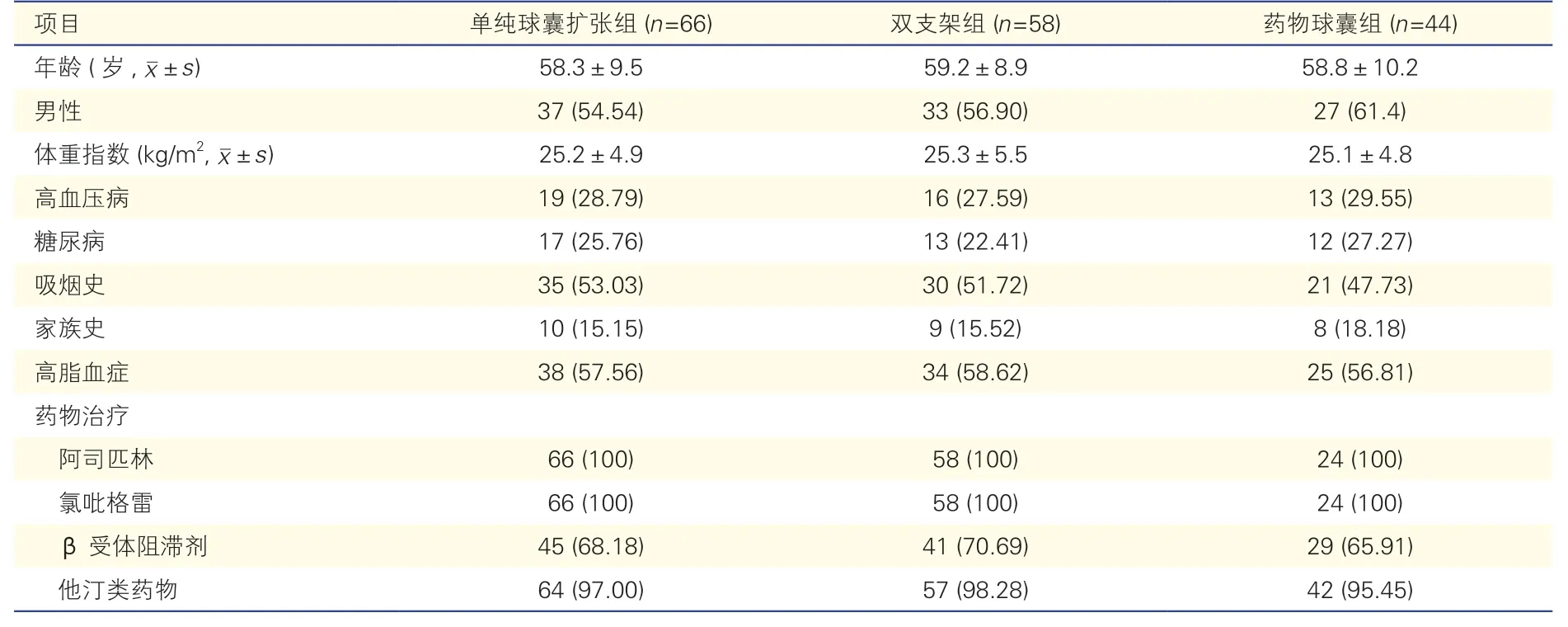
表1 三组患者基线资料比较[例(%)]
患者术中及术后即刻冠脉造影定量分析(QCA)(表2):三组在左主干及左前降支的术前最小管腔直径、术前管腔狭窄、术中支架或球囊直径、术后即刻最小管腔直径、术后即刻残余狭窄差异均无统计学意义。三组左回旋支术前开口直径及开口狭窄差异亦无统计学意义;左回旋支术中支架或球囊直径及术后即刻开口直径方面,双支架组及药物球囊组均大于单纯球囊扩张组(P<0.05),差异有统计学意义,双支架组及药物球囊组间差异无统计学意义;左回旋支术后即刻开口狭窄,双支架组及药物球囊组均小于单纯球囊扩张组(P<0.05),差异有统计学意义,双支架组及药物球囊组间差异无统计学意义。三组在IVUS 应用上差异无统计学意义。
三组患者术中IVUS 资料比较(表3):三组间左主干及左前降支术前的最小管腔直径、最小管腔面积、管腔的横截面积狭窄率及术后即刻支架内最小管腔直径、即刻支架内最小管腔面积差异均无统计学意义。三组在左回旋支术前开口面积、开口面积狭窄率方面差异亦无统计学意义;术后即刻开口面积双支架组大于药物球囊组,但差异无统计学意义,两组均大于单纯球囊扩张组,差异有统计学意义(P<0.05)。
术后1 年三组患者冠脉造影定量分析(表4):术后1 年内,单纯球囊扩张组、双支架组、药物球囊组分别有41 例(62.12%)、43 例(74.14%)、31 例(70.45%)行冠脉造影复查。三组在左主干及左前降支最小管腔直径、残余狭窄及管腔丢失差异无统计学意义;左回旋支开口管腔直径双支架组与药物球囊组均大于单纯球囊扩张组;左回旋支开口残余狭窄及开口管腔丢失双支架组与药物球囊组均小于单纯球囊扩张组;且开口管腔丢失双支架组大于药物球囊组,差异均有统计学意义(P<0.05)。总的支架内再狭窄,药物球囊组优于双支架组(P<0.05);而三组总的支架内血栓发生率差异无统计学意义。
术后1 年三组患者临床随访(表5):术后1 年内单纯球囊扩张组心绞痛发病率高于双支架组及药物球囊组,差异均有统计学意义(P<0.05);而双支架组与药物球囊组心绞痛发病率差异无统计学意义。三组在心肌梗死、靶病变血运重建(TLR)及心原性死亡等事件发病率上差异无统计学意义。
表2 三组患者术前、术中及术后即刻冠状动脉造影定量分析比较(±s)
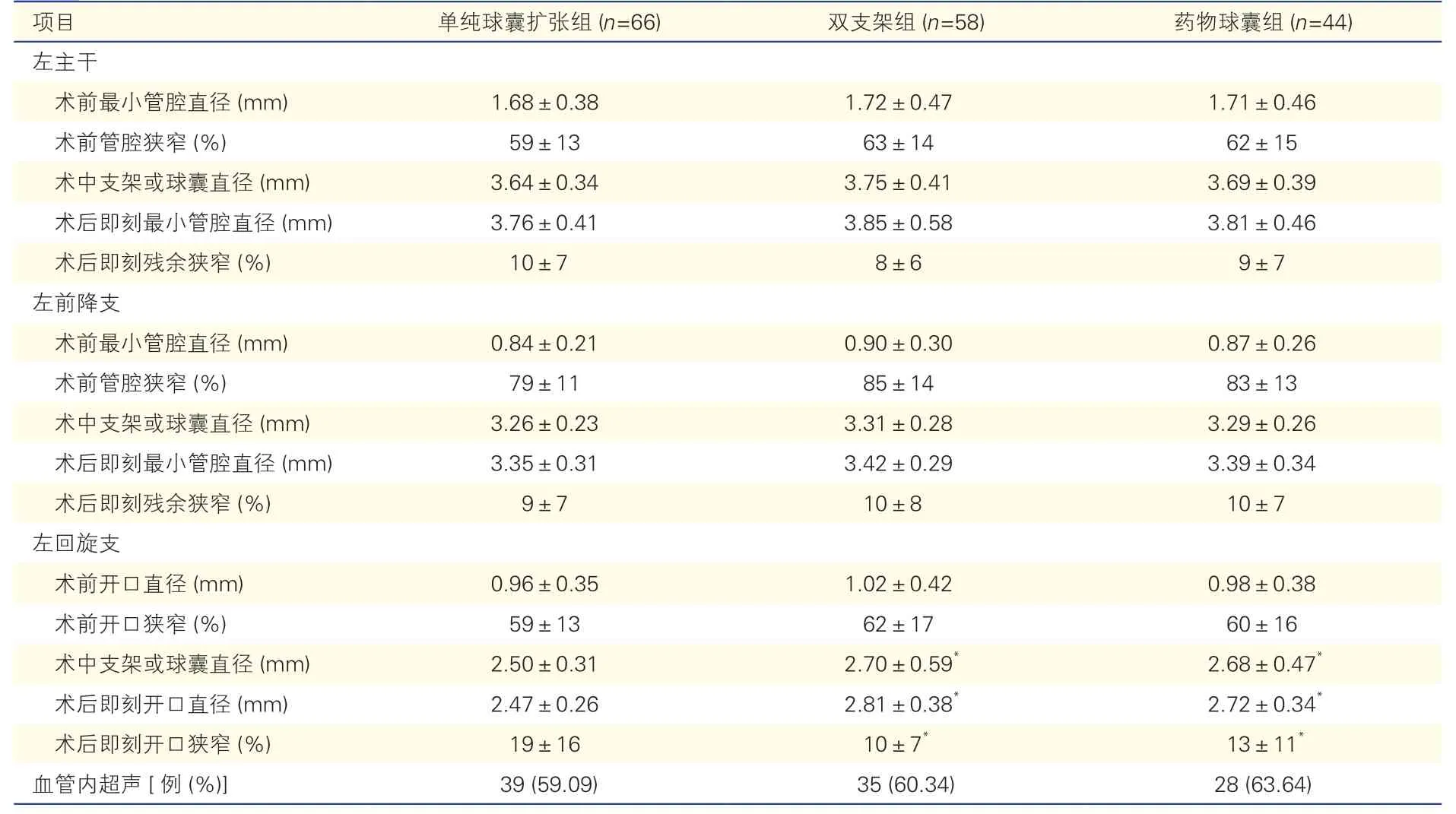
表2 三组患者术前、术中及术后即刻冠状动脉造影定量分析比较(±s)
注:与单纯球囊扩张组比较*P<0.05
表3 三组患者术中血管内超声资料比较(±s)
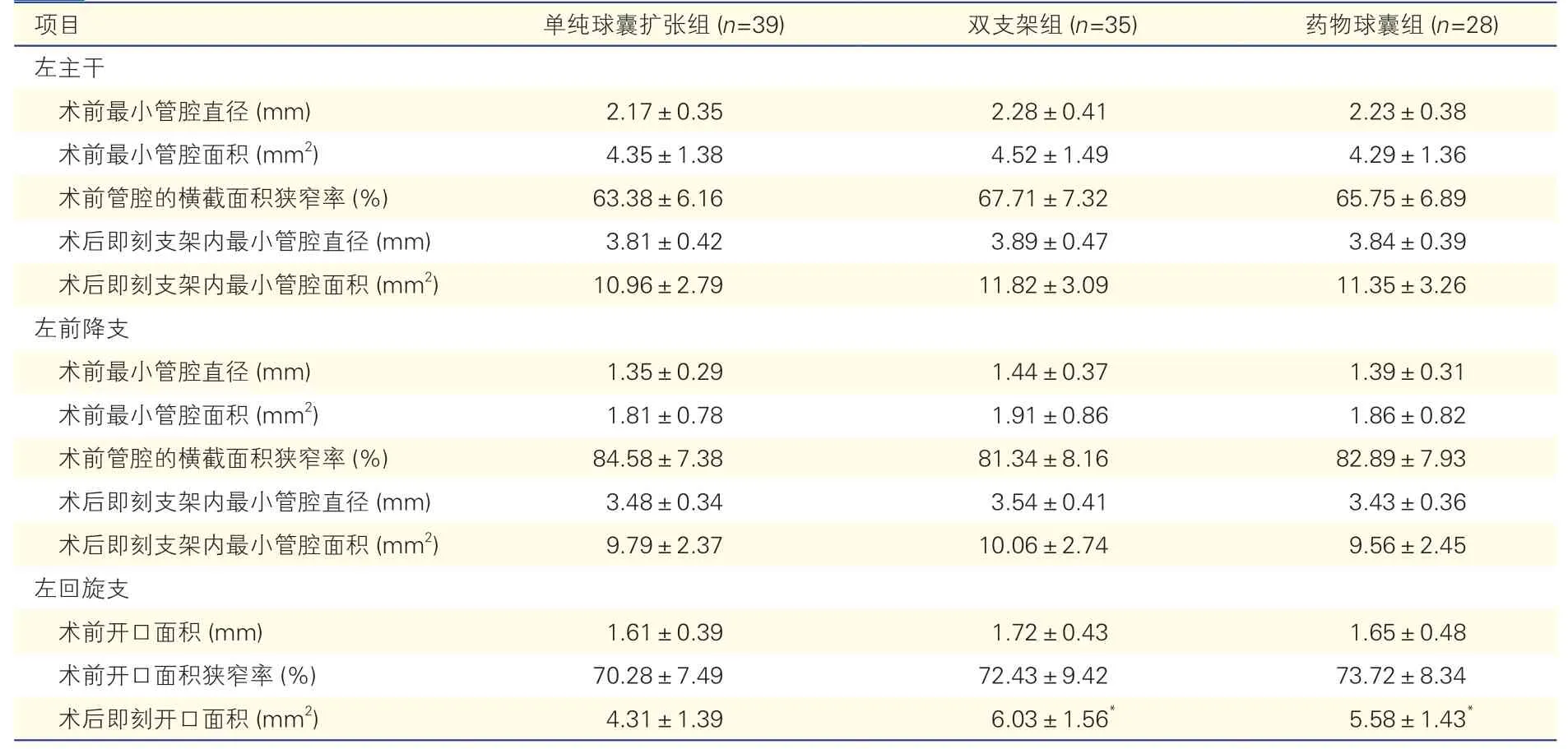
表3 三组患者术中血管内超声资料比较(±s)
注:与单纯球囊扩张组比较*P<0.05
表4 术后1 年三组患者冠状动脉造影定量分析比较(±s)
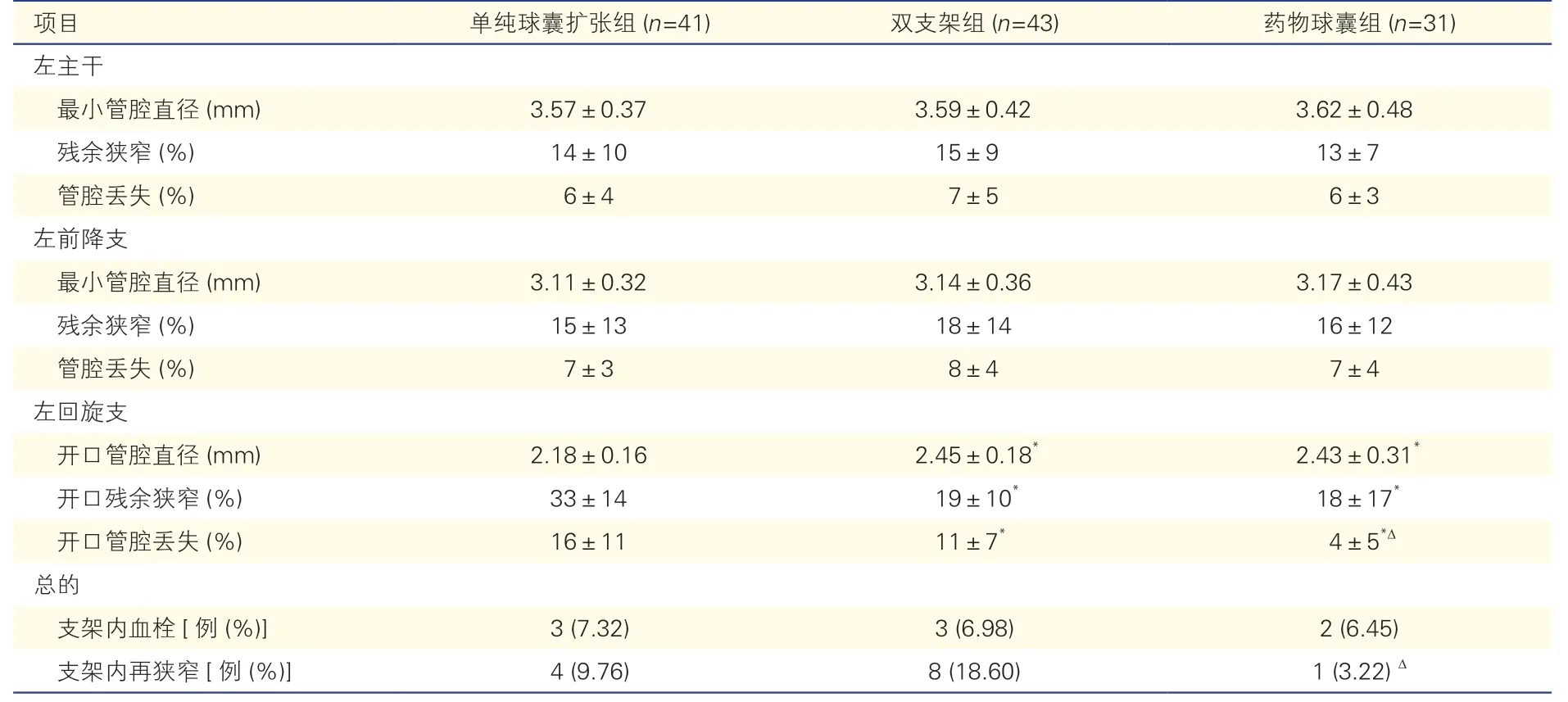
表4 术后1 年三组患者冠状动脉造影定量分析比较(±s)
注:与单纯球囊扩张组比较*P<0.05,与双支架组比较ΔP<0.05

表5 术后1 年三组患者临床随访[例(%)]
3 讨论
随着冠脉介入技术的发展和操作技巧、器械的进步,已有多项研究证实对于无保护左主干病变患者,PCI 不逊于CABG 的疗效与安全性[1-3]。然而PCI 处理分叉病变具有并发症发生率较高、再狭窄率高及临床预后差等特点[4-5],使得左主干分叉病变成为介入治疗的最具挑战的难点。
对于左主干分叉病变,特别是真性分叉病变,在主支置入支架后边支开口往往有不同程度受累;术后边支开口面积小被认为是再狭窄率高的主要原因之一[6]。分叉病变的不同处理策略与术后即刻效果及预后密切相关。单支架较双支架有低的MACE及好的临床预后[7],然而无法解决分叉边支受累情况。本研究旨在探讨左主干真性分叉病变不同术式选择在术后即刻效果及预后情况的比较,以期为不同术式选择提供依据。
DCB 通过局部向冠脉血管壁释放抗增殖药物,从而达到抑制血管内膜增生的效果[8]。与药物洗脱支架(DES)相比,DCB 无聚合物基质,又无金属网格残留,从而减少内膜炎症反应,大大降低血栓形成风险,并可缩短双联抗血小板治疗的时间(DCB 术后仅需1~3 个月双联抗血小板治疗)[9];乔树宾等[10]研究显示对于肾功能衰竭、出血风险高、近期需要手术及拒绝置入支架的患者,DCB 治疗冠脉病变可能是优先选择。目前DCB 多应用于支架内再狭窄[11]、小血管病变和分叉病变及上述人群等。双支架技术操作复杂,支架内再狭窄和血栓更易发生,双联抗血小板治疗的时间或许更长。PEPCAD V分叉病变研究[12]结果显示,DCB 治疗分叉病变具有可行性。Kleber 等[13]结果显示,药物球囊组较普通球囊在分叉病变治疗中更具优势。2016 药物涂层球囊临床应用中国专家共识将分叉病变列为DCB 适应证[14]。目前分叉病变中,DCB 的应用成为一种新的选择。但其在左主干分叉病变中应用的临床病例较少、临床研究更少。本研究讨论在左主干真性分叉病变中左回旋支管腔相对较小时,左主干-左前降支置入支架左回旋支行DCB 与传统处理方式的利弊,具有一定的领先性和较高的临床指导价值。
本研究提示,仅在术后即刻来看,在左回旋支术后即刻最小管腔直径术后和残余狭窄方面药物球囊组稍劣于双支架组,优于单纯球囊扩张组。而在随后的1 年研究发现,药物球囊组术后1 年的左回旋支开口管腔直径呈增大趋势、残余狭窄呈减少趋势,而单纯球囊扩张组及双支架组术后1 年的左回旋支开口管腔直径呈减少趋势、残余狭窄呈增加趋势,与Kleber 等[13,15]研究类似。术后1 年内药物球囊组在左回旋支开口管腔直径及残余狭窄方面不劣于双支架组,均优于单纯球囊扩张组。而在术后1年支架内再狭窄发生率方面,药物球囊组优于双支架组,差异有统计学意义,与Berland 等[16]研究有相似之处。在术后1 年的临床随访中,药物球囊组的心绞痛发生率与双支架组差异无统计学意义,两者均低于球 囊扩张组,考虑可能与左回旋支开口狭窄相关。三者在心肌梗死、TLR 和心原性死亡等方面差异无统计学意义;总之,药物球囊组不劣于双支架组及单纯球囊扩张组。对于左主干真性分叉病变(左回旋支直径为2.25~2.75 mm),采用左主干-左前降支行支架置入、而左回旋支行DCB 扩张可能成为一种策略选择。
然而,本研究有一定局限性:(1)样本量较小;(2)随访时间有限;(3)患者数据为QCA 所得,若为光学相干断层成像技术(OCT)或IVUS 结果准确性更高;(4)本研究左回旋支管腔直径仅局限2.25~2.75 mm,药物球囊临床应用上时间尚短,其临床疗效及缺点尚需长期、多方位研究。故本研究结论尚需大规模、长期临床研究验证。

