甲状腺乳头状癌组织LGR5、Cath-D表达变化及其与患者临床病理特征的关系
徐宁,王小保,马运涛,高靖
(1 天津中医药大学第一附属医院,天津300241;2 天津市滨海新区中医医院)
甲状腺癌是最常见的内分泌系统恶性肿瘤,约占全身恶性肿瘤的1%。近年来,甲状腺癌的发病率呈明显上升趋势,并已成为发病率增长最快的恶性肿瘤[1]。乳头状癌(PTC)是最常见的甲状腺癌病理类型,占全部甲状腺癌的80%~90%,早期即具有淋巴结转移倾向[2]。手术切除是临床治疗PTC最常用的方法,但术后复发和转移是当前无法避免的难题。目前,关于PTC术后复发和转移的分子机制尚不清楚。富含亮氨酸重复序列的G蛋白偶联受体5(LGR5)是G蛋白偶联受体家族成员之一,其基因定位于染色体12q21.1,编码的蛋白质富含亮氨酸重复序列受体,是具有七次跨膜结构域受体超家族成员,可参与经典的Wnt信号传导途径。有研究发现,LGR5可参与调控恶性肿瘤细胞增殖、凋亡、侵袭、转移及免疫逃逸等过程,在肿瘤形成和恶性进展中具有重要作用[3]。组织蛋白酶D(Cath-D)是一种普遍存在于真核细胞溶酶体内的天冬氨酸蛋白酶,具有胃蛋白酶样活性,在激素和生长因子等蛋白水解活化中发挥重要作用。Cath-D基因定位于染色体11p15.5,该基因表达异常能促进肿瘤细胞增殖、侵袭和迁移等[4]。近年研究发现,LGR5能够通过激活Wnt/β-连环蛋白信号传导,促进Cath-D表达,从而促进肿瘤细胞的侵袭、迁移和上皮-间质转化等[5]。但目前LGR5、Cath-D在PTC发生、发展中的作用尚不清楚。为此,本研究观察了PTC组织LGR5、Cath-D表达变化,并分析其与患者临床病理特征的关系。现报告如下。
1 资料与方法
1.1 临床资料 选择2014年9月~2017年3月天津中医药大学第一附属医院收治的初诊PTC患者79例。所有患者经术后组织病理检查明确诊断。纳入标准:①符合PTC诊断[6];②采取甲状腺切除手术;③初诊,术前未行任何抗肿瘤治疗。排除标准:①其他病理类型甲状腺癌或合并其他部位肿瘤者;②术前接受抗肿瘤治疗者;③临床病理资料不完整者。其中,男27例、女52例,年龄35~71岁(<45岁42例、≥45岁37例);肿瘤直径:≥2 cm 41例,<2 cm 38例;组织分化程度:高中分化48例,低未分化31例;TNM分期:Ⅰ、Ⅱ期45例,Ⅲ、Ⅳ期34例;有淋巴结转移37例,无淋巴结转移42例;有局部浸润39例,无局部浸润40例。本研究经天津中医药大学第一附属医院医学伦理委员会批准,患者或其家属知情同意。
1.2 LGR5、Cath-D表达检测 采用免疫组化SP法。取手术切除的甲状腺癌组织及其配对的癌旁正常组织(距肿瘤组织边缘>2 cm且经组织病理检查证实为正常甲状腺组织),中性甲醛固定,常规脱水、透明,石蜡包埋,5 μm厚连续切片。将切片置于65 ℃烘箱烤片2 h,常规二甲苯脱蜡、梯度乙醇水化,140 ℃高压锅内加热抗原修复,自然冷却2 h,3% H2O2灭活内源性过氧化物酶活性。正常山羊血清封闭,分别加入兔抗人LGR5、Cath-D单克隆抗体(稀释比均为1∶500),4 ℃孵育过夜。次日,加入生物素标记的山羊抗兔IgG二抗(稀释比1∶500),37 ℃孵育30 min。DAB显色,苏木素复染,常规梯度乙醇脱水、二甲苯透明,中性树胶封片,显微镜下观察。以PBS代替一抗作为阴性对照。
采用双盲法由两位病理科医师独立阅片。LGR5阳性染色定位于细胞膜、细胞质,呈棕褐色颗粒状;Cath-D阳性染色定位于细胞质,呈棕褐色颗粒状。每张切片随机选取5个200倍视野,评估染色强度;计数每视野阳性细胞数,计算阳性细胞比例。染色强度评分:未着色为0分,浅黄色为1分,棕黄色为2分,棕褐色为3分;阳性细胞比例评分:≤5%为0分,>5%~25%为1分,>25%~50%为2分,>50%为3分。染色强度评分与阳性细胞比例评分乘积≥2为LGR5或Cath-D阳性表达。
1.3 统计学方法 采用SPSS23.0统计软件。计数资料比较采用χ2检验或Fishers精确概率检验。相关性分析采用Spearman相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 甲状腺癌组织与癌旁正常组织LGR5、Cath-D表达比较 甲状腺癌组织与癌旁正常组织LGR5阳性表达率分别为63.29%(50/79)、5.06%(4/79),Cath-D阳性表达率分别为72.15%(57/79)、6.33%(5/79)。甲状腺癌组织LGR5、Cath-D阳性表达率均明显高于癌旁正常组织(χ2分别为59.531、71.779,P均<0.05)。
2.2 甲状腺癌组织LGR5表达与Cath-D表达的关系 Spearman相关分析显示,甲状腺癌组织LGR5阳性表达与Cath-D阳性表达呈正相关关系(r=0.625,P<0.01)。
2.3 甲状腺癌组织LGR5、Cath-D表达与患者临床病理特征的关系 甲状腺癌组织LGR5阳性表达与肿瘤直径、TNM分期、淋巴结转移及局部浸润有关(P均<0.05),与患者性别、年龄、组织分化程度无关(P均>0.05);甲状腺癌组织Cath-D阳性表达与肿瘤直径、组织分化程度、TNM分期、淋巴结转移及局部浸润有关(P均<0.05),而与患者性别、年龄无关(P均>0.05)。见表1。
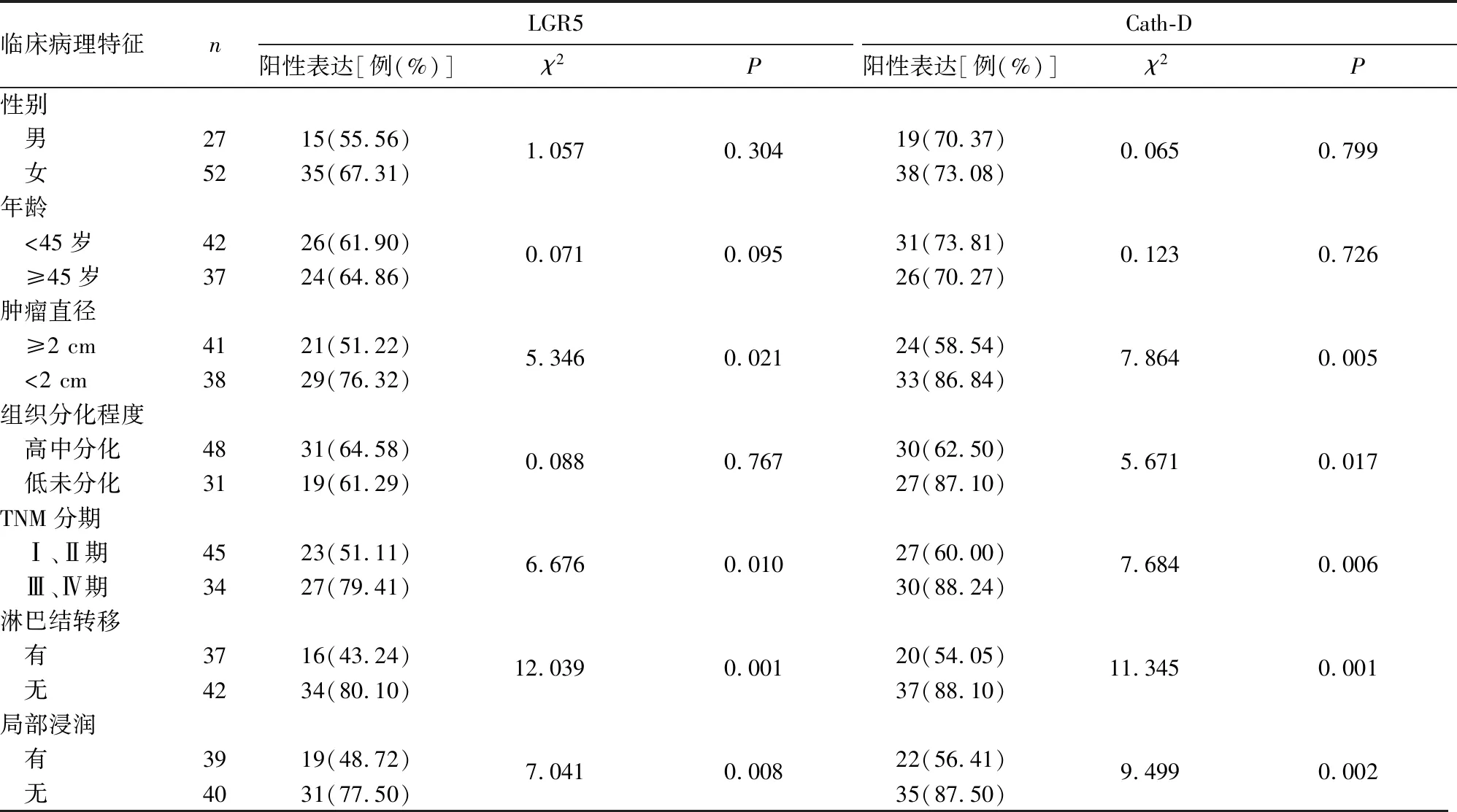
表1 甲状腺癌组织LGR5、Cath-D阳性表达与患者临床病理特征的关系
3 讨论
甲状腺癌是最常见的内分泌系统恶性肿瘤,约占全身恶性肿瘤的1%,近年来其发病率逐年上升并呈年轻化趋势[7]。甲状腺癌有多种病理类型,以PTC最常见、恶性程度最低[8]。绝大多数PTC治疗采取外科手术切除,总体预后良好。但由于PTC早期易发生区域淋巴结转移,尤其是颈部淋巴结转移,故部分患者术后复发和转移的风险较高。目前,PTC形成和恶性进展的分子机制尚不完全清楚,因而有必要深入探索与PTC恶性生物学行为相关的因子,以便更好地预测肿瘤复发和转移。
LGR5又称GPR49,属于G蛋白偶联受体蛋白家族成员,广泛分布于人体组织中,是多种组织成体干细胞的标志物,能够维持正常细胞的增殖、分化过程。近年研究发现,在结直肠癌、卵巢癌、肝癌等组织中LGR5表达异常增加,并可通过激活Wnt/β-catenin信号通路促进肿瘤细胞增殖、浸润和迁移等,有可能是肿瘤发生、发展的重要驱动因子[9]。本研究结果显示,甲状腺癌组织LGR5阳性表达率明显高于癌旁正常组织。与以往在其他恶性肿瘤组织中的报道基本一致,提示LGR5可能与PTC形成有关,其机制可能是肿瘤微环境中干细胞生长因子分泌增多,结合并活化由LGR5构成的细胞表面R-spodin受体,进而激活Wnt/β-catenin信号通路,从而影响PTC细胞增殖和迁移[10]。本研究发现,甲状腺癌组织LGR5阳性表达与肿瘤直径、TNM分期、淋巴结转移及局部浸润有关,与患者性别、年龄、组织分化程度无关,提示LGR5表达增加与PTC恶性进展有关。PTC组织LGR5表达增加能够促进TWIST1等转录因子表达增加,进而促进肿瘤细胞上皮-间质转化,导致肿瘤恶性进展[11]。此外,LGR5在肿瘤血管生成中发挥重要作用。LGR5表达增加能够促进血管内皮生长因子表达,导致肿瘤微血管密度增加,不仅能促进肿瘤生长,还有利于肿瘤局部侵袭和远处转移[12]。
Cath-D定位于人染色体11p15.5,作为一种天冬氨酰蛋白酶,广泛分布于细胞的溶酶体中。Cath-D可在酸性环境下降解蛋白质,与其他组织蛋白酶协同参与细胞内蛋白质的分解、代谢等,并能作为酶抑制剂和激活剂参与体内各种生理或病理生理过程。近年研究发现,在多种恶性肿瘤组织中Cath-D表达异常增加,其表达异常与肿瘤恶性程度和患者预后不良密切相关[13]。本研究结果显示,甲状腺癌组织Cath-D阳性表达率明显高于癌旁正常组织。与以往在其他恶性肿瘤组织中的报道基本一致,提示Cath-D可能与PTC形成有关,其机制可能是在激素、生长因子等因素刺激下,转录因子AP-1、SP-1表达增加,结合并活化Cath-D表达[14]。Zhang等[15]研究表明,Cath-D过表达通过增强细胞间黏附分子1表达,从而促进肿瘤细胞的侵袭和迁移。Pranjol等[16]研究表明,Cath-D能够通过非蛋白水解机制增加人网膜微血管内皮细胞增殖和迁移,进一步导致ERK1/AKT激活,通过激活网膜微血管系统而发挥促进血管生成作用,进而引起肿瘤恶性进展。因此,Cath-D能够在一定程度上反映肿瘤的恶性程度。本研究发现,甲状腺癌组织Cath-D阳性表达与肿瘤直径、组织分化程度、TNM分期、淋巴结转移及局部浸润有关,而与患者性别、年龄无关。提示Cath-D表达增加与PTC恶性进展有关,其机制可能是Cath-D的酸性蛋白分解活性可溶解细胞外基底膜,细胞外基质形成溶解区,从而促进PTC细胞增殖并加速其迁移。
本研究结果还发现,甲状腺癌组织LGR5阳性表达与Cath-D阳性表达呈正相关关系。目前,对二者相互作用的机制尚不清楚,可能是Cath-D与LRP1结合能够激活经典的Wnt信号通路,进而促进LGR5表达。
综上所述,PTC组织LGR5、Cath-D表达上调,二者表达上调能协同促进PTC形成和恶性发展。但由于本研究样本量较少,其结论还有待于多中心、大样本量进一步研究证实。

