低T3综合征与急性脑梗死严重程度及死亡的相关性研究*
鲁远君,李小荣,费 容,文治成,曾建涛,宋金玲
(重庆市长寿区人民医院:1.神经内科;2.检验科 401220)
脑梗死是缺血性卒中的总称,是由于脑组织局部供血动脉血流的突然减少或停止造成该血管供血区的脑组织缺血、缺氧坏死。低T3综合征[三碘甲状腺原氨酸(triiodothyronine,T3)水平降低而促甲状腺激素(thyroid-stimulating hormone,TSH)水平不升高]是临床上无甲状腺功能低下表现的非甲状腺疾病,又称非甲状腺疾病综合征,存在于各种危重症疾病中。在急性脑血管病中低T3综合征和低血清T3水平是常见并发症[1]。研究表明,血清T3水平与急性缺血性卒中患者的预后有关,低T3综合征被报道与较差的临床转归有关[2-4]。近期研究表明,在正常范围内较低的总三碘甲状腺原氨酸(total triiodothyroionine,TT3)水平与缺血性卒中较差的短期结局有独立的联系[5]。本文旨在探讨低T3综合征与脑梗死严重程度及死亡的相关性。
1 资料与方法
1.1一般资料 选取2015年1月至2016年12月本院神经内科收治的急性脑梗死患者177例为研究对象,年龄42~84岁。纳入标准:(1)年龄大于40岁;(2)发病48 h以内入院,经头颅CT或MRI证实病灶位于大脑半球、脑干及小脑,符合《中国急性缺血性脑卒中诊治指南2014》的诊断标准[6];(3)同意并签署知情同意书。排除标准:(1)合并甲状腺功能亢进、甲状腺功能减低、桥本甲状腺炎、甲状腺瘤等甲状腺疾病,且近期内服用影响甲状腺功能的药物;(2)合并严重心、肺、肝、肾功能不全;(3)合并严重感染;(4)长期服用糖皮质激素或胺碘酮等药物。选择本院同期健康体检者168例作为健康对照。本研究经重庆市长寿区人民医院伦理委员会批准(2015001)。两组年龄、性别、吸烟史、饮酒史及家族史比较差异无统计学意义(P>0.05),见表1。

表1 脑梗死组与对照组一般资料比较
1.2方法 所有患者入院24 h内测量身高、体质量,完成血压、血糖、血脂、心肌酶谱、肝肾功能、心电图等检查,并计算患者体质量指数(body mass index,BMI)。患者入院第2天清晨6:00-7:30安静状态下采集空腹肘静脉血3 mL,室温下静止30 min,2 500 r/min离心10 min,-20 ℃冰箱保存待检。采用放射免疫分析法测定血清TT3、游离三碘甲腺原氨酸(FT3)、总甲状腺素 (TT4)、游离甲状腺素 (FT4)、TSH水平。患者入院时的神经功能缺损程度评定采用美国国立卫生研究院卒中量表(national institute of health stroke scale,NIHSS)标准:轻度,NIHSS≤4分;中度,IHSS为5~14分;重度,NIHSS≥15分。出院随访包括电话随访或门诊随访,自登记时开始记录随访时间(18~24个月)。终点事件包括主要终点(脑梗死和短暂性脑缺血发作)、次要终点(急性心绞痛和心肌梗死)和各种原因的死亡,出现终点事件则随访结束。出院随访平均30.819个月。

2 结 果
2.1两组低T3综合征构成情况 对照组低T3综合征构成比明显低于脑梗死组,差异有统计学意义(χ2=11.533,P=0.001),见表2。

表2 对照组与脑梗死组低T3综合征构成情况(n)
2.2脑梗死患者临床资料分析 轻、中、重度脑梗死患者年龄、性别、吸烟史、饮酒史、家族史、高血压、糖尿病、高脂血症及BMI比较差异无统计学意义(P>0.05),心房纤颤、NIHSS评分差异有统计学意义(P<0.05),见表3。
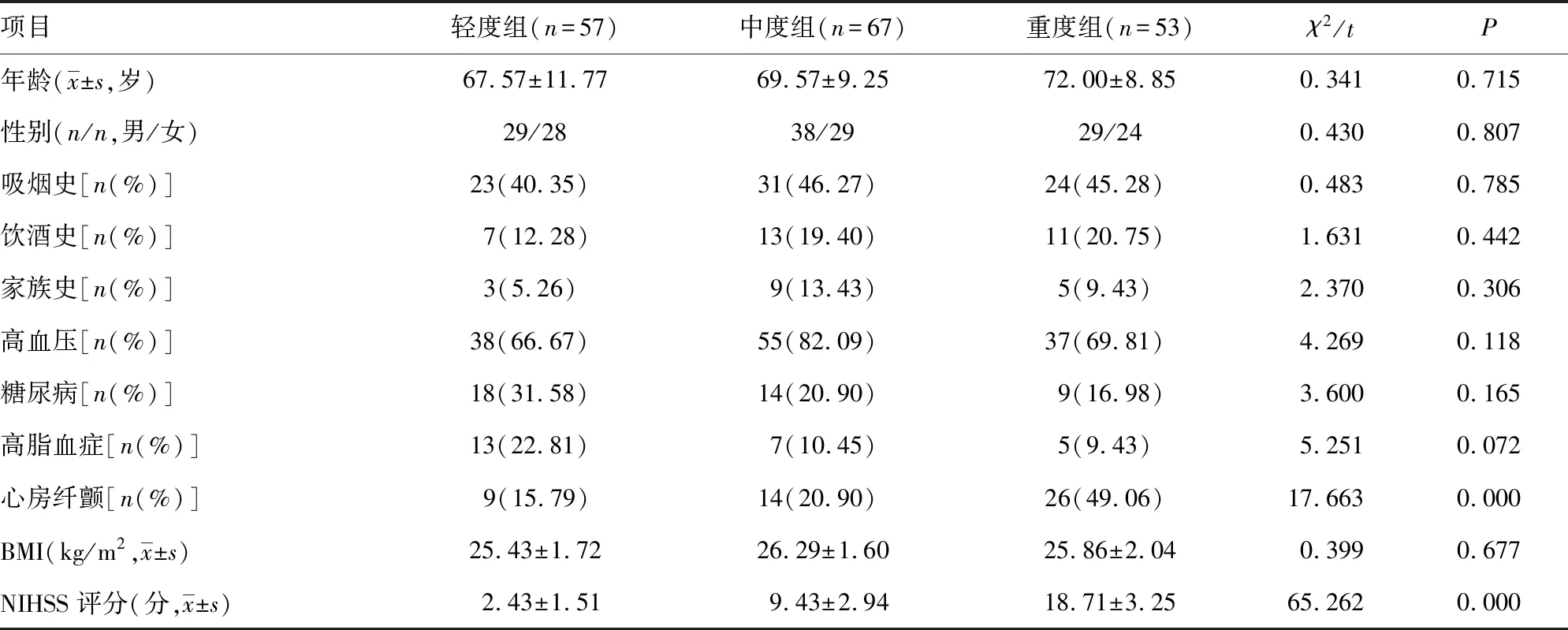
表3 脑梗死患者不同分型临床资料比较
2.3脑梗死不同分型低T3综合征构成情况 轻、中、重度脑梗死患者低T3综合征构成比差异有统计学意义(χ2=12.920,P=0.002),见表4。

表4 脑梗死患者不同分型低T3综合征构成情况(n)
2.4中、重度脑梗死存活组与死亡组临床资料比较 出院随访,发病后2周死亡30例,其中中度脑梗死组11例,重度脑梗死组19例。中、重度脑梗死存活组与死亡组患者年龄、性别、吸烟史、饮酒史、家族史、高血压、糖尿病、高脂血症、BMI、心房纤颤及NIHSS评分比较,差异无统计学意义(P>0.05),见表5。
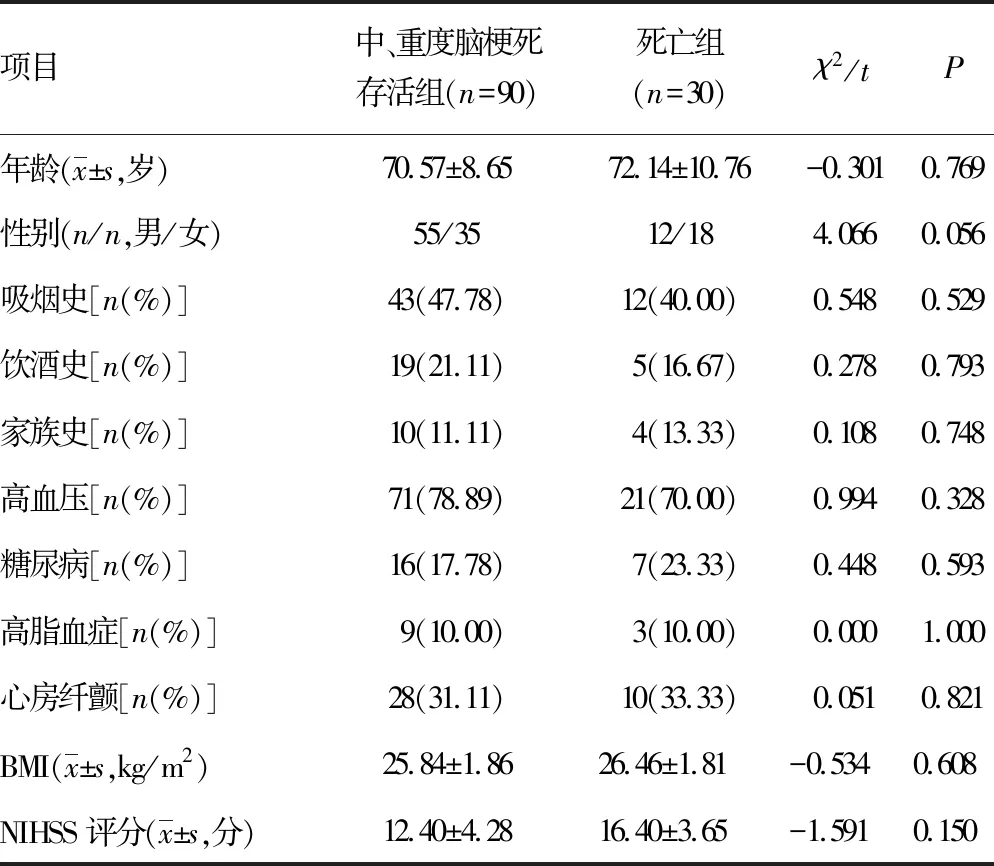
表5 中、重度脑梗死存活组与死亡组的临床资料比较
2.5中、重度脑梗死存活组与死亡组低T3综合征构成情况 中、重度脑梗死存活组与死亡组低T3综合征构成比差异无统计学意义(χ2=3.523,P=0.061),见表6。

表6 中、重度脑梗死存活组与死亡组低T3综合征构成情况(n)
3 讨 论
甲状腺激素包括T3和T4,血浆中的T4完全由甲状腺分泌,血浆中的T3 20%来自甲状腺直接分泌,80%来自血浆中T4在外周的转化。甲状腺素有促进细胞代谢,增加氧消耗,刺激组织生长、成熟和分化的功能,并且有助于肠道中葡萄糖的吸收。许多非甲状腺疾病均可引起机体内甲状腺激素水平的变化,称为甲状腺病态综合征(euthyroid sick syndrome,ESS),包括低T3 综合征、低T3和T4综合征、高T4综合征等,常见的是低T3综合征,其特点为血清T3降低,T4降低或正常,而TSH正常[7]。
低T3综合征见于慢性肝病、急性或慢性感染、肾脏疾病、心脏和肺部疾病、肿瘤、外科手术后和创伤,也见于饥饿和碳水化合物缺乏。本试验针对急性脑梗死患者进行研究,结果发现对照组低T3综合征发生率明显低于脑梗死组,差异有统计学意义(P=0.001),表明人体发生缺血性脑卒中时低T3综合征的发生率也增加。
发生低T3综合征时,由于组织5′-单脱碘酶作用受抑制,活性下降,使T4向T3转化减少,T3的生成率下降。一般认为低T3 综合征是机体在危重疾病时的保护性适应机制,血清T3降低使主要依赖循环中T3的肝、肾、心、骨骼肌等组织代谢降低,有利于节省能量,减少消耗。
在卒中发作后的几个小时内,血浆T3就会减少,而变化的幅度与卒中的严重程度有关[8-11]。最近的荟萃分析也证实了较低的T3水平与卒中严重程度之间的联系[12],一项旨在评价甲状腺激素在急性缺血性卒中的预后价值的荟萃分析证实:低T3水平对急性缺血性卒中不良预后的预测价值[13]。本研究发现,轻、中、重度脑梗死亚组低T3综合征发生率差异有统计学意义(P=0.002)。表明低T3综合征与急性脑梗死患者神经功能缺失程度有一定关联,与周喜燕等[14]的研究结果一致,并认为低T3综合征可能是急性脑梗死患者神经功能预后较差的预测因素。
李莎[15]研究认为伴低T3综合征的大动脉粥样硬化型颈内动脉系统梗死患者神经功能缺损更严重,可能是其预后更差的原因。高龄及侧支循环开放比例较低可能是大动脉粥样硬化型脑梗死患者预后差的重要原因[16]。吴德峰[17]的研究也认为高龄及神经功能缺损严重,可能是大动脉粥样硬化型脑梗死伴低T3综合征患者预后较差的独立危险因素。
梁华兵等[18]研究认为伴发低T3综合征的危重患者病死率高,T3值可作为危重患者死亡的预测指标。BUNEVICIUS等[19]研究认为低T3综合征影响32%~62%的急性脑血管事件患者。血清低T3水平与较高的卒中严重程度、较复杂的临床病程、较高的病死率相关。上述结果与本研究结果不一致,与存活的中、重度脑梗死患者比较,发病后2周内死亡的患者其低T3综合征发生率差异无统计学意义(P=0.061)。单纯血清中TT3水平降低仅代表ESS的轻度状态,但随着病情加重,将逐渐发展为更为复杂的低T3和T4综合征。
T3在动物模型中被证实具有神经保护效果。有学者研究在短暂性大脑中动脉闭塞的小鼠模型中T3的神经保护作用[20-22],表明对T3的管理与梗死体积的减少和神经功能缺损的减少有关。
对于低T3综合征,用补充激素或拮抗剂纠正甲状腺素是否会改善预后,需要进行大规模、前瞻性的干预性的研究[23]。目前低T3综合征的治疗主要是以原发疾病的治疗为主,如果原发疾病得到有效治疗,低T3综合征可能会逐渐得到纠正。

