腰椎后路中线融合技术的临床研究进展
谷艳超 胡胜利 谢维 严浩 陈旺
1960 年 Kouyoumdjian 等[1]第一次提出椎弓根螺钉( pedicle screw,PS ) 植入方法,由于 PS 置钉后贯穿椎体三柱,使椎体三柱均得到固定,因此具有固定牢靠、矫形能力强、融合率高的特点[2],经过半个多世纪的发展,PS 植入技术在腰椎手术中已得到充分的发展,广泛应用于腰椎退行性病变、腰椎管狭窄、腰椎肿瘤、腰椎结核、腰椎外伤等疾病,并取得了可靠的临床疗效[3],但传统的 PS 技术对于骨质疏松患者临床效果并不理想,很容易出现螺钉松动、拔钉等情况[4],2009 年 Bielecki 等[5]第一次提出皮质骨轨迹 ( cortical bone trajectory,CBT ) 置钉技术,螺钉从腰椎椎弓根从内下向外上置钉,通过腰椎皮质骨对螺钉进行固定,从而解决了骨质疏松患者容易拔钉的问题,2014 年 Mizuno 等[6]将 CBT 螺钉技术应用于腰椎后路中线固定融合,第一次提出了腰椎后路中线融合技术 ( midline lumbar fusion,MIDLF ) 概念,因为其操作简单、微创、手术时间短、安全、术后并发症少等特点[7],广泛应用于临床,特别适用于骨质疏松、肥胖、邻椎病、术后翻修等腰椎病患者,现将从 MIDLF 的概念、技术特点、进针角度、优缺点等方面进行综述。
一、MIDLF 的概念
Mizuno 等[6]于 2014 年第一次提出了应用皮质骨通道螺钉的腰椎后路中线融合技术的概念,即 MIDLF 技术,它是一种小切口的、综合的、应用 CBT 技术的、沿关节突方向的、避开肌肉与神经血管的、同一区域内置钉、减压、融合的微创技术,概括为三个方面:( 1 ) 后中线入路融合;( 2 ) 显微椎板切除;( 3 ) CBT 螺钉内固定。后中线入路融合是相对于传统的后路腰椎体间融合术( posterolateral lumbar fusion,PLIF )、经椎间孔腰椎椎体间融合术 ( transforaminal lumbar interbody fusion,TLIF )、外侧椎体间融合术 ( direct lateral interbody fusion,DLIF )、经斜方入路腰椎椎体间融合术 ( oblique lumbar interbody fusion,OLIF )、前路腰椎椎体间融合术 ( anterior lumbar interbody fusion,ALIF ) 以及极外侧椎体间融合术 ( axtreme lateral lumbar interbody fusion,XLIF ) 等腰椎融合手术而言的一种新型手术融合方式,MIDLF 实现了在后中线区域同时置钉、减压、融合;显微椎板切除指相对传统的PLIF、TLIF 等减压方式,MIDLF 技术仅需切除上位 CBT螺钉钉道下 3 mm 和下位 CBT 螺钉钉道上 3 mm 之间的椎板就可进行充分减压,因而更加微创;CBT 螺钉内固定是指 MIDLF 应用的是 CBT 螺钉技术,CBT 螺钉的轨迹和传统 PS 相比,CBT 螺钉的进针点位置偏内、偏下,其钉道轨迹是从下向上,从内向外,通过皮质骨实现固定,抗拔出能力更强[8]。因此,MIDLF 是有别于以往任何一种腰椎手术的新型手术方式,是一个崭新的概念。
二、技术特点
MIDLF 技术特点首先是切口更小,相比其它传统腰椎手术,MIDLF 技术手术切口一般只需 2~3 cm ( 平均2.5 cm ) 就可顺利完成手术,Tortolani 等[9]经过大量临床实践认为,MIDLF 的皮肤切口只要目标椎体峡部到尾端棘突下缘就足够了,更能体现微创理念。其次 MIDLF 技术置钉,减压,融合都在同一区域,剥离范围更小,只需沿棘突两侧剥离到小关节处即可,不需要向外剥离,因此 MIDLF 技术手术时间就更短。Chin 等[10]对 141 例应用MIDLF 技术进行腰椎后路融合手术患者手术时间进行统计分析,发现 MIDLF 可显著缩短手术时间,同样 Dabbous等[11]对 121 例应用 CBT 螺钉技术的腰椎后路融合手术的手术时间进行统计,也证明 MIDLF 可缩短手术时间,并且发现患者术后可早期下床活动;MIDLF 还具有手术出血更少的特点,一般仅为 50~150 ml ( 平均 100 ml ),Kasukawa 等[12]就对应用传统 PS 技术和应用 CBT 螺钉固定技术的术中失血量进行统计,结果发现应用 CBT 螺钉固定技术可以显著减少术中出血量,使手术更加安全;此外MIDLF 术后机体损伤更小,脂肪浸润率更低,Hung 等[13]对应用 MIDLF 技术和传统 PS 技术术后腰背肌脂肪浸润率进行对比性研究,应用 MIDLF 技术 16 例,应用传统 PS技术 16 例,术后 18 个月进行随访,MIDLF 组手术邻近阶段脂肪浸润率上节段为 2.52%,下节段为 7.67%;PS 组邻近阶段脂肪浸润率上节段为 9.34%,下节段为 16.71%,充分说明 MIDLF 技术创伤较传统 PS 技术损伤更小。再次MIDLF 应用 CBT 技术,置钉时进针点位置偏内、偏下,其钉道轨迹是从下向上,从内向外,可有效避开神经和血管,因此血管、神经损伤几率更小,置钉更加安全[14]。由此可见,MIDLF 的技术具有微创、手术时间短、出血量少、术后损伤小、安全等特点。
三、进针角度及钉道特点
1. MIDLF 进针角度:MIDLF 进针点与其它手术入路的进针点围绕小关节附近不同,区别较大,在腰椎上一般以腰椎上关节突的中点的中垂线与横突下缘的横线交点为进针点,在椎体右方以椎弓根投影的 7 点钟向 1 点钟方向,在椎体左方则以椎弓根投影的 5 点钟向 11 点钟方向 ( 图 1 ),笔者经实践认为腰椎各椎体的进针方向大致是相同的,陈文杰等[15]就对腰椎各节段的头倾角和外展角进行统计分析,也发现腰椎各节段的头倾角和外展角之间无显著性差异;同样 Matsukawa 等[16-17]对 100 例成年腰椎患者的 CT 图像予以三维重建,也发现 MIDLF 进针点的头倾角、外展角从 L1~5并无明显差异,头倾角 L1为( 26.2±4.5 ) °、L2为 ( 25.5±4.5 ) °、L3为 ( 26.2±4.9 ) °、L4为 ( 26.0±4.4 ) °、L5为 ( 25.8±4.8 ) °;外展角 L1为( 8.6±2.3 ) °、L2为 ( 8.5±2.4 ) °、L3为 ( 9.1±2.4 ) °、L4为 ( 9.1±2.3 ) °、L5为 ( 8.8±2.3 ) °。相对于腰椎其它椎体,S1的进针点比较灵活,笔者认为只要在骶骨翼区域内,保证植入的 CBT 螺钉与上位螺钉在一条线即可,一般以 L5~S1关节突和第一骶骨孔之间中点进针。但也有学者对 50 例腰骶 CT 影像进行统计分析,认为 S1上终板的CBT 进针点为:上自 S1上关节突 L5中线;下关节突最下缘下 3 mm 为进钉点,头倾角 ( 30.7±5.1 ) °、外展角为沿椎体矢状面向前进钉,可经椎弓根向前上方穿出 S1上终板,所以对于骶椎的进针角度选择方法较多,可根据术者习惯自行选择。由此可见,MIDLF 技术和传统腰椎手术技术螺钉进针角度不同,传统 PS 进针角度要根据具体情况调整,不同节段有不同的头倾角和外展角,而且多依靠术者的临床经验和感觉,而 MIDLF 技术在腰椎各节段进针角度相同,因此 MIDLF 技术更容易掌握与操作,相对更加简单。
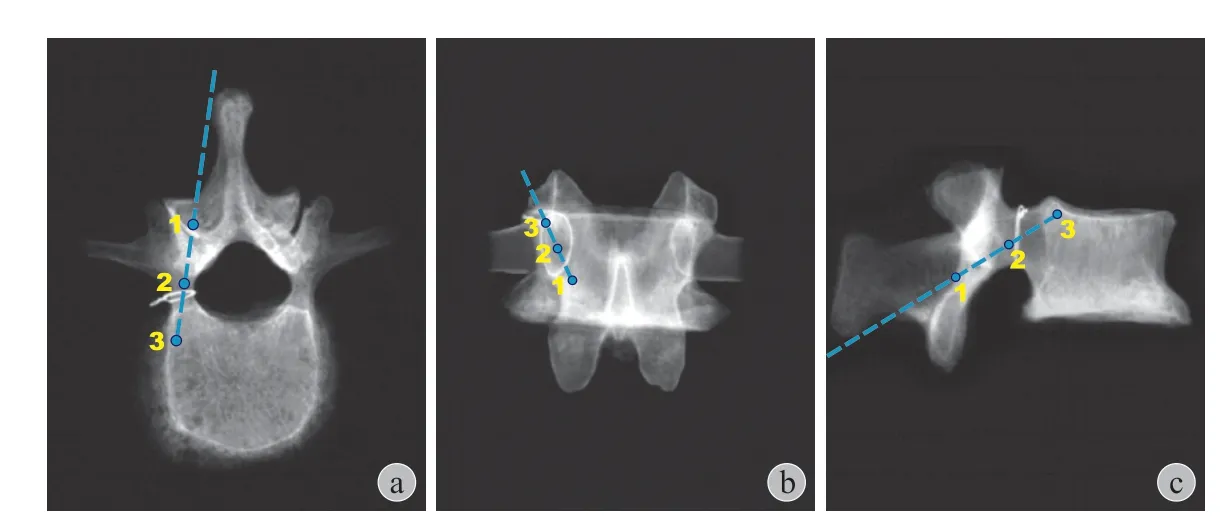
图1 MIDLF 的进针点:腰椎上关节突的中点的中垂线与横突下缘的横线交点为进针点 ( 1 为椎板,2 为椎弓根,3 为椎体 ) a:轴向位显示;b:正位像显示;c:侧位像显示Fig.1 MIDLF insertion: midpoint of mid-perpendicular line at the midpoint of the superior lumbar vertebrae and the transverse line at the lower edge of the transverse process. ( 1 vertebral plate, 2 pedicle, 3 vertebrae ) a:Axial view; b: AP view; c: Lateral view
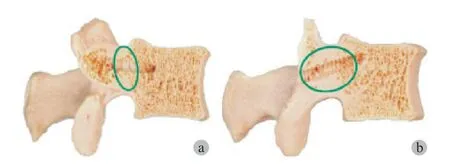
图2 a:传统 PS 钉道;b:CBT 钉道Fig.2 a:Traditional pedicle screw track; b: CBT screw track
2. MIDLF 钉道特点:传统 PS 钉道的特点是钉道的核心为椎弓根,钉道横截面为椭圆形,横径比纵径较小,钉道周边位置为皮质骨形成,中间部分为松质骨[19]( 图 2 ),因此当植入螺钉时,螺钉不易穿透上壁和下壁,更容易从内侧壁和外侧壁穿出,因此更容易进入椎管[20],另外又因椎弓根高度大于其宽度,当 PS 穿过椎弓根时更容易使椎弓根破裂,增加手术风险[21],而 MIDLF 置钉轨迹不同于传统 PS 钉道,其钉道位置是从内向外,更加偏下、偏内,CBT 在腰椎可有 4 点[22]与皮质接触:椎弓根峡部、内侧壁、外侧壁以及椎体前外侧壁,因此稳定性更高,更安全。另外相比于传统 PS 钉道,MIDLF 所用的CBT 更短、更小,国外文献报道[23]MIDLF 钉道直径 6.2~8.4 mm,长度 36.8~38.3 mm,如 Matsukawa 等[17]通过 CT对 100 名成年人腰椎进行扫描,测量其如应用腰椎 CBT 的直径,L1( 6.2±1.1 ) mm~L5( 8.4±1.4 ) mm,钉道长度 L1( 36.8±3.2 ) mm,L2( 38.2±3.0 ) mm,L3( 39.3±3.3 ) mm,L4( 39.8±3.5 ) mm,L5( 38.3±3.9 ) mm,同样近年国内文献也有类似研究报道[24],认为 MIDLF 钉道直径一般为6.04~8.68 mm,长度 37.56~39.78 mm,因此,MIDLF 钉道的直径和长度国内外报道大致相同,比传统 PS 钉道长度更短,直径更小。由此可见,MIDLF 的钉道具有稳定性高、安全、长度短、直径小的特点。但在临床实际操作中,考虑到腰椎内、外侧壁及安全问题,笔者认为一般 CBT 的直径选用 4.5~5.5 mm,长度多为 25~35 mm 较安全[25]。
四、生物力学特点
1. MIDLF 所应用的 CBT 螺钉的把持力:MIDLF 所应用的 CBT 螺钉在通道内可有 4 点与皮质接触,因此具有更强的把持力。Baluch 等[26]对 17 节离体脊椎进行抗疲劳测试,分别与椎体一侧置入 CBT 螺钉,另一侧选用传统 PS 进行固定,两侧均以 200N 负荷开始进行拔出,反复于头尾方向给予拨动负荷,均匀提升负荷量,当螺钉出现 2 mm 以上的位移时停止操作,记录对应负荷量,结果CBT 螺钉出现 2 mm 移位的拨动次数及所用负荷量均比传统 PS 高,证明 CBT 螺钉把持力更强;此外 Santoni 等[27]对 5 具新鲜腰椎标本进行各个方向的生物力学测试,发现 CBT 螺钉各个方向的把持力均具有优势;同样 Inceoglu等[28]用在同一椎体的两端分别置入 CBT 螺钉和传统 PS,然后在 4 nm 的力矩、3 Hz 的频率下转 5000 转,同样发现 CBT 螺钉把持力明显高于传统 PS ;除了进行实验室研究外,通过影像学分析也得到类似结果,Kojima 等[29]对222 例 L4~5退行性疾病患者的椎体进行了 CT 扫描,并按CBT 螺钉和传统的椎弓根螺钉固定技术 ( traditional pedicle screw fixation technique,TT ) 螺钉钉道平面角度截取 CT 图像,经过对钉道所经区域的 CT 值进行研究,发现 CBT 螺钉钉道所经过的区域 CT 值明显高于 TT 螺钉钉道所经过的区域 CT 值 ( 约 4 倍 ),从侧面也证明 CBT 螺钉具有更好的把持力。由此可见,虽然 MIDLF 的 CBT 螺钉相比传统PS 更加短小,但 CBT 螺钉仍具有更好的把持力,更不易拔出,因此更加安全。
2. MIDLF 所应用的 CBT 螺钉的旋入力矩:螺钉的旋入力矩是指将螺钉旋入骨中所需要力量的转动力矩,一般为螺钉界面的剪切力、摩擦力等产生[30],因此螺钉与骨之间的剪切力和摩擦力对旋入力矩影响较大,Kuklo 等[31]研究发现如果攻丝直径小于螺钉直径 1 mm,就会增加旋入力矩 93%,传统的 PS 攻丝的直径一般小于所用螺钉直径,而 CBT 螺钉和攻丝一般选用 1∶1,则 CBT 螺钉就有更优越的旋入力矩,在同一个椎体上左右分别植入CBT 螺钉和传统的 PS,经测量 CBT 螺钉的旋入力矩高于传统的 PS 1.7 倍,充分说明 MIDLF 所应用的 CBT 螺钉相对于传统 PS 具有更好的旋入力矩,同样 Matsukawa 等[32]对 CBT 螺钉内固定技术进行了系列生物力学研究,分析腰椎 CBT 螺钉和传统 PS 的旋入力矩的差异,最终测得CBT 螺钉旋入力矩 ( 2.49±0.99 ) N·m,传统 PS 旋入力矩( 1.24±0.54 ) N·m,然后又测量应用 CBT 螺钉行胸椎固定时的旋入力矩 24 例、腰椎固定时的旋入力矩 48 例、骶椎固定时的旋入力矩 15 例,发现 CBT 螺钉旋入力矩明显增加,提升幅度胸椎为 53.8%、腰椎 141%、骶椎 201%,也说明 MIDLF 所应用的 CBT 螺钉具有更好的旋入力矩。由此可见,MIDLF 技术有着出色的旋入力矩,因此在临床应用中使操作更加方便和有效,更能充分缩短手术时间。
五、MIDLF 的临床优势和不足
1. MIDLF 的临床应用中的优势:传统 PS 的把持力主要来自椎弓根壁和椎体内松质骨,因此松质骨对于传统PS 的把持力尤为重要,但骨质越疏松,把持力越小,螺钉就越容易松动,席焱海等[33]通过实验证实当骨密度每下降 10 mg / ml,螺钉最大把持力就减少 60 N,为了防止椎弓根钉在骨质疏松患者椎体内松动或拔钉,以往多通过增加螺钉直径和添加骨水泥来减少螺钉松动或拔钉,但增加螺钉直径容易发生椎弓根炸裂或穿出椎弓根,增加安全隐患,而添加骨水泥又要考虑骨水泥的毒性、过敏、渗漏等问题,因此对于骨质疏松患者,采用传统 PS 手术并不适合,Kumano 等[34]就认为,如果严重骨质疏松患者,就不适合使用 PS 进行内固定手术。Okuyama 等[35]通过研究证实正常骨质密度组的平均轴向拔出力为 ( 1540±361 ) N,骨质疏松组平均轴向拔出力为 ( 206±159 ) N,因此避开松质骨置钉最能降低拔钉和松动风险,CBT 螺钉通过四层皮质骨进行固定,最大限度增加螺钉把持力,因此最适合于骨质疏松患者。肥胖或者腰背肌发达患者行传统腰椎手术时,往往剥离较困难,尤其剥离 L5~S1时,难度更大,MIDLF 不需要剥离到小关节头以外,并采用特殊的剥离装置 ( 美敦力剥离器 ) 和牵开装置 ( 美敦力带光源牵开器 ),可有效避免肌肉的过度剥离和牵拉,此外 MIDLF置钉、减压、融合均在一个区域内完成,还可以减少对内侧神经支 ( mediadial branch nerve,MBN ) 的损伤[35],因此更加适用于肥胖或腰背肌发达患者。此外,MIDLF 置钉钉道由椎弓根从内下向外上置钉,进针点相更加偏内、偏下,因此可以在同一椎弓根区域内同时植入两组 PS 和CBT 螺钉,两者互不影响,因此 CBT 螺钉可以在原有手术 PS 存在条件下再次置钉,从而应用于腰椎邻椎病和二次翻修手术,不用拔除原有螺钉,减少手术时间和出血量,降低手术难度;对于腰椎融合手术而言,术后融合率至关重要,关系到整个手术的成败,应用传统 PS 行椎间融合,融合率高达 96.67%[37],王灿亚等[38]对应用 PS 技术和 CBT 技术术后融合率进行对比性研究,研究证明术后两者融合率无统计学差异,同样张天擎等[39]也对 PS 技术和 CBT 技术术后融合率进行分析,也认为两者术后融合率相当,因此证明应用 CBT 螺钉的 MIDLF 技术术后融合率临床效果满意。由此可见,MIDLF 技术在临床应用中优势明显,特别适用于骨质疏松患者、肥胖或腰背肌发达患者以及邻椎病或腰椎二次翻修患者,可明显降低手术难度,更安全,更可靠。
2. MIDLF 的不足:MIDLF 虽然优势明显,但在运用CBT 螺钉的 MIDLF 技术时也存在一定不足,因其特殊的置钉角度和方式,不适用于峡部裂滑脱患者,Matsukawa等[32]对 17 例腰椎峡部裂型滑脱患者进行 CT 扫描,运用有限元模型对 17 例 CT 图像进行研究,发现 CBT 螺钉伸展、侧位弯曲及轴向旋转力量均较低,因此对于峡部裂型滑脱患者 MIDLF 要慎用;对于先天性椎弓根狭窄,减压范围较大,峡部骨质丢失较多或原手术置钉剩余皮质骨不足 5 mm 患者,MIDLF 置钉较困难,也不适合 MIDLF 术式;此外,MIDLF 在临床上多用于短节段患者,对于长节段患者,胸椎病变患者报道较少,还需进一步研究。由此可见,MIDLF 虽临床上大量应用,但开展时间较短,相关报道较少,临床随访时间不长,适应证、长期效果有待观察。
六、小结
MIDLF 技术作为一门新兴的手术方式,因其具有手术切口更小、更加微创、出血量更少、手术时间更短、更安全、良好的生物力学特性和融合率的特点,特别适合于骨质疏松患者、肥胖或腰背肌发达患者、临椎病或腰椎二次翻修患者,具有非常广泛的临床应用前景,值得推广。

