LP-PLA2、YKL-40与2型糖尿病视网膜病变的研究
任丽珏 王云枝 魏翠英 刘岩 郑利民
糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病主要的微血管并发症,其发病率高,是导致成人盲眼的主要原因[1]。很多研究证实,炎症和免疫反应贯穿DR发病的全过程,其中细胞因子介导的炎症反应发挥着举足轻重的作用。本研究通过检测2型糖尿病不同程度视网膜病变患者新型炎症标志物脂蛋白相关磷脂酶A2(lipoprotein-associated phospholipase A2,Lp-PLA2)与几丁质酶-3样蛋白-1(chtinase-3-like-1 protein,YKL-40)的水平,分析其与危险因素的相关性,寻求Lp-PLA2、YKL-40在2型糖尿病视网膜病变中的应用价值。
1 资料与方法
1.1 研究对象
选取2016年12月—2018年9月内蒙古科技大学包头医学院第一附属医院90例2型糖尿病患者作为研究对象,所有患者均符合1999年WHO的糖尿病诊断标准,无任何糖尿病并发症及其他疾病30例为单纯糖尿病(diabetic mellitus,DM)组,按1985年第三届全国眼底病学组讨论通过的糖尿病视网膜病变分6期,Ⅰ~Ⅲ期为单纯性糖尿病视网膜病变(simple diabetic retinopathy,SDR)组,Ⅳ~Ⅵ期为增殖性糖尿病视网膜病变(proliferative diabetic retinopathy,PDR)组。同期健康人30例为对照组。排除标准:感染者;血液性疾病及甲状腺疾病;肝肾、心功能不全;慢性结缔组织或免疫性疾病;创伤、贫血或肿瘤;1型糖尿病,继发性糖尿病,糖尿病急性并发症;近期使用抗氧化、非甾体类消炎镇痛药、糖皮质激素等。
1.2 标本的采集
抽取空腹静脉血检测甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、总胆红素(TBil)、直接胆红素(DBil)、间接胆红素(IBil)、尿素氮(BUN)、肌酐(Cr)、尿酸(UA)、空腹血糖(FPG)、糖化血红蛋白(GHbAlc)、C反应蛋白(CRP)等指标,另抽血4 mL,室温静置0.5 h后3 000 r / min,离心10 min,分离血清,冻存于-20℃冰箱中,测定Lp-PLA2、YKL-40浓度。采用酶联免疫吸附测定方法双抗体夹心法原理定量测定,试剂盒由上海西唐生物科技有限公司提供,试剂的配制和操作步骤均严格按说明书进行,吸光度的测定使用Multiskanl4MK3酶标仪。
1.3 统计学方法
数据釆用SPSS 23.0统计软件分析,所有数据均符合正态分布,计量资料采用()表示,多组间比较采用方差分析,两两比较采用t检验;计数资料采用χ2检验;分析血清Lp-PLA2,YKL-40的独立相关因素采用多重线性回归分析,P<0.05认为差异有统计学意义。
2 结果
2.1 各组一般情况及生化比较
本研究共获得研究对象120例,PDR组、SDR组、DM和对照组各30例,分别对4组研究对象的性别、年龄、BMI、SBP、DBP、BUN、Cr、UA、TBil、DBil、IBil、FBG、GHbA1c、TG、TC、HDL-C、LDL-C、CRP进行描述。一般资料在各组间的差异无统计学意义(χ2=2.5,P=0.48);对数值变量进行分析,年龄、SBP、DBP、BUN、Cr、UA、TBil、DBil、IBil各组差异无统计学意义(P>0.05);对差异有统计学意义的BMI、FBG、GHbA1c、TG、TC、HDL-C、LDL-C、CRP进行两两比较,结果如下:
(1)DM组、SDR组、PDR组HDL-C值低于NC组(P<0.05),DM组、SDR组、PDR组BMI、FBG、GHbA1c、TG、TC、LDL-C均高于NC组(P<0.05);TG、TC、HDL-C在DM组、SDR组、PDR组比较差异无统计学意义(P>0.05);FBG、GHbA1c、CRP:DM组<SDR组<PDR组(P<0.05)。BMI:DM组、PDR组<SDR组。LDL-C:DM组<SDR组及PDR组(P<0.05)。
(2)对照组Lp-PLA2浓度与DM组、SDR组、PDR组比较,差异有统计学意义(t=5.13、9.49、12.26,P<0.001);DM与SDR、PDR组比较,差异有统计学意义(t=2.09、3.87,P<0.01);SDR组和PDR比较,差异有统计学意义(t=4.34,P<0.001)。
(3)对照组YKL-40浓度与DM组、SDR组、PDR组比较,差异有统计学意义(t=2.77、15.61、9.31,P<0.01);DM组YKL-40浓度与SDR、PDR组比较,差异有统计学意义(t=19.05、8.80,P<0.001);SDR组与PDR组比较,差异无统计学意义(t=0.86,P>0.05)。见表1。
表1 临床资料比较 ()

表1 临床资料比较 ()
注:*与NC组比较;#与DM组比较;△与SDR组比较,P<0.05
images/BZ_40_213_1752_2300_1799.png14/16 55.77±6.77 23.27±2.90*△126.83±14.94 79.67±9.37 10.96±3.62*#△9.64±1.12*#△5.05±1.76 60.20±14.83 282.03±61.38 13.87±3.65 4.99±1.45 8.09±2.75 2.59±1.16*5.14±1.35*1.10±0.26*3.29±0.97*#6.48±2.82*#△89.27±7.65*#△56.25±13.81*#性别(男/女)年龄(岁)BMI(kg/m2)SDP(mmHg)DBP(mmHg)FPG(mmol/L)GHbA1c(%)BUN(mmol/L)Cr(mmol/L)UA(mmol/L)TBil(mmol/L)DBil(mmol/L)IBil(mmol/L)TG(mmol/L)TC(mmol/L)HDL-C(mmol/L)LDL-C(mmol/L)CRP(mg/L)Lp-PLA2(ng/mL)YKL-40(ng/mL)15/15 54.50±10.44 21.84±2.01 124.00±9.25 82.67±5.83 5.21±0.41 5.28±0.33 5.15±1.02 56.07±11.02 297.37±63.59 13.08±2.73 4.90±1.05 8.18±2.06 1.35±0.17 3.84±0.33 1.42±0.18 2.19±0.26 1.66±0.37 52.96±14.31 31.15±5.25 18/12 57.20±10.30 24.25±4.51*122.17±13.37 79.83±9.48 7.18±3.72*7.05±1.98*5.19±1.67 61.60±13.90 307.33±122.85 13.52±4.66 5.06±1.93 8.16±3.36 2.55±1.24*4.39±2.01*1.14±0.29*2.73±0.87*3.27±0.88*75.01±18.67*34.35±3.54*12/18 57.63±7.38 26.28±3.20*#124.17±22.82 82.50±10.97 9.04±3.30*#8.58±2.22*#5.25±1.60 57.63±17.40 291.20±79.31 13.61±5.08 5.07±2.24 8.14±3.59 2.68±1.55*5.27±1.41*1.12±0.30*3.55±0.90*#4.88±1.20*#82.31±4.32*#54.63±6.35*#
2.2 多重线性回归结果
(1)以Lp-PLA2为因变量,以性别、年龄、BMI、SBP、DBP、BUN、Cr、UA、TBil、DBil、IBil、FBG、GhbA1c、TG、TC、HDL-C、LDL-C、CRP为自变量,建立线性回归模型,经线性逐步回归,结果显示,FBG、GhbA1c、LDL-C与Lp-PLA2独立相关(P<0.05)。回归方程为:Y=73.37+1.04X1+3.74X2+0.84X3(X1即GHbA1c,X2即LDL-C,X3即FBG)。详见表2。

表2 Lp-PLA2线性回归结果
(2)以YKL-40为因变量,以性别、年龄、BMI、SBP、DBP、BUN、Cr、UA、TBil、DBil、IBil、FBG、GhbA1c、TG、TC、HDL-C、LDL-C、CRP为自变量,建立线性回归模型,经线性逐步回归,结果显示,BMI、LDL-C与YKL-40独立相关(P<0.05)。回归方程为:回归方程:Y=16.53+0.48X1+5.04X2,(X1即BMI,X2即LDL)。详见表3。
3 讨论
Lp-PLA2是一种血管特异性炎症酶。多项研究发现,2型糖尿病患者血清中Lp-PLA2水平升高,因其与胰岛素抵抗(insulinresistance,IR)、β细胞结构与功能障碍及小而密LDL水平增加有关[2-4]。本研究中,NC组、DM组、SDR组、PDR组血清Lp-PLA2水平逐渐升高,提示高Lp-PLA2血症与DR的发生相关。二者联系可能的机制:(1)DR患者体中,激活了氧化应激系统,损伤了内皮细胞,释放出多种炎性介质,LDL被氧化,增加了Lp-PLA2的数量和活性,加剧炎性反应;(2)Lp-PLA2水解氧化磷脂、增强脂蛋白代谢,生成的溶血卵磷脂和氧化型非酯化脂肪酸为更强的炎性因子,同时升高了局部的氧化压力,诱导的黏附因子、细胞因子、白细胞介素1及肿瘤坏死因子等炎性细胞因子,调控细胞的功能,破坏内皮细胞及血-视网膜屏障,使其通透性增加。同时,上述的反应产物继续活化粒细胞,Lp-PLA2产生的更多,导致促炎物质的持续正调节。因此,2型糖尿病患者血清Lp-PLA2水平升高,通过加重炎症反应,损伤内皮细胞,继而减少周细胞,破坏了视网膜的毛细血管结构,促进微动脉瘤、硬性渗出、软性渗出的形成,长此以往导致新生血管生成,糖尿病性视网膜病变不断发生和发展。研究还发现PDR组血清Lp-PLA2水平高于SDR组,提示高Lp-PLA2血症与DR的发展相关。
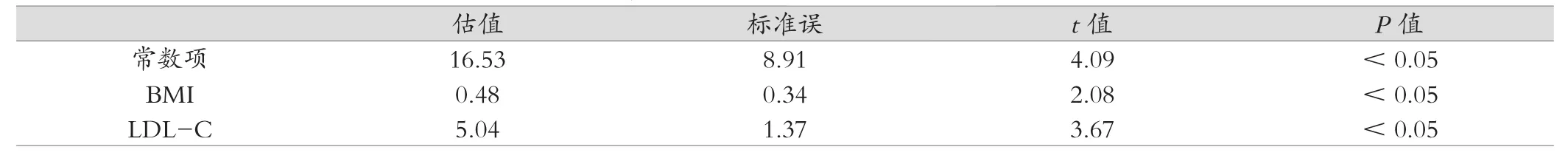
表3 YKL-40线性回归结果
YKL-40,是与肝素和几丁质结合的涉及血管内皮功能的炎症糖蛋白。徐莹[5]发现DR的患者比没有DR患者,YKL-40水平升高。本研究也证实DM组、SDR组、PDR组YKL-40水平高于NC组,SDR组、PDR组YKL-40水平高于NC组及DM组,提示高YKL-40血症可能与DR的发生相关,推测其可能的机制有:(1)DR患者氧化应激明显,加剧了LDL向oxLDL的转化,损伤了血管内皮细胞促发炎性反应。同时,YKL-40可通过趋化诱导,改变血管内皮细胞的表型,使其不断趋化、迁移、黏附,继而重塑、增殖,促进新生小血管的形成,这也是构成了DR的发生发展的基础[6]。(2)白细胞介素6(IL-6)的浓度与YKL-40的释放相关[7]。DR患者随着病程的延长及病情的加重,IL-6在房水、玻璃体和血浆中含量是增高的[8]。本研究中PDR组及SDR组差异无统计学意义,提示2型糖尿病糖尿病视网膜病变的发生与YKL-40可能有关,但其发展的风险,仍需进一步研究。
高血糖对血管内皮是一种应激,长期高血糖,炎症因子高表达,是DR形成过程中的重要作用,这也解释了本研究中Lp-PLA2与FPG及GHbA1c相关,提示血糖持续增高的患者是DR的高危患者。另外,LDL-C与Lp-PLA2独立相关[9],循环中80%以上的Lp-PLA2结合于LDL,且在小而密LDL上活性最高。小而密LDL的富集加剧炎症反应,造成DR的发展。本研究还显示,BMI与YKL-40独立相关,这提示YKL-40与肥胖有关。肥胖、IR、2型糖尿病的病理过程均有YKL-40的参与,YKL-40可能是肥胖、炎症及2型糖尿病之间的联系之一[10-11]。同时,本研究中YKL-40与LDL-C独立相关,其机制可能是促炎因子、炎症调节因子、粘附分子等可被氧化型脂蛋白诱导,YKL-40参与了慢性炎症反应。我们的研究YKL-40水平与血糖无关,与某些研究不一致[12],可能与人种差异、饮食不同、样本含量偏小等有关,有待继续研究。
综上所述,2型糖尿病及糖尿病视网膜病变的发病有炎症参与,探讨二者与血清Lp-PLA2、YKL-40的关系,将可能是预防及治疗2型糖尿病视网膜病变的一种新的靶点及策略。

