全麻腰椎术后早期进食对患者术后康复的影响
刘帆 苏晓静
(1.中日友好医院,北京 100029;2.中国人民解放军总医院)
经典麻醉理论认为,全麻术后早期是患者恢复的关键时期,也是高风险时期,术后为避免恶心呕吐及误吸的风险,应禁食水6 h[1-3]。然而,术前长时间的禁食禁饮,对患者的恢复非常不利。一方面,患者清醒后常感到口渴、饥饿、甚至出现不同程度的低血糖症状,此时机体的分解代谢增加,对营养物质的吸收减少[4]。另一方面,长时间禁食禁饮,以及麻醉药物、焦虑心态、手术创伤、应激反应等多方面因素共同作用下,患者的胃肠道功能受到一定程度的抑制,易出现肛门排气、排便障碍 ,严重的出现术后便秘[5]。
随着现代麻醉技术的发展进步和麻醉药品的优化改进,经典麻醉理论已不再适用。目前技术水平下,全麻术后清醒时间被控制在10 min 以内,麻醉清醒后,咽喉反射能够快速恢复正常,同时肌松拮抗剂的使用能快速缓解肌肉松弛剂引起的呼吸肌抑制作用[6]。2011 年欧洲麻醉学会《成人及儿童围手术期禁食指南》[7]指出,术后患者自由进食进水与限制术后早期口服补液比较,并未发现全麻术后禁食可以降低恶心呕吐的发生率。2014 年美国门诊麻醉学会制定的《术后恶心呕吐指南》[8]及2015 年中国医师协会麻醉学医师分会制定的 《促进术后康复的麻醉管理专家共识》[9]均建议患者术后早期进食和下床活动以促进胃肠道功能恢复,防止恶心呕吐的发生。在国内外关于术后禁食禁水管理的研究[10,11]中,许多学者认为术后早期进食进水不会增加术后不良反应的发生率。
本研究以2018 年3 月至7 月中国人民解放军总医院收治的行全麻腰椎手术治疗的80 例患者为对象,在患者排气前探索少量进食的可行性。
1 对象与方法
1.1 研究对象 选择2018 年3 月至7 月中国人民解放军总医院收治的行全麻腰椎手术治疗的患者。纳入标准 :①诊断为腰椎间盘突出症、腰椎管狭窄症、腰椎滑脱症的患者;②行L4-L5全麻电视透视下经椎弓根螺钉内固定植骨融合术; ③所有的患者均接受全身麻醉;④患者在手术治疗前意识完全清醒,并可与医务人员沟通;⑤患者治疗前排尿和排便无异常;⑥术前检查未发现合并心、脑、肝、肾等器官的严重病变; ⑦术前未接受辅助化疗、 放疗等抗肿瘤治疗者。⑧患者及其家属被告知该研究并自愿参加该研究。排除标准:①有胃肠道手术病史及其他脏器功能障碍患者;②阅读或理解困难或意识障碍的患者;③信息无法完全获得或无法认同研究的患者; ④手术时间超过6 h,术中输血;⑤术后并发症,如昏迷、伤口感染、肺部感染和尿失禁。
1.2 方法 观察患者和收集资料的护士均为护师以上职称,经过统一培训,能掌握评估方法及进食标准。对照组在全身麻醉前禁食12 h、禁饮6 h,术后6 h由流质饮食、半流质饮食逐渐过渡到普食。观察组全麻术前禁食时间同对照组,术后护士每小时评估患者1 次,在患者达到麻醉清醒标准(麻醉恢复评分为10 分)、肠鸣音恢复、患者有进食意愿时即鼓励进食,进食前先饮水30~50 mL,1 h 后观察患者无呛咳、恶心、呕吐反应,即可指导其进食清淡食物,以软食为主,首次进食不超过50 g。逐渐进食清淡易消化食物,若无胃肠道不适症状可少量多餐,恢复普通饮食。
麻醉清醒标准:采用麻醉后恢复评分系统(PARS)评估,麻醉恢复评分,也称为Aldrete 评分,通过评估患者的活动力、呼吸、循环、意识状态、经皮血氧饱和度(SpO2)5 项指标来判断麻醉患者的恢复情况[12]。
肠鸣音恢复时间: 术后每小时1 次患者右下腹肠鸣音听诊,持续5 min,如1 分钟听诊达到3 次及以上相对清晰的肠鸣音,则视为肠鸣音恢复[13]。
1.3 观察指标 ①记录首次排气时间。②术后2 h、4 h和6 h 分别评估患者有无口渴、饥饿、恶心、呕吐和腹胀情况。
1.4 统计方法 采用SPSS 17.0 进行统计分析,计量资料用(±s)表示,组间比较行 t 检验,计数资料用%表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 基线情况 两组患者年龄、性别、体重等基线资料比较差异无统计学意义,具有可比性,见表2。

表2 两组基线资料的比较
2.2 患者术后排气时间 观察组术后排气时间早于对照组,差异有统计学意义(P<0.01),见表3。
表3 两组术后首次排气时间比较(h,±s)
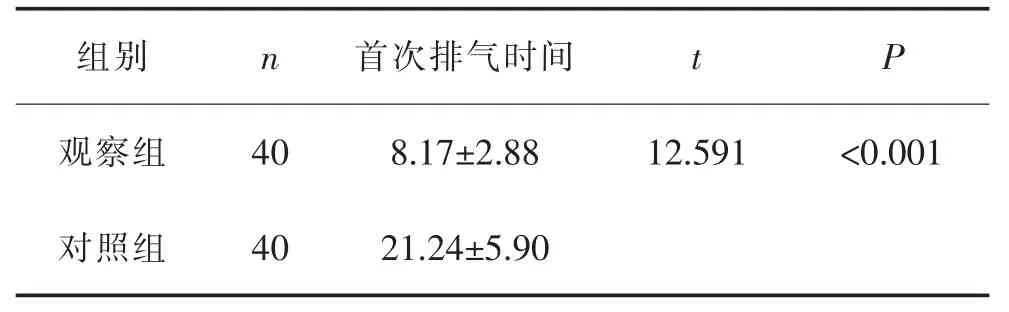
表3 两组术后首次排气时间比较(h,±s)
?
2.3 患者并发症发生情况 术后2 h、4 h、6 h 两组患者口渴、饥饿感、恶心、呕吐、腹胀情况比较见表4~6。

表4 两组患者术后2 h 并发症发生情况[例(%)]

表5 两组患者术后4 h 并发症发生情况[例(%)]
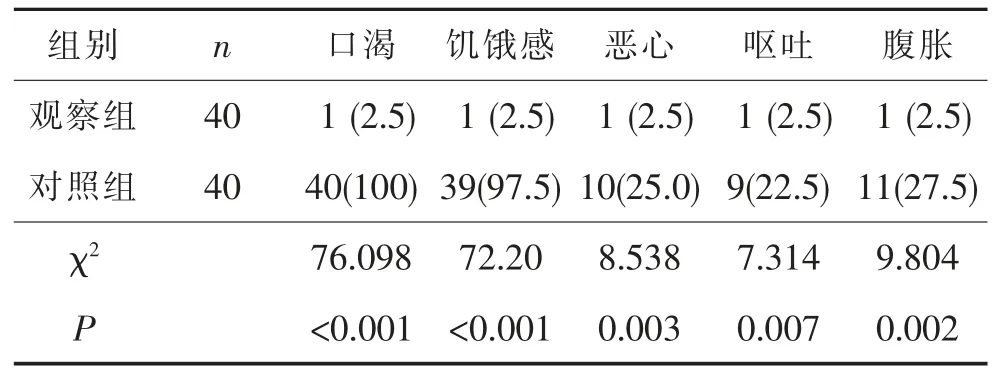
表6 两组患者术后6 h 并发症发生情况[例(%)]
3 讨论
3.1 早期进食可缩短全麻腰椎术后患者首次排气时间 对照组术后排气时间长于观察组,两组差异有统计学意义(P<0.01),本研究结果同丁川中等[14]的研究一致,全身麻醉清醒后给予流质饮食与排气后再进食比较,前者胃肠功能恢复明显加快。因此,术后早期进食可及时刺激肠蠕动,增加胃肠动力,肛门排气时间也明显缩短。
3.2 早期进食有效降低口渴饥饿感发生率 本研究对照组术后2 h,4 h,6 h 口渴饥饿感发生率高于观察组,差异有统计学意义(P<0.05)。结果表明,早期进食可以减轻口干、饥饿等不适体征,增加患者的舒适度,符合欧美和国内大型医院倡导的快速康复外科理念[15]。在临床护理实践中,早期进食进水可以减少患者术后输液量,另外由于患者口渴、饥饿程度的降低,一定程度上缓解了其术后紧张、焦虑情绪,有利于增加其护理依从性。
3.3 早期进食有效降低恶心呕吐发生率 本研究中,观察组术后2 h、4 h、6 h 恶心呕吐的发生率低于对照组,差异有统计学意义(P<0.05)。分析原因可能为:①对于骨科手术患者,因手术未涉及腹部,早期进饮食不会导致患者恶心、呕吐等胃肠道不良反应。②随着麻醉技术的进步,麻醉的安全性和可控性不断提高,术后麻醉恢复期缩短,为术后早期进食进水提供了可能性,且《术后恶心呕吐防治专家意见》[4]中建议术后纠正脱水和电解质紊乱,欧洲麻醉协会提出的《围手术期成人与儿童禁食禁水指南》[7]中建议术后尽早进食以促进胃肠活动,有利于减少恶心呕吐的发生。③患者术后进食进水前已经过较为完善的麻醉相关评估,确保患者已经苏醒且存在吞咽反射和呛咳反射,生命体征平稳,此时进食进水是安全的。由此可见,早期进食进水不仅不会增加骨科全麻手术患者恶心呕吐的发生率,对其严重程度和发生次数也无明显影响。观察组术后2、4、6 h 恶心呕吐发生率逐渐下降,对照组术后2、4、6 h 恶心呕吐发生率逐渐上升,随后下降。这可能是由于长期禁食后,对照组消化液对胃粘膜的刺激和胃不适所致,而观察组则降低了进食后消化液对胃黏膜的刺激。
3.4 早期进食有效降低腹胀发生率 在本研究中,两组术后6 小时腹胀的发生率具有统计学差异(P<0.05),说明随着禁食时间的延长,胃肠道反应的发生率将上升[16]。而术后两组2 h、4 h 腹胀的发生率比较无统计学差异,提示早期进食并未增加胃肠道不良反应。长时间禁食与全麻的影响,患者的胃肠功能会受到不同程度的影响,肠蠕动减慢,甚至因肠麻痹等造成的腹胀,是患者术后不适的一个主要方面。禁食时胃和小肠的蠕动缓慢,收缩波不规律,术后进食采取少量分次饮水后再进少量流质或半流质食物,对胃肠功能有一个唤醒过程,有利于患者胃肠蠕动功能逐渐恢复,从而避免了在胃肠功能未完全恢复的情况下过饱进食造成的腹胀[17]。
4 结论
综上所述,腰椎全麻后6 h 进食不应视为手术后饮食的标准。患者术后神志意识清醒,生命体征平稳,吞咽功能和神经反射正常,无恶心、呕吐等胃部不适,肠鸣音恢复,食欲恢复,可少量多次饮水,再进食少量流质或半流质饮食,逐渐过渡至普通饮食。它不仅能促进胃肠功能的恢复,而且能提高术后患者的舒适度,满足人性化的需要,符合术后快速康复的理念,为改进和完善临床护理工作,临床治疗提供依据。

