主动呼吸循环技术对脑卒中后气管切开患者卒中相关性肺炎的疗效研究
周盼盼 周亮 李超 叶祥明


[摘要] 目的 探討主动呼吸循环技术对脑卒中后气管切开患者卒中相关性肺炎的临床干预效果。 方法 选择2015年6月~2017年12月我科收治的146例脑卒中后合并卒中相关性肺炎的气管切开患者随机分为观察组和对照组,各73例。对照组给予传统叩拍震动治疗,观察组给予主动呼吸循环技术治疗。评定治疗前后患者肺功能、呼吸肌肌力、卒中相关性肺炎、误吸与气管套管拔除、健康调查表(SF-36)情况。 结果 治疗4周后,观察组的FEV1、FVC、MIP、MEP值较治疗前明显改善(P<0.01),且观察组较对照组明显提高(P<0.05);对照组的FEV1、FVC、MIP、MEP值较治疗前有提高,但前后比较差异无明显统计学意义(P>0.05);观察组卒中相关性肺炎的改善情况明显优于对照组(P<0.01);观察组误吸发生率明显低于对照组(P<0.05),拔除气管套管例数明显高于对照组(P<0.05);观察组健康调查(SF-36)各项指标明显高于对照组(P<0.05)。 结论 主动呼吸循环技术可有效增强脑卒中气管切开术后患者肺功能和呼吸肌肌力,减少肺部感染情况,促进气管套管的拔除,降低误吸发生率,且优于传统叩拍震动技术。
[关键词] 主动呼吸循环技术;脑卒中;气管切开术后;卒中相关性肺炎;误吸
[中图分类号] R743.3 [文献标识码] B [文章编号] 1673-9701(2019)25-0089-05
Effect of active cycle of breathing technique on stroke associated pneumonia after stroke tracheotomy
ZHOU Panpan ZHOU Liang LI Chao YE Xiangming
Department of Rehabilitation Medicine, Zhejiang Provicial People's Hospital, People's Hospital of Hangzhou Medical College, Hangzhou 310000, China
[Abstract] Objective To explorethe clinical intervention effect of active cycle of breathing technique on patients with pneumonia after stroke tracheotomy. Methods 146 patients with strokeassociated pneumonia admitted in our department from June 2015 to December 2017 were randomly divided into observation group and control group with 73 cases in each group. The control group was treated with traditional slap vibration, and the observation group was treated with active cycle of breathing technique. The pulmonary function, respiratory muscle strength, strokeassociated pneumonia, aspiration and tracheal cannula removal and health survey form (SF-36) before and after treatment were assessed. Results After 4 weeks of treatment, the FEV1, FVC, MIP, and MEP values in the observation group were significantly improved compared with those before treatment(P<0.01), and the above indexes in the observation group were significantly higher than those in the control group(P<0.05); The FEV1, FVC, MIP, and MEP values in the control group were higher than those before the treatment,but the difference was not statistically significant before and after treatment(P>0.05); The improvement of stroke associated pneumonia in the observation group was significantly better than that in the control group(P<0.01); The incidence of aspiration in the observation group was significantly lower than that in the control group(P<0.05), and the number of tracheal cannula removal in the observation group was significantly higher than that in the control group(P<0.05);The indicators of health survey form(SF-36) in the observation group were significantly higher than those in the control group(P<0.05). Conclusion Active cycle of breathing technique can effectively enhance lung function and respiratory muscle strength, reduce pulmonary infection, promote the extraction of tracheal cannula, reduce the incidence of aspiration in patients with stroke tracheotomy, and is superior to traditional slap vibration technique.
[Key words] Active cycle of breathing technique; Stroke; Tracheotomy; Strokeassociated pneumonia; Aspiration
主动呼吸循环技术(Active cycles of breathing techniques,ACBT)是一种患者主动完成的呼吸道管理技术,包括呼吸控制、胸廓扩张技术、用力哈气3个部分。ACBT由Pryor等[1]首先提出,Webber等進行完善[2],是现在国内外比较流行的呼吸道管理技术之一。相较于传统翻身拍背叩击震动的呼吸道管理技术,ACBT操作简单,由患者自主完成,减少临床医务人员的工作量。在不加重低氧血症和气道阻力的情况下,ACBT能有效清除气道分泌物且较好地提高肺功能,减少气管切开患者的拔管天数[3]。临床研究证实ACBT能有效清除呼吸道分泌物,改善肺功能[4],同时在慢阻肺、肺囊性纤维化等慢性呼吸系统疾病中的临床效果已得到证实[5]。目前ACBT在脑卒中气管切开术后患者相关性肺炎中的研究少有报道,本研究探讨ACBT对脑卒中气管切开术后患者相关性肺炎的临床干预效果,为临床患者治疗提供一些借鉴。
1 资料与方法
1.1 一般资料
选择2015年6月~2017年12月浙江省人民医院康复科住院患者中脑卒中气管切开术后合并相关性肺炎患者148例,诊断标准符合2016美国心脏协会(AHA)/联合美国卒中协会(ASA)发布的《卒中康复指南》[6]卒中相关性肺炎的诊断[7],本研究经医院伦理委员会批准,患者及家属知情并签署同意书。
纳入标准:①符合2016美国心脏协会(AHA)/联合美国卒中协会(ASA)发布的《卒中康复指南》,并经颅脑CT或MRI检查确诊是初次发病;②无认知功能障碍,简易精神状态评价表(MMSE)评分≥27分;③年龄18岁以上;④脑卒中气管切开术后患者;⑤符合卒中相关性肺炎的诊断;⑥签署知情同意书自愿参与研究。
排除标准:①严重精神障碍及认知功能障碍;②患有引发反流相关胃肠道疾病(如贲门失弛缓症、胃食管反流病等);③因不同因素终止治疗者(如死亡、放弃治疗、消化道出血等);④伴严重心肺功能不全、肝肾功能不全的患者。
148例患者采用随机数字表法分为观察组和对照组,后2例因故中途退出本研究,最终纳入统计146例,每组73例,治疗前两组一般资料无显著性差异(P>0.05)。见表1。
1.2 方法
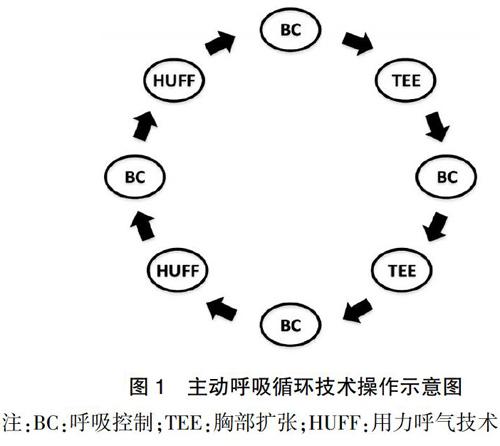
两组均接受常规治疗包括药物治疗、康复训练、合理体位、管饲患者的管理等。对照组采用传统的叩拍和震动,叩拍震动频率大于100次/min,15 min/次,2次/d;观察组将传统的叩拍震动由ACBT代替,15 min/次,2次/d。观察组患者接受主动呼吸循环技术,由呼吸控制、胸部扩张、用力呼气技术三部分随机组合、灵活使用,整个过程需要患者主动配合,取舒适坐位或半卧位,每个ACBT由3~4次呼吸控制,3~4次胸部扩张,2~3次用力呼气技术组成(图1)。呼吸控制(BC):患者放松上胸部和肩部,尽力运用下胸部的膈肌来完成正常的呼吸,能缓解患者的紧张情绪,整体放松;胸部扩张(TEE):患者放松后,主动深吸气,在深吸气末保持2~3 s,在吸气末可以运用嗅气策略来增加肺容积,减少肺泡塌陷,改善肺不张和低氧血症[8];用力呼气技术(HUFF):由1~2次的类似擦玻璃的呵气组成,有低肺容积位呵气和高肺容积位呵气,低肺容积位的呵气技术可以使低肺容积的外周分泌物由远端的小气道向近端大气道移动,此时运用高肺容积位的呵气技术将气道分泌物排出体外[9]。
图1 主动呼吸循环技术操作示意图
注:BC:呼吸控制;TEE:胸部扩张;HUFF:用力呼气技术
1.3 观察指标
1.3.1 肺功能测定 肺功能评估指标包括用力肺活量(Forced vital capacity,FVC)和第1秒用力呼气容积(First second forced expiratory volume,FEV1),采用塞客呼吸训练器完成,型号CES2016,不能封堵气管的患者,从患者的气管套管口接上滤嘴进行测试。
1.3.2 呼吸肌力量测试 呼吸肌肌力通过检测患者最大吸气压[10](Maxinal inspiratory pressure,MIP)和最大呼气压[10](Maxinal expiratory pressure,MEP),MIP反映横膈和其他吸气肌的肌力,而MEP反映腹肌和其他呼气肌的肌力。
1.3.3 健康调查简表(SF-36) 是由美国波士顿健康研究所研制的简明健康调查问卷,包含总体健康、情感职能、躯体功能、活力、社会功能、精神健康、生理职能及生理功能等8个领域[11]。
1.3.4 卒中相关性肺炎的临床诊断 卒中后胸部影像学发现新或进展性病变,同时合并两个或以上临床症状:①体温≥38℃;②咳嗽、咯痰,原呼吸道疾病加重,或伴胸痛;③肺实变体征和(或)湿啰音;④白细胞计数≥10×109/L 或≤4×109/L,伴或不伴核左移。同时排除肺结核和肺癌等其他类似疾病。
1.4 统计学分析
使用SPSS17.0统计软件进行数据分析,计量资料用均数±标准差表示,组内数据比较采用配对t检验,组间比较采用独立样本t检验。计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 病例完整结果
治疗过程中2例患者因病情加重或不能坚持完成实验而退出,纳入统计146例病例资料全部完整。146例入选患者分为观察组和对照组,两组在年龄、性别、卒中类型、平均病程、MMSE等方面比较,差异无统计学意义(P>0.05),见表1。
2.2 治疗前后两组患者肺功能和呼吸肌肌力比较
治疗前两组在FEV1、FVC、MIP和MEP数据方面比较,差异均无统计学意义(P>0.05)。治疗4周后,观察组的FEV1、FVC、MIP、MEP值较治疗前明显提高,差异有统计学意义(P<0.01),并且观察组的上述指标高于对照组,差异有统计学意义(P<0.05),对照组较治疗前有提高,但差异无统计学意义(P>0.05),见表2。
2.3 两组卒中相关性肺炎的改善状况比较
治疗前兩组卒中相关性肺炎均为73例,治疗后观察组卒中相关性肺炎的改善情况明显优于对照组,差异有统计学意义(P<0.01),见表3。
表3 两组卒中相关性肺炎改善状况比较[n(%)]
2.4 两组误吸发生状况和拔除气管套管例数比较
治疗后观察组的误吸发生率明显低于对照组,差异有统计学意义(P<0.05);治疗后观察组的拔除气管套管例数明显高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组误吸发生状况和拔除气管套管例数比较[n(%)]
2.5 两组患者SF-36评分状况比较
观察组患者总体健康、情感职能、躯体功能、活力、社会功能、精神健康、生理职能及生理功能等评分均高于对照组,差异有统计学意义(P<0.05),见表5。
3讨论
早期肺康复介入对脑卒中患者整体康复有促进提高作用[12]。有文献[13]认为传统的翻身拍背叩击耗时费力,适用范围有限,对严重骨质疏松、大咯血、肋骨骨折等患者不能进行叩拍。华玉平等[14]研究证实ACBT能有效改善脑卒中气管切开术后患者的呼吸功能,有效管理气道,减少肺部感染的发生,本研究结果支持上述结论。Sienel等[15]研究表明尽早拔除气管套管能减轻疼痛,缩短病程,减少住院费用,本临床试验中观察组患者气管套管的拔除例数明显大于对照组,患者生活质量明显提高,与其研究结果相互支持。Lewis等[16]认为肺功能提高,能减少患者气管切开患者的拔管天数,本研究中观察组较对照组肺功能和和呼吸肌肌力明显提高,相应的气管套管拔除例数增多,而运用传统翻身拍背技术的对照组肺功能和呼吸肌肌力情况有改善,但无统计学意义。临床近半数脑卒中患者有口咽期吞咽障碍状况,特别是对脑卒中气管切开术后伴随吞咽功能障碍者,其主要并发症为误吸,会造成吸入性肺炎,甚至急性呼吸窘迫综合征等,延长患者住院时间,增大死亡率[17]。本研究中还发现观察组的相关性肺炎较对照组明显减少,误吸和吞咽障碍情况明显好转,证实ACBT还能较好地改善脑卒中气管切开术后患者相关性肺炎情况,有效减少脑卒中气管切开术后患者的误吸情况,改善吞咽功能,提高患者生活质量。
卒中相关性肺炎(Stroke associated pneumonia,SAP)是脑卒中气管切开术后患者最常见的并发症之一[18],SAP指脑卒中患者急性期和后遗症期并发的肺部感染[19],发生率为7%~33%。气管切开术是脑卒中患者急性期常见的重要抢救措施之一,可使患者吞咽、咳嗽反射减弱,影响呼吸道分泌物的排出,是脑卒中患者发生SAP的高危因素[20]。此外吞咽障碍和年龄均是SAP发生的独立因素[21]。脑卒中气管切开术后患者发生卒中相关性肺炎的因素很多。患者往往因气管反射及咽反射减弱,不能及时有效地清除气道分泌物,发生误吸的风险增大,容易造成脑卒中肺部感染,是导致患者死亡和影响功能恢复的重要原因之一[22];长时间卧床导致患者呼吸道分泌物不能及时排除,可引起器官分泌物向低位聚集,易导致肺部感染[23];吞咽障碍为脑卒中患者常见的并发症之一,发病率为37%~78%[24],是两侧皮质脑干束或者两侧大脑皮质被损坏,或者舌下神经核性、迷走神经、吞咽神经被损伤而引发的,可导致误吸、肺部感染;我国脑卒中患者患病率随着年龄增加呈上升趋势,患者年龄越大,越易发生肺炎。
本研究证实主动呼吸循环技术可有效增强脑卒中气管切开术后患者肺功能和呼吸肌肌力,减少肺部感染情况,促进气管套管的拔除,改善卒中相关性肺炎,降低误吸发生率,提升患者生活质量,明显优于传统的叩拍震动,对脑卒中相关性肺炎有治疗作用。但本研究也存在不足之处,纳入的患者认知水平要求高,因此不能代表所有的脑卒中气管切开患者,且训练时间相对较短,仅评估治疗结束后当时的疗效,无中长期疗效的复查跟踪,在患者出院后可继续随访观察,增加随访时间。
[参考文献]
[1] Pryor JA,Webber BA. An evaluation of the forced expiration technique as an adjunct to postural drainage[J]. Physiotherapy,1979,65(10):304-307.
[2] Pryor JA,Webber BA,Hodson ME. Effect of chest physiotherapy on oxygen saturation in patients with cystic fibrosis[J]. Thorax,1990,45(1):77.
[3] 周伟,张兵,黄晓,等. 2014 年江西省脑卒中患病率及其相关因素分析[J]. 中华预防医学杂志,2018,52(1):79-84.
[4] Lunardi AC,Paisani DM,da Silva CCBM,et al. Comparison of lung expansion techniques on thoracoabdominal mechanics and incidence of pulmonary complications after upper abdominal surgery:a randomized and controlled trial[J]. Chest,2015,148(4):1003-1010.
[5] Kim JH,Kim YA,Lee HJ,et al. Effect of the combination of Mendelsohn maneuver and effortful swallowing on aspiration in patients with dysphagia after stroke[J]. Journal of Physical Therapy Science,2017,29(11):1967-1969.
[6] Powers WJ,Rabinstein AA,Ackerson T,et al. 2018 guidelines for the early management of patients with acute ischemic stroke:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J]. Stroke,2018,49(3):e46-e99.
[7] Smith CJ,Kishore AK,Vail A,et al. Diagnosis of stroke-associated pneumonia:recommendations from the pneumonia in stroke consensus group[J]. Stroke,2015,46(8): 2335-2340.
[8] Hill AT,Barker AF,Bolser DC,et al. Treating Cough Due to Non-CF and CF Bronchiectasis With Nonpharmacological Airway Clearance:CHEST Expert Panel Report[J]. Chest,2018, 153(4):986-993.
[9] 喻鵬铭.成人和儿童呼吸与心脏问题的物理治疗[M]. 北京:北京大学医学出版社,2011:253-260.
[10] Du Plessis JP,Fernandes S,Jamal R,et al. Exertional hypoxemia is more severe in fibrotic interstitial lung disease than in COPD[J]. Respirology,2018,23(4):392-398.
[11] Ware Jr JE,Sherbourne CD. The MOS 36-item short-form health survey(SF-36):I. Conceptual framework and item selection[J]. Medical Care,1992,33(4):473-483.
[12] Clini EM,Crisafulli E,Costi S,et al. Effects of early inpatient rehabilitation after acute exacerbation of COPD[J].Respiratory Medicine,2009,103(10):1526-1531.
[13] Adler J,Malone D. Early mobilization in the intensive care unit:a systematic review[J]. Cardiopulmonary Physical Therapy Journal,2012,23(1):5.
[14] 华玉平,冯重睿,符碧洲,等. 探讨主动呼吸循环技术对脑卒中气管切开术后患者呼吸功能的疗效[J]. 中国康复,2018,32(2):136-137.
[15] Sienel W,Mueller J,Eggeling S,et al. Early chest tube removal after video-assisted thoracoscopic surgery. Results of a prospective randomized study[J]. Der Chirurg; Zeitschrift fur alle Gebiete der operativen Medizen,2005, 76(12):1155-1160.
[16] Lewis LK,Williams MT,Olds TS. The active cycle of breathing technique:a systematic review and meta-analysis[J]. Respiratory Medicine,2012,106(2):155-172.
[17] Cafferkey M,Harrington BM. Pediatric Swallowing Function in the Presence of Laryngeal Cleft and Laryngomalacia:a Review of the Literature[J]. Current Otorhinolaryngology Reports,2018,6(1):107-114.
[18] Berkhemer OA,Fransen PSS,Beumer D,et al. A randomized trial of intraarterial treatment for acute ischemic stroke[J]. New England Journal of Medicine,2015,372(1):11-20.
[19] Zhou H,Zhu Y,Zhang X. Validation of the Chinese Version of the Functional Oral Intake Scale (FOIS) Score in the Assessment of Acute Stroke Patients with Dysphagia[J].Studies in Health Technology and Informatics,2017,245(1):1195-1199.
[20] Yeh SJ,Huang KY,Wang TG,et al. Dysphagia screening decreases pneumonia in acute stroke patients admitted to the stroke intensive care unit[J]. Journal of the Neurological Sciences,2011,306(2):38-41.
[21] Zapata-Arriaza E,Moniche F,Blanca PG,et al. External Validation of the ISAN,A2DS2, and AIS-APS Scores for Predicting Stroke-Associated Pneumonia[J]. Journal of Stroke and Cerebrovascular Diseases,2018,27(3):673-676.
[22] Sekine Y,Iwata T,Chiyo M,et al. Minimal alteration of pulmonary function after lobectomy in lung cancer patients with chronic obstructive pulmonary disease[J]. The Annals of Thoracic Surgery,2003,76(2):356-361.
[23] Zhao WT,Yang M,Wu HM,et al. Systematic review and meta-analysis of the association between sarcopenia and dysphagia[J]. The Journal of Nutrition,Health & Aging,2018,22(8):1003-1009.
[24] Martino R,Foley N,Bhogal S,et al. Dysphagia after stroke:incidence,diagnosis,and pulmonary complications[J].Stroke,2005,36(12):2756-2763.
(收稿日期:2018-12-28)

