降钙素原在腹膜透析相关腹膜炎中的诊断价值
陈 琦 王本勇 王 鸣 赵 宁
腹膜透析(peritoneal dialysis,PD)是终末期肾脏病(End-stage kidney disease,ESRD)的治疗方式[1]。腹透相关感染性腹膜炎(PD-related peritonitis)是PD患者退出腹膜透析及影响其生存率的最主要原因之一[2]。因此,防止腹膜炎发生,或对腹透相关性腹膜炎早期发现、及时干预,避免严重并发症发生,进而提高PD 患者生存率和生存质量至关重要。目前临床上常用的炎症反应指标体温、超敏C 反应蛋白(high sensitivity C-reactive protein,hs-CRP)、白细胞计数、血沉、中性粒细胞比例等的敏感度、特异性均不高,无法早期监测及判断预后,因此,寻找一个新的、灵敏、快捷、有效、可作为PD 相关性腹膜炎早期诊断的生物学指标具有重要的意义。降钙素原(Procalcitionin,PCT)作为一种全身性细菌感染的新型生物标志物,在炎症的诊断中具有较高的敏感性和特异性[3]。本研究通过测定腹膜透析患者血清及腹膜透析液中PCT 浓度,探讨降钙素原在腹透相关性腹膜炎早期诊断中的临床价值。
1 临床资料
1.1 一般资料 选取2014 年7 月—2016 年7 月于浙江大学医学院附属杭州市第一人民医院透析中心接受维持性腹膜透析3 个月以上的维持性腹膜透析患者100 例,根据是否并发腹膜透析相关腹膜炎,分为腹膜炎组和对照组,各50 例。本研究经医院伦理委员会审核通过,所有患者均签署书面知情同意书。
1.2 纳入、排除标准 纳入标准:(1)腹膜炎组:符合2010 年国际腹膜透析协会(international society for peritoneal dialysis,ISPD)指南中PD 相关性腹膜炎的诊断标准[4]:①腹痛、腹透液浑浊,伴或不伴发热;②腹透流出液中白细胞总数>100 个/μL(留腹至少2h以上),或多形核中性粒细胞至少占50%;③腹透流出液培养有病原微生物的生长。具备以上3 项中的2项或以上可诊断为PD 相关性腹膜炎。(2)对照组:行规则维持性腹膜透析3 个月以上,近3 个月无腹腔感染发生。排除标准:(1)有急性心脑血管并发症;(2)目前或近期有出血、感染性疾病;(3)移植肾失功;(4)近3 个月使用免疫抑制剂或非甾体类药物;(5)其他:恶性肿瘤、急慢性肝病、甲状腺疾病等情况的患者。
2 方 法
2.1 标本收集 对照组:清晨空腹采静脉血5mL,行血PCT、hs-CRP 检测;患者应用持续性非卧床腹膜透析(CAPD)标准处方[4],透析液2L,每天使用4袋透析液,夜间留腹8~12h,取出超液(即腹膜透析液)5mL 行PCT、hs-CRP 检测、白细胞计数。腹膜炎组:在腹膜炎发生初期即入院时(0h)、感染24h、72h分别采静脉血5mL,行血PCT、hs-CRP 检测;同时采集感染透析液5mL 行透析液PCT、hs-CRP 检测、白细胞计数。
表1 两组维持性腹膜透析患者血清、腹透液炎症指标比较(±s)

表1 两组维持性腹膜透析患者血清、腹透液炎症指标比较(±s)
注:与对照组比较,P<0.01;PCT:降钙素原;hs-CRP:超敏C 反应蛋白;WBC:白细胞;腹膜炎组:维持性腹膜透析并发腹膜透析相关腹膜炎患者;对照组:维持性腹膜透析不伴腹膜透析相关腹膜炎患者
表2 腹膜炎组患者各时间点血清、腹透液炎症指标比较(±s)

表2 腹膜炎组患者各时间点血清、腹透液炎症指标比较(±s)
注:与感染0h 比较,*P<0.01;与感染24h 比较,△P<0.01;PCT:降钙素原;hs-CRP:超敏C 反应蛋白;WBC:白细胞;腹膜炎组:维持性腹膜透析并发腹膜透析相关腹膜炎患者;对照组:维持性腹膜透析不伴腹膜透析相关腹膜炎患者
2.2 实验方法 血液样本收集在干燥管,以3000r/min离心10min,收集血清,每个样本-80℃保存,批量检测分析。腹透液标本同样收集在干燥管,以3000r/min离心10min,收集血清,-80℃保存待测。(1)PCT 测定:采用电化学发光法检测(检测范围0.02~100ng/mL)PCT 水平(德国罗氏公司产品,批号171526-01)。(2)hs-CRP 测定:仪器为BECKMAN CuLLTER 公司生产的IMMAGE800 全自动免疫浊度分析仪,采用免疫速率散射比浊法。(3)腹透液白细胞计数测定:用手工计数法。
2.3 统计学方法 应用SPSS 22.0 统计软件,计量资料以均数±标准差(±s)表示,组间比较采用两独立样本t 检验比较;计数资料以频数和构成比表示,组间比较采用χ2检验;采用Spearman 相关分析PCT水平与其他指标的相关性;绘制ROC 曲线分析血清及腹透液PCT 水平对腹膜透析充分性的评估价值,P<0.05 为差异有统计学意义,P<0.01 为差异有显著统计学意义。
3 结果
3.1 两组维持性腹膜透析患者一般资料比较 腹膜炎组50 例,男31 例,女19 例,平均年龄(49.26±16.14)岁;慢性肾小球肾炎11 例,2 型糖尿病24 例,高血压病15 例。对照组50 例,男27 例,女23 例,平均年龄(59.01±10.00)岁;慢性肾小球肾炎18 例,2 型糖尿病17 例,高血压病15 例。两组患者性别、年龄、原发病构成比等比较,差异均无统计学意义(P 均>0.05),具有可比性。
3.2 两组维持性腹膜透析患者血清、腹透液炎症指标比较 腹膜炎组血清PCT、hs-CRP 水平及腹透液PCT、hs-CRP 及WBC 计数均显著高于对照组(P 均<0.01),见表1。
3.3 腹膜炎组患者各时间点血清、腹透液炎症指标比较 与感染0h 比较,腹膜炎组患者感染24h 血清PCT、hs-CRP 及腹透液PCT、hs-CRP、白细胞计数水平显著升高(P 均<0.01)。感染72h 上述指标,较感染24h 显著降低(P 均<0.01),但与感染0h 比较,差异无统计学意义(P 均>0.05),见表2。
3.4 腹膜炎组血清、腹透液PCT 与其它炎症指标相关性分析 感染初期,血清PCT 与腹透液PCT、血清hs-CRP 均呈正相关(r=0.99、0.90,P 均<0.01)。腹透液PCT 与腹透液hs-CRP、腹透液白细胞计数均呈正相关(r=0.93、0.95,P 均<0.01)。
3.5 PCT 作为腹透相关腹膜炎早期诊断指标的ROC 曲线特征分析 为进一步评价PCT 对腹透相关性腹膜炎早期诊断价值,根据感染初期腹透液及血清PCT 值,分别绘制PCT 关于腹膜炎诊断的ROC曲线。根据曲线分析,腹膜炎组腹透液PCT 的ROC曲线下面积为0.992(95%CI 0.974~1.010),当截断值为0.10ng/mL 时腹透液PCT 敏感度96.24%,特异度89.23%(P<0.01,r=0.85);血清PCT 的ROC 曲线下面积为0.675(95%CI 0.824~0.826),当截断值为0.52ng/mL 时血清PCT 敏感度69.22%,特异度61.51%(P<0.01,r=0.31),见图1-2。
4 讨论
腹膜透析相关性腹膜炎是腹膜透析主要的并发症,也是患者退出治疗甚至死亡的原因[5]。许多因素影响PD 相关性腹膜炎的发生,早期诊断及合理治疗是控制PD 相关感染性腹膜炎的关键[6]。
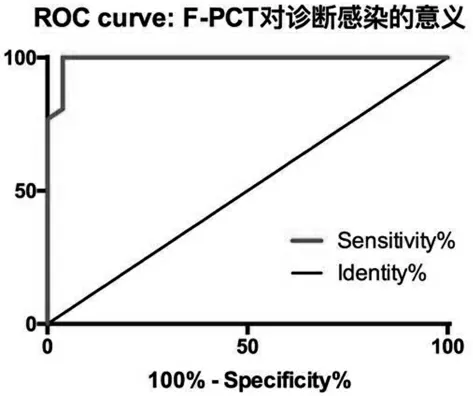
图1 腹透液PCT 关于腹膜炎诊断的ROC 曲线

图2 血清PCT 关于腹膜炎诊断的ROC 曲线
PCT 在体内的稳定性较好,半衰期为20~24h,在内毒素及炎症因子的刺激下,机体2h 内可检到PCT,6~8h 内浓度迅速上升,12~48h 内浓度达到平台期,2~3 天内恢复正常[7]。有研究发现,降钙素原在慢性肾脏病(chronic kidney disease,CKD)患者中水平有所升高,可作为CKD、PD、血液透析(hematodialysis,HD)患者感染的特异性敏感标志物[8]。PCT 作为一种新型的炎症指标在诊断腹膜透析相关性腹膜炎中灵敏度及特异性都要优于WBC、CRP 等指标[9-10]。
本研究显示,腹透相关性腹膜炎患者无论是腹透液还是血清,其PCT 水平均高于非感染腹膜透析患者,同时在感染情况下,血清PCT 与透液PCT 呈高度正相关性,可用于PD 相关腹膜炎的早期诊断。在大鼠模型中注射IL-6、TNF-α 可引起血清PCT 显著升高,而注射PCT 并不能刺激炎症因子升高。说明PCT 并不是初始炎症因子促发炎症,而是次级炎症因子,放大炎症效应[11]。本研究分别将血清PCT、腹透液PCT 与传统炎症指标(血清hs-CRP、腹透液hs-CRP、腹透液WBC)进行相关性分析,均呈现明显正相关性,提示PCT 与传统炎症指标之间可能相互发挥协同作用,共同促进炎症发展进程。考虑到PCT 水平与感染及全身炎症反应的程度成正相关,可以判断感染的严重程度,并能评价病情的恢复情况及评估预后,本研究对感染不同时间的血清及腹透液标本进行PCT 测定,发现感染24h 后,血清及腹透液PCT 达高峰;感染72h 较感染24h 显著下降.恢复至感染初期水平,这与PCT 的代谢特点相符合,同时PCT 的下降考虑与抗感染治疗相关。研究显示,血清及腹透液PCT 水平在诊断腹膜透析相关性腹膜炎上有较高的特异性及灵敏度,同时亦可作为抗感染治疗疗效的良好指标。
综上所述,在腹透相关性腹膜炎中,PCT 是能尽早反映机体细菌感染的炎症性指标,其腹透液中的敏感性较hs-CRP 高,由此可见,降钙素原作为一种全身性细菌感染的新型生物标志物,在腹透相关性腹膜炎的早期诊断中具有较高的敏感性和特异性,可能作为腹透相关性腹膜炎的生物标志物。

