体脂管理对妊娠期糖尿病患者糖脂代谢及母婴结局的影响▲
吴昊旻 梁旭霞 张继红
(广西壮族自治区人民医院产科,南宁市 530021,电子邮箱:asura8750@126.com)
妊娠期糖尿病(gestational diabetes mellitus,GDM)属特殊类型糖尿病,是指妊娠前糖代谢正常,妊娠期间首次出现的糖尿病[1]。妊娠期高血糖可引起自然流产、胎儿畸形、子痫前期、胎儿死亡、巨大胎儿、新生儿低血糖、新生儿高胆红素血症等;此外,子代发生肥胖、2型糖尿病及母亲未来患2型糖尿病的风险均增加[2]。李力等[3]研究发现,GDM的发生和体脂呈正相关,体质指数正常,但体脂百分率(fat mass percentage,FMP)超标的孕妇占GDM患者的大多数。本研究采用体脂管理干预体质指数正常而FMP超标的GDM患者,观察其对患者糖脂代谢及母婴结局的影响,现报告如下。
1 资料与方法
1.1 临床资料 选取我院产科2018年1~9月收治的GDM孕妇300例为研究对象。纳入标准:(1)符合《妊娠合并糖尿病诊治指南(2014)》[1]相关诊断标准;(2)年龄20~40岁、孕次≤3次、产次≤2次、单胎妊娠;(3)体质指数正常,FMP>28%;(4)入组前半个月未接受降糖药物治疗;(5)于我院足月分娩。排除标准:(1)妊娠前有糖尿病、高血压、心肝肾功能障碍;(2)有其他妊娠并发症、瘢痕子宫;(3)精神疾病患者;(4)有吸烟、酗酒史。按照随机数表法将300例患者分为观察组与对照组,每组150例。观察组年龄21~40(27.38±2.45)岁,体质指数 18~24(22.08±1.16)kg/m2,孕周24~28(25.45±3.08)周;初产妇62例,经产妇38例。对照组年龄22~39(28.51±2.67)岁,体质指数18~24(22.52±1.28)kg/m2,孕周24~28(26.05±3.27)周;初产妇56例,经产妇44例。两组年龄、体质指数、孕周、产次、FMP比较,差异均无统计学意义(均P>0.05),具有可比性。
1.2 方法 对照组采用常规干预方法,门诊医生对患者进行饮食指导,嘱患者多吃蔬菜,限制甜食、水果、碳水化合物、高油脂类食物的摄入,定期监测血糖,常规产检。观察组在对照组常规干预的基础上联合体脂管理干预,具体如下。(1)调整饮食结构:严格限制升糖指数高碳水化合物的摄入,如含糖分较高的水果、精米、精面类食物(≤100 g/餐);增加低升糖指数碳水化合物的摄入,如蔬菜、低糖水果、粗粮及坚果等,严格限制高油脂食物。(2)运动指导:根据患者运动喜好、耐受性及孕期情况制订个性化的运动方案,如游泳、孕妇保健操、瑜伽等;孕晚期有氧运动,以中速散步为主;可根据患者实际情况加入阻力训练,3~4次/周,以提高肌肉耐力及力量,训练过程中注意保持呼吸平稳、顺畅,避免使用爆发力。运动期间如出现宫缩、阴道出血、头晕眼花、头痛胸痛及低血糖症状应及时停止运动。(3)跟踪随访:定期随访,1次/2周,记录患者饮食摄入、体重增长及运动情况,并提醒患者复查血糖。
1.3 观察指标 (1)分别于患者入组时、孕36周时检测空腹血糖、餐后2 h血糖(2-hour postprandial blood glucose,2hPBG)及三酰甘油、总胆固醇、LDL-C、HDL-C水平。使用5800型全自动生化分析仪(美国贝克曼公司)检测。(2)分别于患者入组时、孕36周时,使用InBody720站立式人体成分分析仪(韩国Biospace公司)进行人体成分分析,记录患者的FMP。(3)观察两组产妇妊娠结局和围产儿并发症情况。
1.4 统计学分析 采用SPSS 21.0软件进行统计学分析,计数资料以例数或百分比表示,比较采用χ2检验;计量资料以(x±s)表示,比较采用t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 干预前后两组血糖水平比较 入组时,两组空腹血糖、2hPBG水平比较,差异均无统计学意义(均P>0.05);孕36周时,观察组空腹血糖、2hPBG水平低于入组时,并且低于对照组(均P<0.05),见表1。
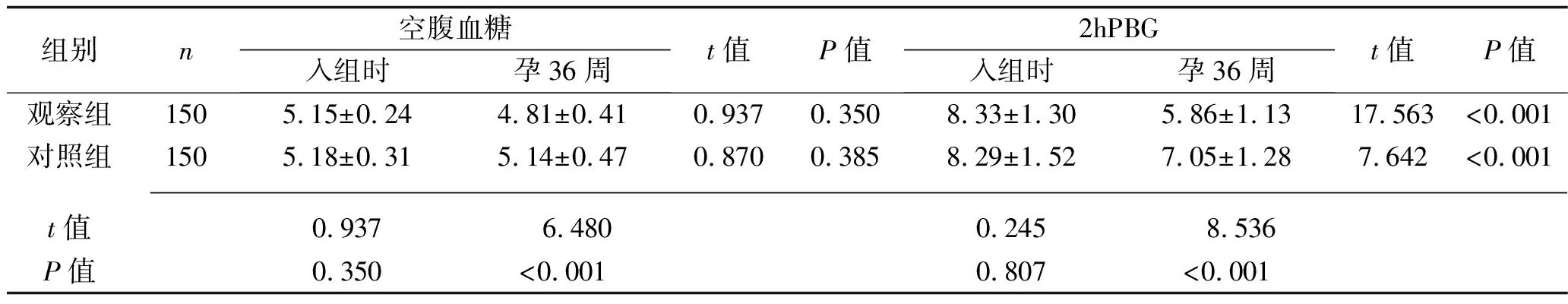
表1 两组干预前后空腹血糖、2hPBG水平比较(x±s,mmol/L)
2.2 干预前后两组血脂水平比较 入组时,两组孕妇总胆固醇、三酰甘油、LDL-C、HDL-C水平比较,差异均无统计学意义(均P>0.05);孕36周时,观察组三酰甘油水平低于对照组,而观察组总胆固醇、LDL-C水平均降低且低于对照组(P<0.05),HDL-C水平升高且高于对照组(均P<0.05)。见表2。
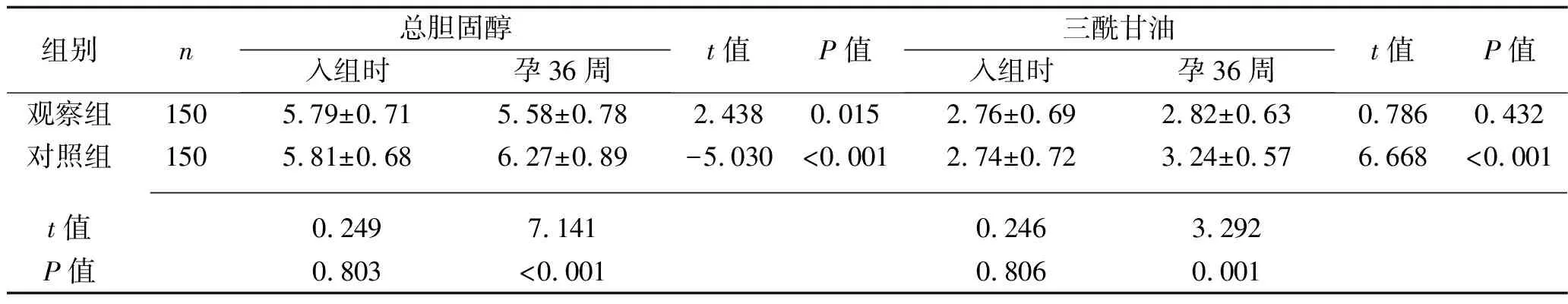
表2 两组干预前后血脂水平比较(x±s,mmol/L)
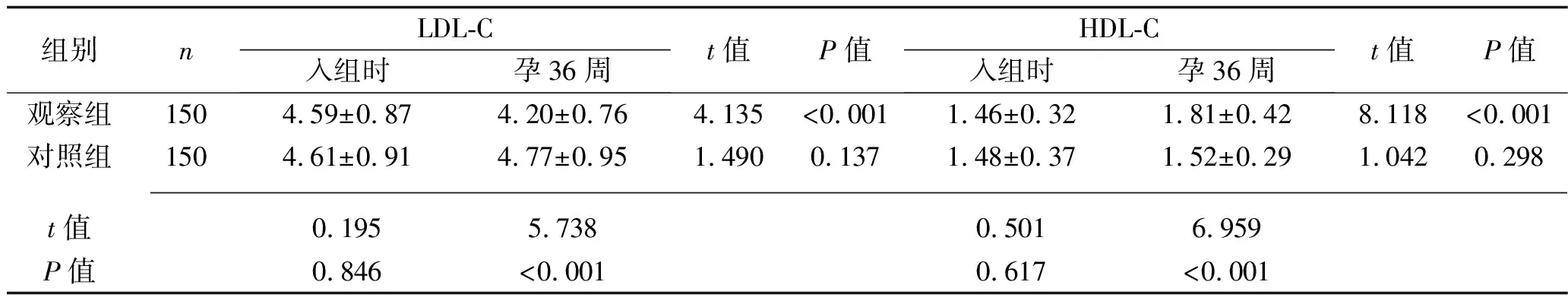
组别nLDL-C入组时孕36周t值P值HDL-C入组时孕36周t值P值观察组1504.59±0.874.20±0.764.135<0.0011.46±0.321.81±0.428.118<0.001对照组1504.61±0.914.77±0.951.4900.1371.48±0.371.52±0.291.0420.298 t值0.1955.7380.5016.959P值0.846<0.0010.617<0.001
2.3 干预前后两组FMP比较 入组时,两组FMP比较,差异无统计学意义(P>0.05);孕36周时,观察组FMP低于对照组(P<0.05)。见表3。
2.4 两组孕妇不良妊娠结局比较 观察组孕妇羊水过多、胎膜早破、胎儿宫内窘迫发生率以及剖宫产率均低于对照组(P<0.05)。见表4。
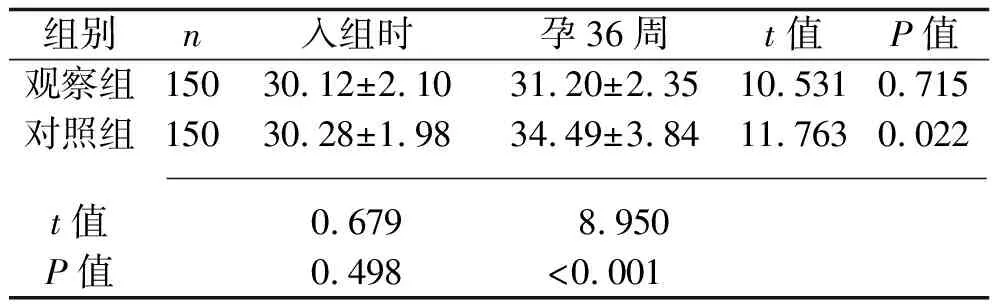
表3 两组干预前后FMP比较(x±s,%)
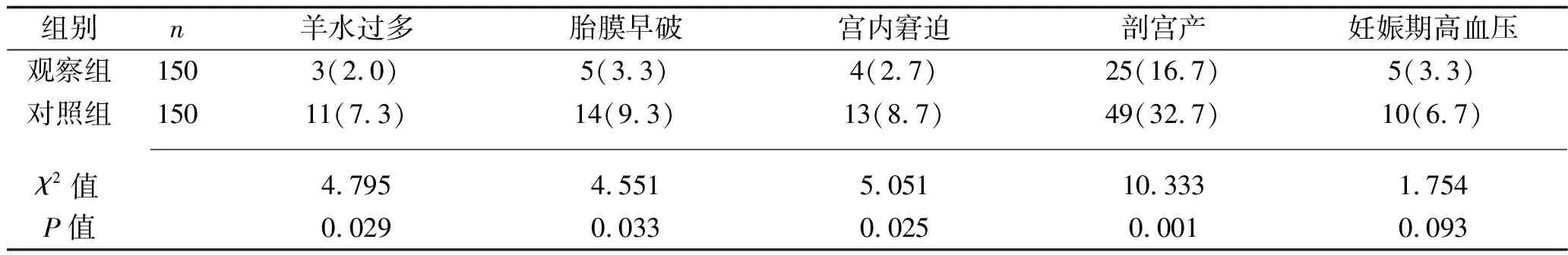
表4 两组孕妇不良妊娠结局发生率比较[n(%)]
2.5 两组新生儿不良结局比较 观察组新生儿不良结局发生率均低于对照组(均P<0.05)。见表5。
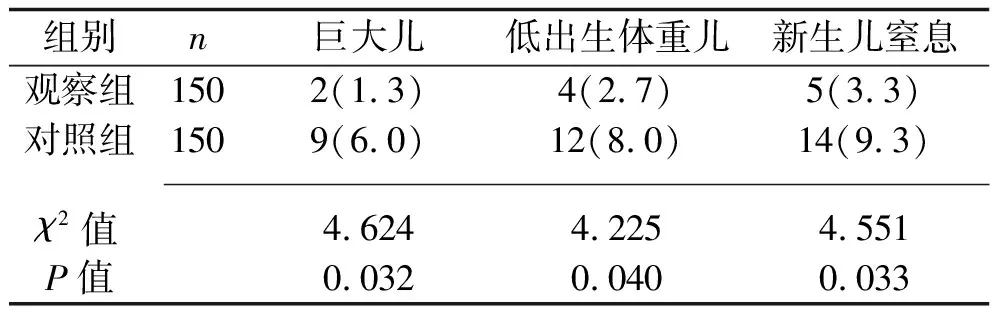
表5 两组新生儿不良结局比较[n(%)]
3 讨 论
为了满足胎儿生长发育,妊娠期孕妇体内的胎盘分泌素、雌激素、黄体酮、胎盘胰岛素等激素会发生显著变化,直接影响到体内代谢[4-5]。孕期由于各类激素变化导致胰岛素分泌量达到孕前的3~4倍,如胰岛β细胞受体无法及时反应,将导致胰岛素敏感性降低,继而血糖升高,最终导致GDM的发生。有研究显示,母体血糖升高可直接通过胎盘影响胎儿,导致巨大儿等新生儿不良结局的发生[4]。因此,如何调节孕妇糖脂代谢对改善GDM孕妇母婴结局具有重要意义。徐庆等[6]研究发现,随着孕周增加,GDM孕妇的体重、体质指数、体脂、FMP、总体水分和细胞外水分均显著升高,提示GDM孕妇的体脂储备增加、孕妇体内脂肪堆积,同时细胞外水份增加会增加孕妇水肿的概率。体脂增加、严重水肿直接影响孕期各项生理活动及妊娠结局。张龙龙等[7]的研究发现,孕妇体脂含量与巨大儿的发生呈正相关,提示GDM孕妇的FMP影响妊娠结局及新生儿结局。赵金梅等[8]研究发现,GDM孕妇细胞外水含量增加的原因可能与其长期处于高血糖状态、血管通透性增加相关,可通过合理临床干预,如控制饮食、适当运动等以减少脂肪储量,将体脂控制在合理范围内。合理的运动疗法可以促进HDL-C合成,改善胰岛素受体功能[9]。坚持长期运动可以增加细胞葡萄糖运载体数量,改善肌细胞和脂肪细胞上胰岛素受体的功能,增强外周组织对胰岛素的敏感性,减轻胰岛素抵抗程度,从而缓解糖代谢异常,降低血糖水平[10]。
本研究观察组孕妇在常规干预的基础上加用体脂管理干预,干预后患者空腹血糖、2hPBG、总胆固醇、三酰甘油和LDL-C水平均低于对照组,而HDL-C水平高于对照组(均P<0.05),提示体脂管理能够有效控制GDM孕妇的血糖、血脂水平。本研究结果还发现,观察组孕妇不良妊娠结局发生率、新生儿不良结局发生率均低于对照组(P<0.05),提示体脂管理干预能够有效改善GDM孕妇的母婴结局。但需注意的是,孕期母体需要足够的营养,干预的前提是保证母体营养的供给。
综上所述,在常规干预的基础上加用体脂管理干预可有效控制GDM孕妇血糖、血脂及FMP,对妊娠结局具有良好的促进作用。但由于孕妇个体差异大,体脂干预及其程度需要结合孕妇自身条件来确定。

