52例高血压伴腔隙性脑梗死患者实施时间护理的临床效果
钟 琴
(厦门大学附属中山医院,福建厦门361000)
高血压属于临床常见慢性病,患者因血压水平增高,诱发心脑血管疾病的概率增加。其中,高血压并发脑梗死的发病率成为高血压并发症的主要症状之一[1]。目前,将时间护理应用于高血压伴腔隙性脑梗死患者的防治过程中,可通过掌握患者机体在不同周期内对各种疾病影响的特殊或一般规律,对病情观察和护理质量的提升应用效果较好[2]。基于此,本文将时间护理模式应用于高血压伴腔隙性脑梗死患者中,并分析其应用效果。
1 资料与方法
1.1 一般资料
选取我院神经内科2017年9月至2018年9月收治的104例高血压伴腔隙性脑梗死患者作为研究对象,按照红黄双色球法将其均分为两组,每组52例,其中,对照组男28例,女24例,年龄50-78(67.2±2.2)岁;观察组男27例,女25例,年龄52-79(67.8±2.4)岁。纳入标准:(1)经 RI或 CT 等影像学确诊,患者均符合中国高血压防治指南诊断标准;(2)临床资料完整;(3)无心、肝、肾等重要器质性功能障碍;(4)代谢系统、血液系统循环正常。患者均为自愿参与,参与者及家属均获知情权。组间差异对比均衡性良好(P>0.05)。
1.2 护理方法
两组患者均接受抗凝、降压、改善微循环等药物治疗,在此基础上,对照组采用常规护理模式,包括健康宣教、饮食指导、康复训练等,给药时间符合传统方法,未作特殊规定。
观察组吸取常规护理优势,将时间护理应用于高血压伴腔隙性脑梗死患者中:(1)服药时间干预:护理人员根据患者的生理特征和病理性时间规律制定准确的服药时间计划,结合生理节律,将给药时间设定在患者最佳用药时间。如,高血压伴腔隙性脑梗死患者的服药时间与每日服药次数具有相关性,1天服药3次者,服药时间为早6:00、午3:00、晚10:00;1天服药2次者,服药时间为早6:00、晚10:00;1天服药1次者,服药时间为早6:00。通过设定准确的服药时间,使药物在患者体内发挥最大作用,并通过饮食、睡眠等其余时间护理,将患者机体对药效吸收达到最佳标准。
(2)早期康复训练:将时间护理中的早期康复训练应用于高血压伴腔隙性脑梗死患者中,护理人员需根据昼夜变化规律,将康复训练时间避过血压高峰期,制定合理的时间安排表。如,早期康复训练设定在早 6:00~7:00、午 2:00~4:00、晚 7:00~9:00 为佳,其余时间段属于高血压伴腔隙性脑梗死患者的血压高峰期,应减少活动量,增加休息时间,防止患者血压值因运动升高,诱发脑血管意外。护理人员在早期康复训练时间段内,可以结合患者的机体耐受程度和病情恢复情况,指导患者进行主被动肢体运动及穿衣、洗漱等日常生活自理能力训练。
(3)饮食时间干预:在时间护理下,护理人员需对患者的进食时间进行合理规划,且饮食原则以低油、低盐、低脂、低糖、低钠为主。与正常群体相比,高血压患者的血压值在中午11:00之前较高,因此,早餐可在7:00~8:00进行,食物摄入中可增加牛奶、橙汁、鸡蛋等食物的占比,可给予患者牛奶燕麦粥、鸡蛋、芹菜拌黑木耳作为早餐,可在中午加食香蕉;午餐时间设定在午11:30~12:30,可给予患者糙米饭、胡萝卜、土豆、洋葱、鲫鱼豆腐汤等食物,并在下午加餐酸奶;晚餐时间应设定在晚5:30左右,给予患者红豆粥、冬瓜、南瓜等食物。需要注意的是,高血压伴腔隙性脑梗死患者的晚餐量较午餐应相对减少,为午餐分量的70%~80%即可。
(4)睡眠时间护理:高血压伴脑梗死患者的睡眠护理与中医的子午流注学相关,在晚10:00~早5:00为人体休息的最佳时间,在这段时间内,护理人员需给予患者正确的睡眠指导,为患者提供安静、舒适的睡眠环境,可通过提前熄灯、播放轻音乐等方式促进患者尽早入睡,若患者因压力或病情入睡困难,可在医嘱下给予患者口服安眠药或肌肉注射镇静类药物促进患者入睡。
1.3 观察指标
(1)收缩压、舒张压变异系数:通过24h动态血压监测仪对两组患者护理前后的血压变异性进行评估。血压变异系数=(日血压平均值-夜血压平均值)/日血压平均值×100%。
(2)护理有效度[3]:根据全国第4次脑血管病会议制定的神经功能缺损程度及生活能力状态评分,对患者的护理有效度进行评估,并将评估依据划分为3个等级。护理有效度评估依据:显效:患者脑神经功能缺损评分降低幅度在80%-100%,病残程度0级;有效:患者脑神经功能缺损评分降低幅度在45%-80%,病残程度1-3级;无变化:患者脑神经功能缺损评分降低幅度在<45%。护理有效度=(有效+显效)/52×100%。
1.4 统计学方法
将本科室收集到的高血压伴腔隙性脑梗死患者病例输入至SSPS20.0统计学软件中进行分析处理,定量资料采用t检验,以±s表示,定性资料采用χ2检验,以n(%)表示,两组数据差异具有统计学意义时P<0.05。
2 结 果
2.1 收缩压、舒张压变异系数
两组患者护理前的收缩压、舒张压变异系数对比无显著差异(P>0.05);护理后,两组患者的收缩压、舒张压变异系数均有所提升,且观察组提升幅度高于对照组,组间对比差异显著(P<0.05),见表1。
2.2 护理有效度
观察组患者护理有效度明显高于对照组,组间对比差异显著(P<0.05),见表 2。
表1 收缩压、舒张压变异系数对比(±s)
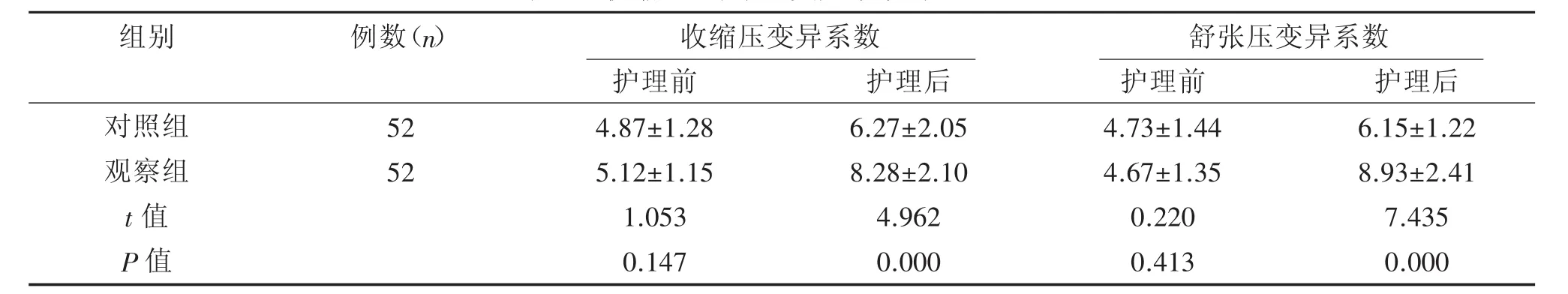
表1 收缩压、舒张压变异系数对比(±s)
组别例数(n)收缩压变异系数 舒张压变异系数对照组观察组t值P值5 2 5 2护理前4.8 7±1.2 8 5.1 2±1.1 5 1.0 5 3 0.1 4 7护理后6.2 7±2.0 5 8.2 8±2.1 0 4.9 6 2 0.0 0 0护理前4.7 3±1.4 4 4.6 7±1.3 5 0.2 2 0 0.4 1 3护理后6.1 5±1.2 2 8.9 3±2.4 1 7.4 3 5 0.0 0 0

表2 护理有效度对比[n(%)]
3 讨论
目前,临床研究证明[4-5],高血压并发脑梗死多数为腔隙性脑梗死症状,该病症的致残、致死率较高,如何通过有效措施,对该疾病进行预防和治疗,成为临床治疗高血压伴腔隙性脑梗死的重要研究课题,随着研究的发展,时间生物学系统在临床应用范围扩大,该研究认为,将时间诊断学、时间药理学、时间治疗学等知识范畴,应用于高血压伴腔隙性脑梗死患者中,可通过服药、康复训练、饮食、睡眠等时间点的合理安排,避开患者的高血压峰值期,降低患者护理过程中的不良反应事件发生概率,从而提高护理有效度[6]。本次研究数据显示,采用时间护理的观察组,在收缩压、舒张压变异系数及护理有效度的评估上,结果均优于对照组,这表明,时间护理对改善患者临床症状,对治疗效果具有可靠影响。
综上所述,在高血压伴腔隙性脑梗死患者中应用时间护理,可通过服药时间、饮食时间、康复训练时间的合理安排,提升患者的收缩压、舒张压变异系数,提高临床效果,应用效果可靠,临床影响良好。

