观察腹腔镜下结肠癌切除术对结肠癌的临床应用价值
王陆本
江苏省徐州矿务集团总医院普外科,江苏省徐州市 221000
结肠癌为临床常见消化道恶性肿瘤,可表现为排便习惯改变、消化不良等,且由于该疾病起病较为隐匿,当发现时多处于中晚期,故治疗效果及预后均不够理想[1]。目前在临床治疗中,传统开腹手术为应对结肠癌患者的常用术式,但由于创伤性较大,不利于术后恢复;与之相比,腹腔镜下结肠癌切除术具有创伤小、对脏器干扰轻等优势[2-3]。本文通过对2015年5月—2018年10月我院收治的50例结肠癌患者病例资料进行回顾性分析,以进一步探讨腹腔镜下结肠癌切除术的临床应用效果。具体信息如下。
1 资料与方法
1.1 一般资料 回顾性分析2015年5月—2018年10月我院收治的50例结肠癌患者的资料,根据治疗方式的不同将所有患者分为两组,各25例。观察组男17例,女8例;年龄42~75岁,平均年龄(58.36±4.19)岁;肿瘤部位:左半结肠13例,右半结肠12例。对照组男16例,女9例;年龄41~77岁,平均年龄(58.31±4.26)岁;肿瘤部位:左半结肠14例,右半结肠11例。两组患者一般资料相比,差异无统计学意义(P>0.05),具有可对比性。
1.2 选择标准 纳入标准:(1)术前无远处转移;(2)无手术禁忌证;(3)预计生存期>3个月。排除标准:(1)合并肠梗阻患者;(2)存在腹部手术史患者;(3)恶性肿瘤患者;(4)伴有重大精神疾患且无法配合临床治疗者。
1.3 方法 对照组于全麻下实施传统开腹手术治疗,在下腹部以纵行方式做一切口,找出病变组织,将相关动脉分离后切除肿瘤,并缝合切口,手术期间应严格按照无菌操作进行,同时加强对切口处的预防感染处理。观察组于全麻下行腹腔镜下结肠癌切除术治疗,在脐部上方做一约10mm观察孔,并置入腹腔镜及相关操作器械,而后建立CO2气腹,经腹腔镜明确肿瘤部位、大小等,对结肠系膜、网膜进行有效游离,当肿瘤血管根部被游离后,在充分保护手术切口情况下,将肿瘤切除组织及病变肠段提出体外,并彻底清洗腹腔,而后取出腹腔镜、相关操作器械,缝合切口。
1.4 观察指标 (1)观察并比较两组术后切口感染、肠粘连等并发症发生情况。(2)观察并比较两组患者术后恢复情况(下床活动时间、引流管留置时间、恢复进食时间)。
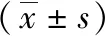
2 结果
2.1 两组并发症对比 观察组并发症发生率为8.00%,低于对照组的32.00%,差异有统计学意义(P<0.05)。见表1。

表1 两组并发症对比[n(%)]
注:两组并发症总发生率比较,χ2=4.500,P=0.034。
2.2 两组术后恢复情况对比 观察组患者术后下床活动时间、引流管留置时间及恢复进食时间均短于对照组,差异有统计学意义(P<0.05)。见表2。
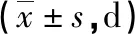
表2 两组患者术后恢复情况对比
3 讨论
目前认为不良饮食及生活习惯为引发结肠癌的主要原因,且在近年来,该疾病发病率有逐渐增高并呈年轻化趋势[4]。加之早期发病较为隐匿,部分患者在确诊时已处于中晚期,甚至出现浸润、转移,故需加强重视。在临床治疗中,单纯化疗效果不佳,通常需采用外科治疗方式,因此,手术方式的选择显得尤为重要[5]。
针对结肠癌患者,传统开腹手术虽可较好地切除受累组织,但因创伤较大,极易对患者后期恢复产生不利影响。伴随微创技术的不断发展,使得腹腔镜下结肠癌切除术在该疾病患者治疗中得到广泛应用[6]。本文通过对50例结肠癌患者的资料进行回顾性分析发现,观察组术后并发症发生率低于对照组,患者术后下床活动时间、引流管留置时间及恢复进食时间均短于对照组,表明腹腔镜下切除术在结肠癌治疗中应用价值显著,有利于加快患者术后恢复,同时降低并发症发生可能性。通常在手术切除过程中需严格遵照无瘤原则,即需有效切除肿瘤的肠段及其系膜、预防癌细胞出现种植状况、使瘤体保持完整等。腹腔镜的应用可使手术视野更加清晰,有利于减少对腹腔及腹壁的损伤,且能够在一定程度上减少对胃肠道地牵拉,故术后恢复较快。同时与传统开腹手术相比,腹腔镜下结肠癌切除术操作更为精确,有利于提高淋巴结清扫效果,减少肠粘连等相关并发症的发生[7]。但需注意的是,该术式的成功与否还和术者操作精细度及解剖熟练程度密切相关,故要求术者能够熟练掌握解剖特征,并严格按照相关操作流程进行,以确保肿瘤能够被完整切除,从而达到理想的治疗目的[8]。
综上所述,腹腔镜下结肠癌切除术能够在减少切口感染等相关并发症发生的同时,有效缩短患者术后下床活动时间、进食恢复时间,临床疗效确切。

