白内障超声乳化手术前后眼表的变化
余孟婷,吴文捷,2,吴鑫娜,俞 婷,李智伟,2
0引言
随着我国人口日益老龄化,人口预期寿命的增加,白内障人群将成为我国人口的重要组成部分。白内障手术已经进入精准屈光手术时代,虽然超声乳化手术在重建视功能方面取得了令人满意的效果,但术后仍有不少患者抱怨眼睛干燥感、异物感、烧灼感、视物模糊等眼部不适症状,并倍受其困扰。Oh等[1]的研究已经报道患者术后不适症状多与干眼有关,且运用OSDI量表评估提示了白内障术后大部分患者均有类似干眼症状。但该量表无法揭示干眼程度及眼表细胞破坏情况。Li等[2]报道白内障术后患者泪河高度降低,泪膜破裂时间减少,Schirmer Ⅰ评分降低,结膜印记细胞学提示更为严重的鳞状上皮化生。但是,目前国际上广泛采用的评估泪液分泌和泪膜稳定性的检查是Schirmer Ⅰ和角膜荧光素钠染色的方法,使用荧光素钠染色剂、滤纸条等接触眼表,增加了患者的不适感及术后感染的风险,且受到检查者的主观影响,可重复性差,灵敏度和特异度低。而眼表综合分析仪(Keratograph5M)是新型评估眼表参数的仪器,相较于传统的评估眼表的泪液分泌试验、泪膜破裂时间等方法,具有无创、不受检查者主观因素影响的优势,检查过程无不适体验,可以观察泪河高度、泪膜破裂时间、结膜充血评分、脂质层、睑板腺数量与分布、睑缘情况等,可以获取术前术后眼表总体情况。目前报道的文献只有少量研究运用结膜印迹细胞观察白内障术后的眼表细胞情况[1-3]。因此我们尝试运用无创的眼表综合分析仪器联合结膜印迹细胞学检查观察评估术前术后眼表参数及结膜细胞变化情况,旨在探讨白内障术后干眼发生的临床过程和眼表的变化情况。
表1 Nelson分级
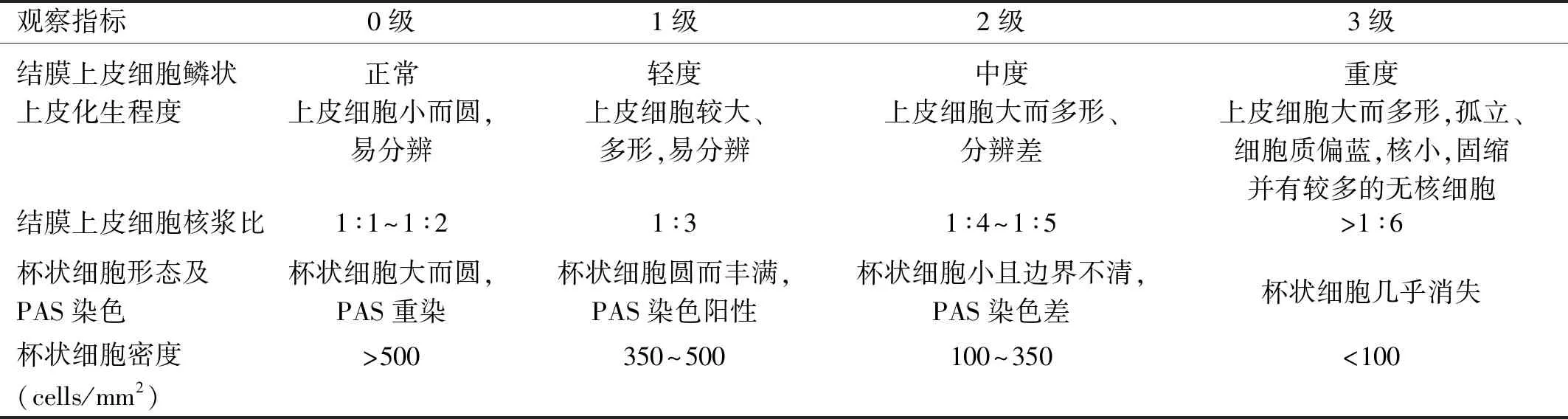
观察指标0级1级2级3级结膜上皮细胞鳞状上皮化生程度正常上皮细胞小而圆,易分辨轻度上皮细胞较大、多形,易分辨中度上皮细胞大而多形、分辨差重度上皮细胞大而多形,孤立、细胞质偏蓝,核小,固缩并有较多的无核细胞结膜上皮细胞核浆比1∶1~1∶21∶31∶4~1∶5>1∶6杯状细胞形态及PAS染色杯状细胞大而圆,PAS重染杯状细胞圆而丰满,PAS染色阳性杯状细胞小且边界不清,PAS染色差杯状细胞几乎消失杯状细胞密度(cells/mm2)>500350~500100~350<100
1对象和方法
1.1对象采用前瞻性研究。选取2016-12/2017-12于福建省立医院眼科行白内障超声乳化和人工晶状体植入手术的患者39例39眼为研究对象。手术前后均运用OSDI量表进行干眼症状评估、应用非侵入式眼表综合分析仪分析眼表参数、进行结膜印迹细胞学检查。纳入标准:(1)所有的患者均行白内障超声乳化联合人工晶状体植入术;(2)所有的手术均由同一位医生完成。排除标准:(1)存在术中术后并发症患者;(2)有眼部外伤及手术史;(3)青光眼、翼状胬肉、角膜结膜病变者;(4)眼部长期用药者;(5)中重度睑板腺功能障碍的患者;(6)术后1d角膜水肿的患者;(7)有角膜接触镜配戴史;(8)有系统性疾病如糖尿病、系统性红斑狼疮、干燥综合征等。本研究经伦理委员会批准,所有患者均知情同意并签署知情同意书。
1.2方法
1.2.1手术方法手术前滴左氧氟沙星滴眼液3d,每天4次。手术前滴复方托吡卡胺散瞳3次,30min 1次。手术前10min滴盐酸丙美卡因滴眼液表面麻醉3次。在最陡峭的角膜方位行2.4mm主切口,相隔约120°行辅助切口。前房注入黏弹剂,环形撕囊,直径约5.5mm,居中。注水针头进行水分离。超声乳化,吸除皮质,后囊抛光,植入人工晶状体于囊袋内,切口水密。记录显微镜镜下手术暴露时间。术后左氧氟沙星滴眼液点眼2wk,醋酸泼尼松龙滴眼液点眼20d,每日4次,每5d递减一次,卡波姆凝胶每日3次使用2mo。普拉洛芬滴眼液每日2次术后14d开始使用至术后6wk。
1.2.2研究方法术前、术后1d,1wk,1、2mo对患者进行视力、裂隙灯、眼底、干眼症状评估OSDI量表、眼表综合分析仪和结膜印迹细胞学检查。所有的检查都由同一位技术娴熟的医师完成。
1.2.2.1 OSDI量表采用国际干眼评估量表对手术前后患者的干眼症状进行评估。问卷含有12个问题主要包括3个部分:(1)眼部不适(问题1~3);(2)视功能(问题4~9);(3)环境触发问题(问题10~12)。每个问题根据症状持续时间评为0~4分。OSDI评分采用百分制。OSDI总分=所有回答的问题的总得分×100/(回答的问题数×4)。
1.2.2.2眼表综合分析仪检查利用眼表综合分析仪检查以下5项:泪河高度、泪膜破裂时间、结膜充血评分、脂质层厚度分级、睑板腺拍摄。所有检查均重复3次,取平均值。(1)泪河高度:嘱患者自然睁眼,采用红外模式拍摄泪河图像,用自带标尺在瞳孔正下方即6∶00位测量。(2)泪膜破裂时间:嘱患者摆正头位,双眼平视前方,瞬目2次后注视内置视标,系统自动记录首次泪膜破裂时间(the first break-up time,NIKf-BUT)、平均泪膜破裂时间(average break-up tome,NIKav-BUT)即整个角膜各处BUT的平均值。(3)结膜充血:将仪器调焦至最清晰时,嘱患者瞬目后充分暴露球结膜,同时采集数据。数据经眼表综合分析仪自动量化出结膜充血评数值。
1.2.2.3结膜印迹细胞学检查患者取平卧位,盐酸丙美卡因滴眼液表面麻醉后用棉签吸干泪液。将硝酸纤维素滤纸剪成大小约4mm×6mm梯形并高压灭菌。戴无菌手套,用镊子夹持滤纸,粗糙面朝下,贴于患者颞侧球结膜,并用玻璃棒轻轻按压5s后取下滤纸,立即使用95%酒精固定10min,标本经PAS-苏木素染色后于普通光学显微镜下观察结膜上皮和杯状细胞。计数和分级方法:每个标本随机选取5个视野,在400倍放大倍数下进行观察:分别对每个视野的杯状细胞进行计数,此时一个视野面积为0.24mm2,由此分别计算5个视野的杯状细胞密度,并取其平均值为该标本的杯状细胞密度;同时按照Nelson分级[4](表1)对每个视野进行分级,取平均值为该标本的最终Nelson分级。

图1术前术后泪膜破裂时间特征色卡:不同色彩对应不同泪膜破裂时间。根据平均破裂值,泪膜稳定性可分为3类:level0,level1,level2。Level2:平均破裂时间<7s(不稳定泪膜/干眼);Level1:7s≤平均破裂时间<14s(临界稳定泪膜);Level0:平均破裂时间≥14s(稳定泪膜)A:术前BUT;B:术后1d BUT;C:术后1wk BUT;D:术后1mo BUT;E:术后2mo BUT。
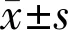

参数术前术后1d术后1wk术后1mo术后2mo泪河高度(mm)0.26±0.170.25±0.170.24±0.110.24±0.100.21±0.05首次泪膜破裂时间(s)6.91±4.526.12±3.555.18±3.37a6.28±4.705.96±3.17平均泪膜破裂时间(s)10.21±5.208.89±4.476.87±3.68a7.35±3.529.00±4.23结膜充血评分1.63±0.471.64±0.511.61±0.41.68±0.471.51±0.48
注:aP<0.05vs术前。

2结果
2.1症状评分术前,术后1d,1wk,1、2mo的OSDI量表平均值分别为9.30±3.80、19.8±3.42、33.2±5.63、18.8±3.49、20.3±8.65分。术后OSDI值均较术前高,差异均有统计学意义(P<0.05)。OSDI值于术后1wk达峰值,后逐渐下降,术后2mo仍较术前高,表明术后2mo时眼表情况仍无法恢复到术前水平。
2.2眼表综合分析仪
2.2.1泪河高度手术前后泪河高度数据见表2,术前术后不同时间泪河高度比较,差异无统计学意义(P>0.05)。
2.2.2首次泪膜破裂时间及平均泪膜破裂时间首次泪膜破裂时间及平均泪膜破裂时间于术后1d开始下降,术后1wk与术前比较,差异均有统计学意义(P<0.05,表2)。代表性泪膜破裂时间变化见图1。
2.2.3结膜充血评分术后1d,1mo较术前均升高,但术前术后不同时间结膜充血评分比较,差异无统计学意义(P>0.05)。

图2代表性结膜印迹细胞学(PAS-苏木素染色×400)A:术前为0级;B:术后1d为1级,C:术后1wk为2级;D:术后1mo为2级;E:术后2mo为1级,但与术后1wk比较,杯状细胞密度开始增加,核浆比开始变大。
2.2.4结膜印迹细胞学检查术前,术后1d,1wk,1、2mo结膜上皮细胞Nelson分级(0~3级)分别是0.41±0.48、1.75±0.74、2.10±0.75、1.84±0.76、1.72±0.84级,差异有统计学意义(P<0.05)。不同时期代表性结膜印迹细胞见图2。术前结膜上皮细胞小而圆,易分辨,核浆比1∶1~1∶2,杯状细胞大而圆。术后出现鳞状上皮间隙增大,核浆比增大至1∶3,同时杯状细胞密度下降,术后1wk,1mo显示核浆比进一步增大,结膜上皮细胞出现形态变化,细胞多形,不易辨认。术前术后杯状细胞密度分别是376.00±73.88、289±69.50、243.02±80.81、336.72±81.60、346.70±67.35个/mm2。杯状细胞密度从术后1d开始下降,术后1wk下降达到低谷,术后1mo开始上升,术后2mo较术后1mo略有上升,但仍未恢复到术前水平。
3讨论
目前,国际上对于白内障术后眼表状况分析的许多研究均发现白内障术后干眼情况恶化[5-6]。我们的研究结合无创的眼表综合分析仪和结膜印迹细胞观察白内障术前术后眼表参数和结膜细胞的变化,结果提示透明切口的白内障超声乳化手术会破坏眼表,即使在术后2mo,仍然无法恢复到术前的眼表状态。这种变化趋势与先前许多学者的研究结果相一致[1-2,4-5,7]。这种短暂的“术后干眼现象”与多种围手术期因素相关。TFOS DEWS Ⅱ 2017定义干眼症是以泪膜稳态失衡为主要特征,并伴有眼部不适的多因素疾病。其中泪膜不稳定、泪液渗透压升高、眼表炎症反应、损伤以及神经异常是其主要的病理生理机制[8]。该定义强调了干眼的主要特征是泪膜稳态失衡。健康稳定的泪膜依赖于正常的眼表微环境。眼表微环境包括了:正常的角膜结膜上皮、泪腺、睑板腺、完整的神经网络、眼表基质和免疫细胞等[9]。稳定的泪膜对于保持角膜光学特性、上皮细胞健康、眼表舒适度和抵御外界微生物的侵害具有重要作用,是获得清晰物像的重要基础。我们的OSDI量表结果显示患者术后异物感、砂砾感、视疲劳、干涩、迎风流泪等症状明显,我们的研究提示首次泪膜破裂时间和平均泪膜破裂时间从术后1d开始下降,术后1wk泪膜不稳定加剧,术后1mo开始恢复,这与OSDI量表的变化相一致。为了排除睑板腺功能障碍对眼表的影响,本研究选取的患者排除中重度的睑板腺功能障碍。
手术源性因素对于眼表微环境影响的可能因素有:(1)角膜切口的影响。由于Cho等[10]的研究显示角膜切口的位置与手术后干眼没有相关性,因此我们的手术选择在最陡峭的角膜方位做主切口。Kohlhaas等研究发现白内障术后角膜敏感性显著降低,引起泪液低分泌[11]。由于角膜神经由角膜缘穿入,白内障手术切口会切断角膜神经,减少泪液分泌,引起泪液高渗透性,影响泪膜稳定性。我们的研究显示术前术后泪河高度没有统计学差异,这与Oh等[1]的研究结果一致。这种差异可能是由于我们采用的是2.4mm的小切口,而先前的研究采用的是3.2mm切口。Sitompul等[12]研究发现手术角膜切口越小,越能保留更完整的角膜感觉神经,因此对泪液分泌及眨眼的影响小,眼表恢复时间越快。(2)术中显微镜灯光的暴露:Cho等[10]研究发现灯光暴露时间与术后干眼发生显著相关,我们的白内障超声乳化显微镜下暴露时间为7.18±0.40s,由于手术操作熟练,本研究中患者显微镜镜下手术暴露时间差异小,因此我们没有做相关暴露与干眼的分析。(3)手术刺激引起炎症反应。我们的研究显示杯状细胞数量下降,与Li等[2]的研究结果一致。结膜印迹细胞学检查表明白内障术后结膜细胞出现鳞状上皮化生,杯状细胞密度下降,术后1wk为甚,术后1mo渐渐恢复。原因可能有以下:1)显微镜灯光照射产生活性氧,导致角膜和结膜上皮失活,结膜鳞状上皮化生,杯状细胞密度下降。2)眼药水中防腐剂的作用,尤其是苯扎氯铵等防腐剂,削弱角膜上皮屏障,破坏细胞间的紧密连接,使得眼表微环境遭到破坏,导致结膜上皮及杯状细胞的数量减少[13]。3)手术创伤引起多种炎症因子释放,引起细胞损伤。细胞损伤进一步释放炎症因子,加剧了炎症过程,形成恶性循环[9,12,14]。在炎性环境下,眼表上皮细胞鳞状化生,杯状细胞丢失,黏蛋白分泌减少,导致泪膜稳定性下降,泪液呈高渗性,眼表微环境稳态失衡。同时,泪膜不稳定情况下泪液渗透性增高,结膜细胞处在炎症环境中发生了鳞状上皮间隙增大,核浆比增大,杯状细胞密度下降,结膜上皮细胞出现形态改变,包括核固缩、无核。但随着手术创伤修复,术后2mo渐渐恢复。本研究应用眼表综合分析仪提示了白内障术后患者存在短期干眼的可能,并揭示了杯状细胞密度的变化,与Piyush等[14]的研究结果一致。
我们的研究显示:眼表充血参数手术前后变化没有统计学差异,由于选择角膜缘透明切口,对结膜的影响小。本研究中观察术后1d,1mo较术前均升高,但术前术后不同时间结膜充血评分比较,差异无统计学意义(P>0.05),与Ameen等的研究结果一致[6]。
成功的白内障手术目的不仅是为了让患者看得见,更应当是让患者看得更加清晰和舒适。舒适的视觉感受是提高患者术后满意度的关键。泪膜不稳定导致的眼部刺激、疲劳症状常常是患者术后抱怨和主动就诊的原因,及时有效应用人工泪液联合抗炎等治疗手段,维持泪膜功能稳定性尤其是黏蛋白层稳定性具有重要意义。

