NLR与PLR对鉴别诊断自身免疫性甲状腺炎的临床意义
陈玲敏,蔡林辉,郑雨薇,李 俊
(台州医院 1.检验科;2.口眼中心,浙江 临海 317000)
甲状腺疾病包括甲状腺机能减退症、甲状腺机能亢进症、结节性甲状腺肿、甲状腺良恶性肿瘤、自身免疫性甲状腺炎等。引起甲状腺疾病的病因多而复杂,可能与年龄、性别、地域、种族、放射性接触、免疫功能紊乱、碘的异常摄取量等有关[1]。中性粒细胞和淋巴细胞比值(ratio of neutrophils to lymphocytes,NLR)与血小板和淋巴细胞比值(ratio of platele to lymphocytes,PLR)作为机体免疫活动的标志物,能够反应患有重大疾病的患者机体内的炎症状态[2],并且与多种恶性肿瘤的预后密切相关[3-6]。目前,关于NLR与PLR和自身免疫性甲状腺炎的相关性研究甚少。本研究对1232例甲状腺疾病患者的实验室数据进行整理分析,旨在探讨NLR和PLR对自身免疫性甲状腺炎的诊断价值。
1 资料与方法
1.1 一般资料 选取2012年1月—2017年12月于台州医院就诊的1232例甲状腺疾病患者为研究对象,包括甲状腺癌(thyroid carcinoma,TC)患者347例,结节性甲状腺肿(nodular goiter,NG)患者425例,自身免疫性甲状腺炎(autoimmune thyroiditis,AT)患者460例。选取同期在台州医院体检中心体检的437名健康者作为健康对照组。甲状腺癌、结节性甲状腺肿、自身免疫性甲状腺炎的诊断参照内科学诊断标准[7]。所有对象入选标准:年龄18~70岁;未接受放化疗、手术治疗、碘131治疗、抗甲状腺药物的治疗;无其他并发症。排除标准:临床资料不完整的患者;急性或亚急性甲状腺炎患者。本研究经医院伦理委员会批准,所选患者均签署知情同意书。
1.2 观察指标 回顾性收集研究对象的临床资料,包括年龄、性别,首次入院时的血常规、甲状腺常规结果。其中白细胞计数(white blood cell,WBC)、中性粒细胞计数(neutrophils,NEUT)、淋巴细胞计数(lymphocyte,LYM)、血小板计数(platelet,PLT)、NLR、PLR等血液学指标采用SYSMEX XE-2100全自动血液分析仪测定。游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离四碘原氨酸(free thyroxine,FT4)、促甲状腺激素(thyroid stimulating hormone,TSH)采用贝克曼DXI800全自动电化学发光仪检测。检测试剂均采用原装配套试剂盒。
2 结果
2.1 临床资料比较 在女性患者中,自身免疫性甲状腺炎与结节性甲状腺肿的比例高于甲状腺癌;在男性患者中,自身免疫性甲状腺炎与结节性甲状腺肿的比例低于甲状腺癌;差异均有统计学意义(P<0.05)。健康对照组年龄均低于另外三组,差异有统计学意义(P<0.05)。自身免疫性甲状腺炎组的中性粒细胞计数、血小板计数、NLR、PLR均高于另外三组,淋巴细胞计数、TSH低于另外三组,差异均有统计学意义(P<0.05)。自身免疫性甲状腺炎组的FT3高于甲状腺癌组,差异有统计学意义(P<0.05)。见表1。
2.2 多因素Logistic回归分析 以是否患自身免疫性甲状腺炎为因变量,以性别、年龄、WBC、NEUT、LYM、PLT、NLR、PLR、FT3、FT4、TSH为自变量,赋值男=0,女=1,进行Logistic逐步回归分析,结果显示,性别(女)、年龄、PLT、FT4是自身免疫性甲状腺炎的危险因素(P<0.01),PLR是自身免疫性甲状腺炎的保护因素(P<0.01),见表2。

表1 一般临床资料比较
注:①与 TC组比较,P<0.05;②与 NG组比较,P<0.05;③与 EAT组比较,P<0.05。
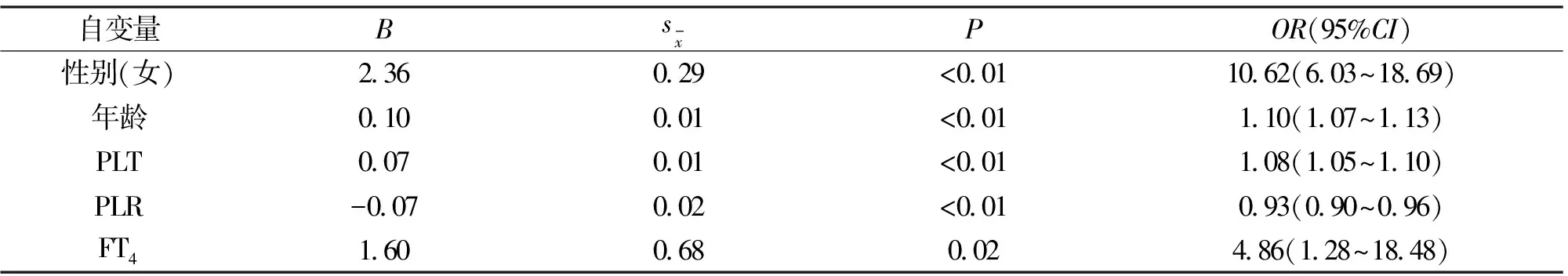
表2 影响自身免疫性甲状腺炎患者的Logistic回归分析
2.3 ROC曲线 区别健康对照组,通过ROC曲线对自身免疫性甲状腺炎患者的诊断效率进行评估,NLR与PLR的ROC分别是0.75和0.91,当NLR和PLR的cut off值分别取2.05和140.06时,敏感性分别为68.9% 和99.6%,特异性分别为71.4%和79.4%。将NLR与PLR通过二元Logistic回归模型计算出预测概率作为诊断指标建立ROC曲线,ROC曲线下面积为0.92,当NLR和PLR的cut off值分别取2.01和138.14时,敏感性和特异度分别为98.9%和78.3%。见图1。

图1 自身免疫性甲状腺炎患者ROC曲线
3 讨论
甲状腺疾病初期主要表现为全身非特异性症状,易被误诊或忽视而导致延误治疗[8],且不同的甲状腺疾病的临床治疗方法差异较大,因此,寻找准确有效的标志物对鉴别诊断不同的甲状腺疾病非常重要。
本研究结果显示,自身免疫性甲状腺炎组的中性粒细胞计数、血小板计数、NLR、PLR均明显高于结节性甲状腺组、甲状腺癌组和健康对照组;淋巴细胞计数明显低于结节性甲状腺组、甲状腺癌组和健康对照组。这可能与中性粒细胞是免疫系统中重要的防御细胞有关,中性粒细胞具有调节巨噬细胞、上皮细胞、肥大细胞的功能,在机体发生炎症反应时发挥重要作用[9];同时血小板释放出细胞因子,通过多种机制放大和调节白细胞的作用[10];淋巴细胞减少可能与机体炎症状态下的细胞凋亡有关[11]。
在感染早期,中性粒细胞、血小板和淋巴细胞在免疫活动中彼此相互影响,可导致三者之间的动态平衡被破坏,从而引起NLR和PLR值的改变。有研究表明[12-14],NLR和PLR可作为评判炎性反应的指标。本研究结果显示,当NLR>2.05时,其诊断的敏感性和特异性分别68.9%和71.4%;当PLR>140.06时,其诊断的敏感性和特异性分别为99.6%和79.4%。若进行NLR与PLR联合检测,NLR和PLR的cut off值分别取2.01和138.14时,敏感性和特异度分别为98.9%和78.3%,提示联合检测的诊断能力优于单项检测。顾雪疆[15]等发现亚急性甲状腺炎患者的NLR和PLR显著高于Graves 病患者、桥本甲状腺炎患者和健康对照组,认为NLR和PLR单独检测对亚急性甲状腺炎具有一定的诊断作用。
本研究进一步发现,性别(女)、年龄、PLT、FT4是自身免疫性甲状腺炎的危险因素。在本研究随机选取的460例自身免疫性甲状腺炎患者中,女性患者占84.13%,提示女性患自身免疫性甲状腺炎的比例显著高于男性。张俊英等[16]研究表明,女性的甲状腺疾病发病率显著高于男性。20世纪80年代,有研究发现雌激素可以影响机体自身免疫性甲状腺炎病程的发展,对免疫系统具有双向调节作用[17]。
综上所述,NLR和PLR的检测方法简单、便捷、经济,NLR与PLR联合诊断自身免疫性甲状腺炎的能力优于NLR和PLR单项。但后续还需进行大样本多中心的研究,以及进行NLR和PLR在自身免疫性甲状腺炎的发生、发展中的作用机理的研究。

