孕妇体重超重与剖宫产率的关系
孟雨
【摘 要】目的:分析孕妇孕前体重及孕期增重与新生儿体重、剖宫产率的相关性,为临床制定有效干预措施提供参考。方法:选择本院在蓬朗社区建卡的1549例单胎的健康孕妇,按照孕前BMI值将1549例孕妇分为低BMI组、正常组和肥胖组,按照孕期BMI增幅将1549例孕妇分为低增幅组、中增幅组和高增幅组,分析孕前体重及孕期BMI增幅与新生儿体重、剖宫产率的相关性。结果:1549例建卡孕妇中BMI值偏低者197例,BMI值正常者1240例,BMI值偏高者112例,肥胖组巨大儿发生率高于低BMI組和正常组,但低BMI组低体重出生儿(LBW)发生率则高于肥胖组和正常组(P<0.05);肥胖组剖宫产率高于低BMI组和正常组(P<0.05)。1549例建卡孕妇中孕期BMI值低增幅者706例,孕期BMI值中增幅者592例,孕期BMI值高增幅者251例,高增幅组新生儿体重明显高于低增幅组和正常增幅组(P<0.05);高增幅组剖宫产率明显高于低增幅组和正常增幅组(P<0.05)。结论:加强建卡孕妇健康宣教力度,提高孕妇对孕前肥胖和孕期BMI高增幅危害的认识,合理控制新生儿体重和剖宫产率。
【关键词】孕妇;体重超重;剖宫产率
文章编号:WHR2019054044
孕期体重肥胖或是孕期体重过高增幅会对新生儿体重和分娩方式产生较大影响,但传统观点认为,孕期为了增加胎儿营养,准妈妈吃的越多越有利于胎儿发育,但事实上孕前肥胖和孕期体重高幅度增加会面临妊娠高血压,并且增加妊娠毒血症、巨大儿的发生率,这些疾病不仅对胎儿发育的影响非常大,而且肥胖会增加顺产的难度[1]。本文作者选择本中心建卡的1549例单胎的健康孕妇作为研究对象,根据孕妇孕期体重和孕期体重增幅将研究对象分组,分析其与新生儿体重和剖宫产率的相关性。
1 资料与方法
1.1 资料
选择2014年1月至2015年12月在蓬朗社区卫生服务中心建卡的1549例孕妇作为本文研究对象,所有研究对象为单胎、健康孕妇;年龄为21~32岁,平均年龄(26.8±1.5)岁;孕周为38~42周,平均孕周(40.1±0.8)周;孕次为1~3次,平均孕次(1.8±0.7)次。按照孕前体重将1549例孕妇分为三组,其中低BMI组(BMI<18.0)197例,比例为12.7%(197/1549);正常组(BMI在18.0~25.0之间)1240例,比例为80.1%(1240/1549),肥胖组(BMI>25.0)112例,比例为7.2%(112/1549)。按照孕期BMI增幅将1549例孕妇分为三组,孕期BMI值增幅低于4.0孕妇706例,比例为45.6%(706/1549);孕期BMI值增幅在4.0~6.0之间者592例,比例为38.2%(592/1549);孕期BMI值增幅大于6.0者251例,比例为16.2%(251/1549)。各组之间资料差异无统计学意义(P>0.05)。见表1、表2。
1.2 方法
采用本中心自制的问卷调查表调查1549例建卡孕妇的基本资料,调查内容包括年龄、孕前体重、孕前月经情况、孕史、孕周、孕期体重增幅、家族病史、新生儿体重、分娩方式、巨大儿发生率、低体重出生儿(LBW)发生率等,并将调查结果录入健康卡中[2]。其中孕前体重测量以孕周小于12周时的BMI值为准,分娩方式分为阴道分娩和剖宫产,巨大儿是指新生儿体重超过4000g,低体重新生儿是指新生儿体重低于2500g[3]。
1.3 统计学方法采用SPSS 16.0软件分析数据,计数资料组间比较用χ2检验,计量资料组间比较用t检验,P<0.05为差异显著。
2 结果
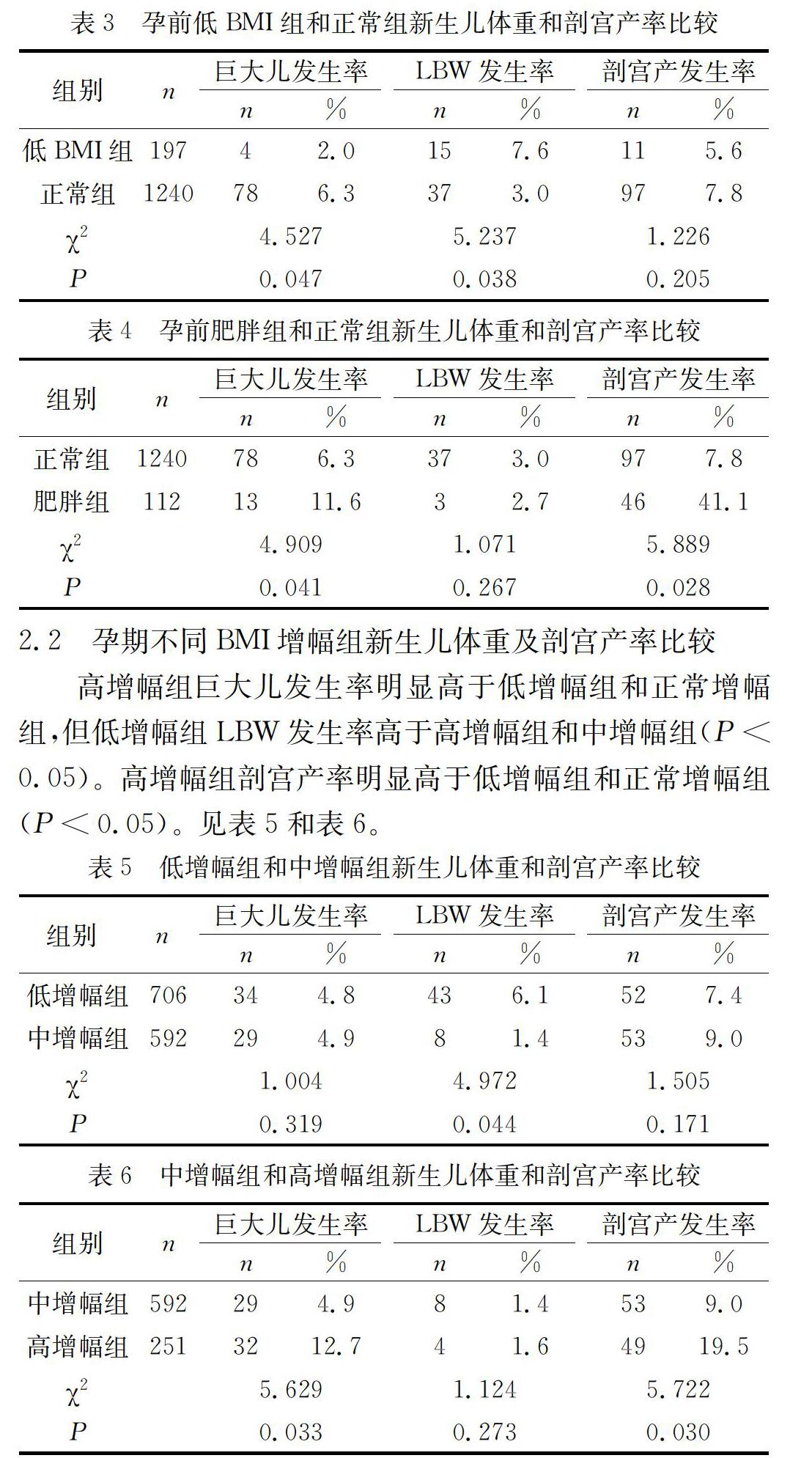
2.1 孕前不同BMI组新生儿体重及剖宫产率比较肥胖组巨大儿发生率高于低BMI组和正常组,但低BMI组低体重出生儿(LBW)发生率则高于肥胖组和正常组(P<0.05)。肥胖组剖宫产率高于低BMI组和正常组(P<0.05)。见表3、表4。
2.2 孕期不同BMI增幅组新生儿体重及剖宫产率比较高增幅组巨大儿发生率明显高于低增幅组和正常增幅组,但低增幅组LBW发生率高于高增幅组和中增幅组(P<0.05)。高增幅组剖宫产率明显高于低增幅组和正常增幅组(P<0.05)。见表5和表6。
3 讨论
随着人们生活习惯和经济条件的改变,孕妇肥胖问题呈现逐年增加趋势,大量的文献资料显示,肥胖孕妇不仅脂质代谢发生异常,而且多合并妊高症、心血管疾病和糖尿病等,而且肥胖孕妇巨大儿发生率较高,加上肥胖孕妇体质下降、容易疲劳、宫缩乏力、头盆不称、软产道裂伤等,使剖宫产手术比例大大增加[4]。本研究调查结果显示,孕前肥胖孕妇发生巨大儿的比例明显高于正常体重者和低体重者,剖宫产率亦明显高于正常体重者和低体重者,而且孕期体重增幅与新生儿体重和分娩方式也有显著关系,本文调查对象中孕期BMI增幅大于6以上者巨大儿发生率及剖宫产率明显高于中度增幅和低度增幅组。由此可见,肥胖孕妇选择剖宫产能降低分娩风险,这主要源于肥胖会导致产道脂肪堆积,大量脂肪堆积会引起产道肌肉收缩力降低,这些因素是宫缩乏力和产程停滞的主因,而体重正常者,尤其是体重偏低孕妇的产道相对松弛,相比肥胖孕妇产程会更加顺利[5],宫缩乏力发生率明显更低,因此,孕妇应在孕前控制饮食、适量运动锻炼,进而有效控制体重和代谢功能。
社区卫生服务机构应在育龄妇女中开展产前健康教育,纠正以往孕期加强营养促进胎儿发育等错误观念,健康教育过程中应根据妇女受教育程度,采取漫画、视频、宣传册、讲座等多种形式,且宣教方式还应注意选准时机,尽量选择周末时间、节假日时间等非工作日,确保受教对象每次能有充分时间接受健康教育,以保证每次宣教效果。社区卫生服务机构还应为每位育龄妇女建立健康卡,对于孕前伴有高血压、糖尿病等增加妊娠并发症风险的基础病积极进行治疗,定期监测孕前体重和孕期体重增幅,在保证孕妇营养基础上,为每位孕妇制定个性化食谱,指导孕妇合理控制体重,降低剖宫产发生率。
参考文献
[1] 苏健玲.不同孕期孕妇体重指数与分娩方式及新生儿体重的相关性研究[J].当代医学,2013,19(28):45-46.
[2] 吴小燕,李雪芬,玉莲.孕期体重管理对初产妇体重控制、分娩方式及新生儿体重的影响[J].护理实践与研究,2013,10(18):14-16.
[3] 朴海善,赵燕楠,罗惠琴,等.初产妇孕期体重增长对分娩方式及新生儿体重的影响[J].宁夏医科大学学报,2013,35(11):1254-1256.
[4] 黄婕,陆青贵,欧阳静仪,等.孕前体质指数、孕期增重与新生儿出生体重和分娩方式的关系[J].中国妇幼保健,2013,28(08):1235-1238.
[5] 卢柳娟,谭彩霞.孕前体重指数及孕期体重指数增幅对分娩方式的影响[J].贵阳医学院学报,2013,38(03):288-289.

