光学相干断层扫描血管成像观察急性中心性浆液性脉络膜视网膜病变脉络膜毛细血管血流的变化
马子伟,周丹妮,陈洪,潘雪峰,杨卫华
(湖州市第一人民医院,浙江 湖州313000)
中心性浆液性脉络膜视网膜病变(Central serous chorioretinopathy,CSC)是一种以黄斑区浆液视网膜脱离、色素上皮层损害以及脉络膜血管异常为特征的眼底疾病,好发于中年男性,其发病机制尚不明确,目前认为由脉络膜血流异常所致[1]。根据病程,中心性浆液性脉络膜视网膜病变分为急性和慢性两种:急性CSC表现为视觉损害、浆液性视网膜脱离以及局部视网膜色素上皮层(Retinal pigment epithelium,RPE)渗漏在6个月内恢复,而慢性则超过6个月,临床上大多数CSC以急性形式存在[2]。
光学相干断层扫描血管成像(OCTA)是近几年出现的测量视网膜和脉络膜血流的新型成像技术,主要用于视网膜脉络膜微血管系统的评估,具有无创、分辨率高、快速等优点,相比于荧光素眼底血管造影(FFA)和吲哚青绿血管造影,OCTA不需要注射造影剂,不会出现过敏等不良反应,并能分别显示视网膜浅层、深层以及脉络膜毛细血管血流,可以提供高清晰血管成像图像[3]。本研究利用OCTA对急性CSC患者和体检健康者脉络膜毛细血管血流进行测量,分析急性CSC患者脉络膜毛细血管血流的变化及发生原因,为临床诊断和治疗CSC提供帮助。
1 资料与方法
1.1 一般资料 选择2018年10月-2019年1月在本院眼科就诊的急性中心性浆液性视网膜病变患者28例,以及性别和年龄与之相匹配的体检健康者28例。CSC患者发病时间6个月以内,伴不同程度视力下降、视物变形、变暗、大视或小视等症状,黄斑存在浆液性视网膜脱离,FFA检查存在明确的渗漏,定义为急性CSC[2]。纳入标准:(1)符合急性CSC诊断标准;(2)发病至初次就诊时间≤3个月;(3)OCTA 检测信号指数≥80。 排除标准:(1)有脉络膜新生血管;(2)患有眼部其他疾病及全身疾病;(3)有眼部手术史;(4)近视≥600 度;(5)OCTA分层错误;(6)双眼发病。急性CSC组男24例,女4例,均为单眼,年龄 32-69 岁,平均(46.0±10.1)岁,对照组男24例,女4例,年龄33-67岁,平均(45.1±10.0)岁。本研究患者知情同意并通过本院伦理委员会批准。
1.2 方法 受检眼均行详细的眼科检查 (包括最佳矫正视力、眼压、裂隙灯联合前置镜检查)、OCTA检查,所有CSC初诊时均行荧光素眼底血管造影检查,为避免时间对检查结果的影响,检查均在上午9:00~11:00 进行。将急性 CSC 患者的患眼、对侧眼以及对照组的右眼分别设为患眼组、对侧眼组和对照眼组。采用美国Optovue公司RTVue-XR OCTA设备(软件版本2017.1.1.155)进行检查。OCTA检查均由同一位熟练技师操作,受检眼采用3mm×3mm扫描模式,系统默认分层,脉络膜毛细血管丛的层面为 RPE 层外缘 30~60μm(图 1A、图 1B),采用设备自带分析软件测量视网膜中心凹无血管区面积(area of foveal avascular zone,FAZ)(图 1C、图 1D)。本文选取黄斑中心为圆心,直径3mm圆形区域内的脉络膜血流面积进行数据分析(图2)。

图1 脉络膜毛细血管(CC)血流与视网膜中心凹无血管区面积测量示意图。1A:OCTA扫描CC血流;1B:OCTA扫描FAZ面积;1C:扫描图像,水平两红线之间为CC层;1D:扫描图像,水平两红线之间为视网膜层。

图2 同一患者急性CSC患眼和对侧眼血流示意图。2A:脉络膜毛细血管血流图,黄色区域为直径1.5mm血流面积图像;2B:对侧眼脉络膜毛细血管血流图像;2C:扫描图像;2D:对侧眼扫描图像。
1.3 统计学处理 采用SPSS17.0处理软件进行数据分析,计量资料采用(±s)表示,组间比较采用t检验。
患眼组的脉络膜毛细血管血流面积(CCFA)小于对侧眼组,两者比较差异有统计学意义 (P<0.05),对侧眼组CCFA也小于对照眼组,差异有统计学意义(P<0.05),对照眼组FAZ面积相近,差异均无统计学意义(P>0.05),详见表1。急性CSC患者28只患眼中,脉络膜毛细血管血流局灶性增强者有13眼(图3),这13眼与患眼组其余15眼进行比较,前者CCFA为 (4.03±0.35)mm2,后者为(4.01±0.39)mm2。
2 结果
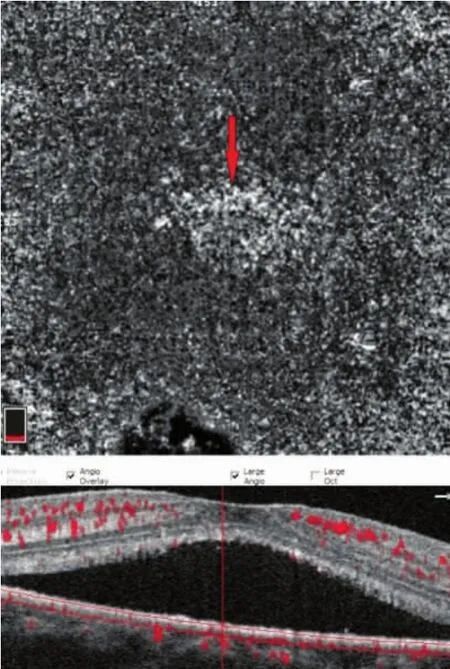
图3 CSC患者脉络膜毛细血管层OCTA及扫描图像,可见脉络膜毛细血管血流局灶性增强(红箭)。
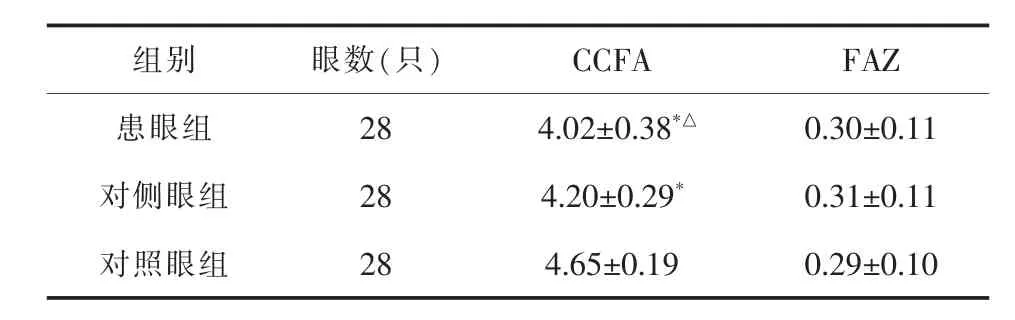
表 1 三组 CCFA 与FAZ 比较(x±s,mm2)
3 讨论
迄今为止,CSC的发病机制仍未完全明确,目前认为是由于脉络膜血管的异常,局部脉络膜血管扩张、渗漏,导致RPE受损引起视网膜下积液。OCTA是目前最新的一种无创血管成像技术,提供了视网膜和脉络膜血流高分辨率三维重建,可以分层显示毛细血管网,对视网膜脉络膜毛细血管进行定量分析。虽然OCTA在视网膜血流测量中的稳定性和可重复性已被广泛证实,但在脉络膜血流测量方面的报道相对较少[4-6]。本研究利用OCTA在血流测量方面的优势,比较急性CSC患者与正常人在脉络膜毛细血管层血流面积的差异。研究表明,与年龄匹配的健康个体相比,急性CSC患者的患眼及对侧眼脉络膜毛细血管血流均减少,提示急性CSC患者脉络膜存在缺血。既往基于造影和激光彩色多普勒血流检查表明,CSC患者渗漏区域局部脉络膜血流减少[7-8],而光动力治疗(PDT)可以持续促进CSC患者的脉络膜血流的恢复[9],这些结果与本研究高度一致。局部或弥漫性脉络膜血管扩张而引起的压迫可能是导致脉络膜微循环血流缺失的原因。尽管在部分患眼中发现脉络膜血流存在局灶性增强,但这些区域总血流面积也是减少的。当然,如果黄斑区存在视网膜下积液,测量结果可能会存在偏差,因为OCTA血流信号受到干扰。因此,目前本研究仍继续随访这些患者,待视网膜下积液吸收后再次测量并比较是否存在差异。另外也有报道,利用OCTA观察CSC患者血流时发现微血管扩张和脉络膜毛细血管水平的血流信号增加[10-11]。作者考虑CSC不同阶段脉络膜血流存在差异,比如急性期以缺血为主,恢复期脉络膜血流可能会增加,当然也可能是CSC存在其他发病机制,需进一步研究。另外,CSC患者对侧眼脉络膜毛细血管血流也有不同程度的减少,提示CSC有双眼发病的倾向,目前对侧眼只是处于临床前期,当脉络膜毛细血管血流恶化到一定程度,视网膜色素上皮出现损害时就可发病。
在对视网膜FAZ的观察中,本研究发现CSC患眼、对侧眼以及正常人之间无明显差异。Nelis等[12]采用OCTA观察16例CSC,发现CSC患眼的浅层FAZ较对侧眼变小,差异有统计学意义。郭敬丽等[13]研究发现,急性CSC患眼的深层视网膜FAZ较对侧眼及正常人扩大。本组FAZ变化不大可能与CSC的病程有关,因本组纳入的对象发病均在3个月以内,急性期对黄斑区血流影响不大,当病程较长、视网膜下积液长期存在时,视网膜血流可能会累及,有待进一步研究。
综上所述,OCTA能对脉络膜毛细血管进行精确的定量分析,为急性CSC的诊断和评估提供了新的思路和方法。急性中心性浆液性脉络膜视网膜病变患者无论是患眼还是对侧眼脉络膜毛细血管均存在不同程度的缺血,这些脉络膜微循环血流的缺失可能是导致急性CSC发生的原因之一。
本研究还存在一定的局限性:(1)OCTA是通过检测红细胞的运动来判定血流的,实际的血流可能与检测结果存在差异;(2)本研究纳入的样本数量较少且仅观察了单次时间点,需要进一步扩大样本量及增加观察时间点;(3)本文只测量了中心凹处3mm直径范围内的脉络膜毛细血管血流,其他区域的血流变化可能不同;(4)OCTA检查需要屈光介质透明和配合度较高的患者。

