儿童激素耐药型肾病综合征合并星形诺卡菌脑脓肿1例
余丽春,李倩,陈元,王京,孙书珍
山东大学附属省立医院小儿肾脏风湿免疫科, 济南 250021
诺卡菌病是一种少见的由诺卡菌引起的感染性疾病。该病以肺部感染最为多见,亦可经血源播散至脑、皮肤、心脏、肝、肾等脏器。患者往往有原发或继发性免疫力低下病史,病原学证据是诊断本病的金标准。本病少见,且患者多为成人,儿童中鲜有报道,故往往因忽视而造成误诊或延迟诊断。本文对本院小儿肾脏风湿免疫科收治的1例儿童局灶节段性肾小球硬化症合并星形诺卡菌(Nocardiaasteroides,N.asteroides)脑脓肿的诊治经过进行报道,总结经验教训以提高对该病的认识。
1 临床资料
患儿,男,8岁,因“尿异常5月余”第3次入院。5个月前在外院诊断为原发性肾病综合征,用足量泼尼松治疗1个月尿蛋白未转阴。4个月前出现言语不清,当时诊断为“多发脑梗死”(此次入院时已无神经系统异常临床表现)。先后应用泼尼松〔平均1.15 mg/(kg-1·d-1)〕治疗3月余,甲泼尼龙〔平均0.5 mg/(kg-1·d-1)〕治疗2月余,尿蛋白始终波动于2+~3+,目前口服甲泼尼龙20 mg qd〔1 mg/(kg-1·d-1)〕。这次为行肾穿刺活检入院。
1.1 入院查体
神志清,精神一般。全身无水肿,咽部充血,心、肺及腹部检查未见异常。神经系统检查无阳性体征。辅助检查:血清白蛋白16.4 g/L,总胆固醇7.09 mmol/L,FIB 9.8 g/L,尿蛋白3+。细胞免疫功能:CD3+T细胞32.9%↓,CD3+CD4+T细胞10.7%↓,CD3+CD8+T细胞22.22%,CD16+CD56+NK细胞7.93%,CD19+B细胞 58.58%↑,CD4+/CD8+T细胞0.48↓。外周血白细胞11.46×109/L,血小板 305×109/L,血红蛋白137 g/L,中性粒细胞68.2%。抗O、免疫球蛋白、补体3、补体4、乙肝病毒6项、抗HIV抗体、抗核抗体、抗双链DNA抗体、铜蓝蛋白均无异常。
1.2 影像学检查
入院4个月前颅脑磁共振成像(magnetic resonance imaging,MRI)示双侧顶叶及左侧颞、枕叶多发片状长T1、长T2异常信号灶,FLAIR呈高信号,符合梗死磁共振表现(考虑静脉性梗死可能性大)(图1 A、1B)。1月后复查颅脑MRI:病变范围较前明显缩小,弥散受限程度较前减轻(图1C、1D)。
1.3 入院诊断
① 原发性肾病综合征(激素耐药型); ② 脑梗死恢复期。
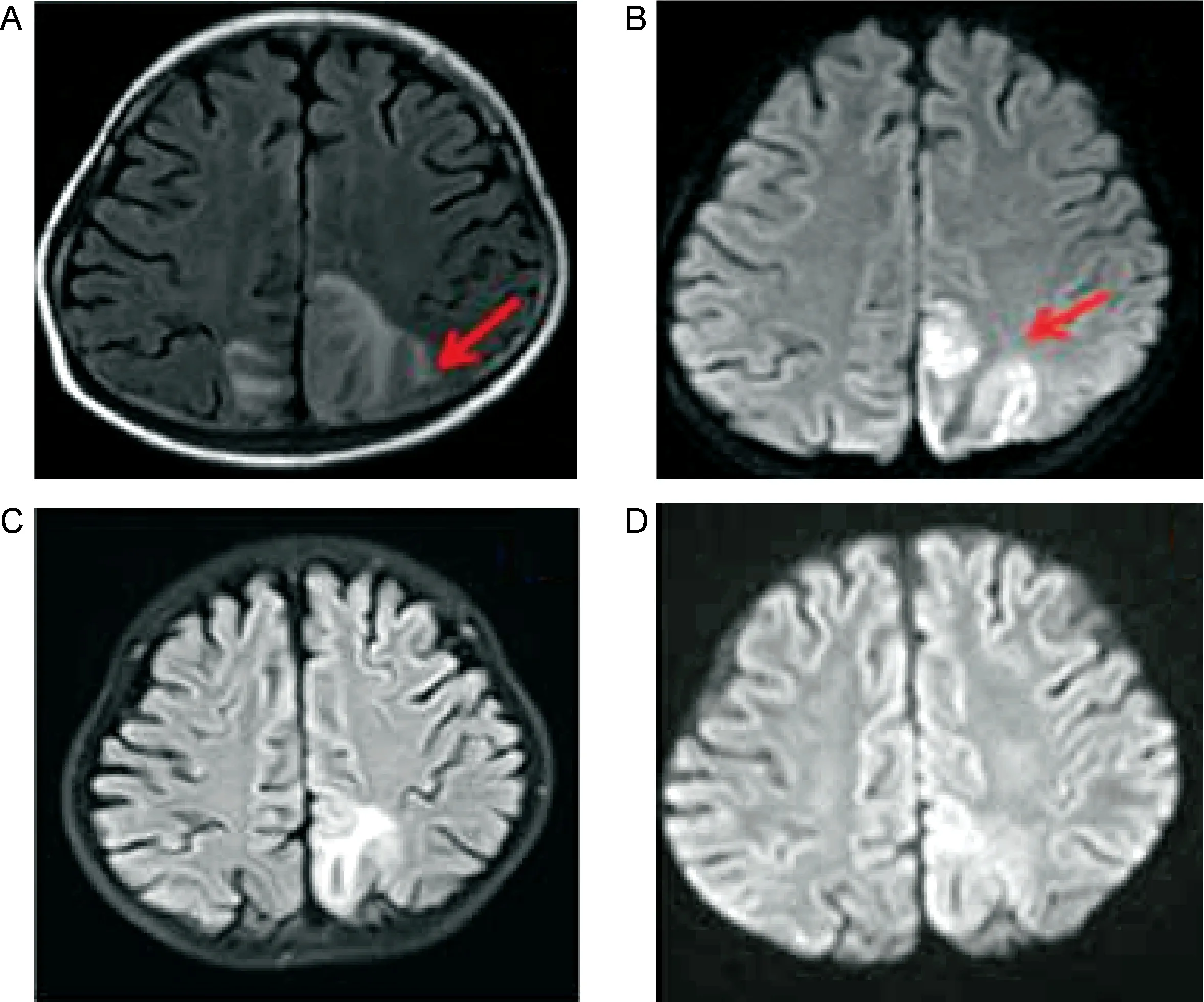
Abnormal signals in the bilateral parietal lobe 4 months ago (red arrow). Lesions revealed hyperintense signals on Fluid attenuated inversion recovery sequence (A) and Diffusion-weighted imaging(B). Lesions at 1 months follow-up was significantly reduced in extent (C and D).
图1 入院前颅脑MRI显示多发异常信号
Fig.1 The brain MRI of the 8-year-old child with primary nephrotic syndrome
2 诊疗经过
入院后第3天在B超引导下行肾穿刺活检,病理结果提示局灶节段性肾小球硬化症(经典型)。肾穿刺后第4天,患儿开始发热,次日出现抽搐,表现为眼睛向右斜视,右侧口角抽动,伴呕吐。
2.1 查体
双眼睑略水肿,颈部略抵抗,双肺可闻及少许水泡音,双侧巴氏征(+)。立即给予镇静治疗,抽搐持续约半分钟后缓解,缓解后入睡。测血压111/67 mmHg,急行颅脑MRI,结果为双侧顶叶、左侧额叶、左侧丘脑可见多发斑片状长T1、长T2异常信号,FLAIR呈高信号。弥散加权成像(diffusion weighted imaging,DWI)(B=1 000)示以上病灶呈明显高信号,与3个月前相比原有颞叶、枕叶病灶消失,双侧顶叶病灶范围较前增大,左侧额叶与左侧丘脑为新发病灶(图2A、2B)。
外周血白细胞9.02×109/L、血红蛋白127 g/L、血小板195×109/L,中性粒细胞百分比85%,降钙素原0.201 ng/ml;血清白蛋白21 g/L↓,总胆固醇6.8 mmol/L↑,电解质及心肌酶无明显异常;凝血6项:改良D-二聚体2.57 mg/L↑,PT 9.8 s↓,FIB 7.19 g/L↑;尿蛋白2+。
胸部X光片:未见异常。
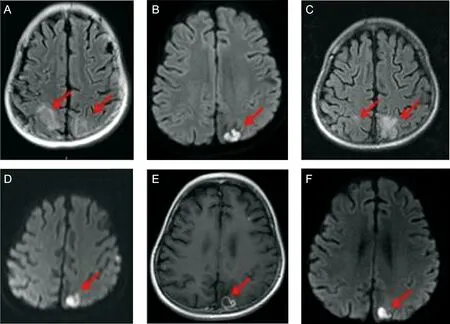
Lesions revealed hyperintense signals on fluid attenuated inversion recovery sequence (A and C) and diffusion-weighted imaging (B, D and F). On administration of gadolinium contrast, enhancement of the peripheral rim was noted (E).
图2 颅脑MRI显示多发异常信号
Fig.2 The brain MRI revealed multiple lesions in bilateral parietal lobe (red arrow)
在继续给予甲泼尼龙治疗原发病的基础上,加用头孢曲松抗感染,更昔洛韦抗病毒,肝素抗凝,甘露醇和甘油果糖降颅压,间断输注丙种球蛋白治疗。患儿仍反复高热,寒战明显,时有头痛,且出现血压升高。发热第5天行腰椎穿刺,脑脊液示无色清晰液体,有核细胞计数400×106/L,多个核细胞78%,蛋白定量0.23 g/L,糖2.65 mmol/L,氯化物125 mmol/L,抗酸杆菌涂片染色及脱落细胞学检查无异常,诊断为“化脓性脑膜炎”。头孢曲松加量至100 mg/(kg-1·d-1),并加用万古霉素抗感染治疗。更昔洛韦应用7 d后停用,痰培养及血培养结果未见异常。脑脊液培养1周结果显示衣氏放线菌,故停用万古霉素,换用大剂量青霉素联合头孢曲松抗感染。胸部计算机断层扫描(computed tomography,CT)检查显示:左侧上下肺叶内均可见多个斑片状密度增高影,边界不清,密度不均匀,可见空气支气管征,提示左肺炎症。治疗5 d后,患儿仍持续高热伴头痛,病情无好转,复查脑脊液示有核细胞计数 2 325×106/L,多个核细胞85%,蛋白定量0.78 g/L,糖2.29 mmol/L,氯化物122 mmol/L,培养阴性。停用头孢曲松(应用16 d),换用美罗培南联合大剂量青霉素抗感染。1周后第3次腰椎穿刺复查脑脊液,有核细胞计数741×106/L,单个核细胞20%,多个核细胞80%,蛋白定量0.63 g/L, 糖3.02 mmol/L,氯化物125 mmol/L。脑脊液复查结果较前好转,故继续治疗2周。复查颅脑MRI,结果为双侧顶叶、左侧丘脑可见多发斑片状长T1、长T2异常信号,FLAIR呈高信号,DWI(B=1 000)示以上病灶呈明显高信号,病灶范围较前略缩小,左顶叶病变范围约1.0 cm×0.8 cm(图2C、2D)。请小儿神经科会诊,结合临床表现及其他辅助检查结果,考虑为化脓性脑膜炎并发脑脓肿。
由于患儿的临床症状无明显好转,与患儿家属充分沟通并做好准备工作后,于颅脑MRI复查后第3日在神经外科的协助下做左顶叶脑脓肿穿刺,抽出脓性液体约0.5 ml。穿刺液培养结果提示为星形诺卡菌。抗生素方案为美罗培南+复方新诺明,氟康唑预防真菌感染。患儿体温逐渐恢复正常,头痛减轻。调整方案3 d后第4次腰椎穿刺复查脑脊液,结果为有核细胞计数348×106/L,单个核细胞89%,蛋白定量0.70 g/L, 糖2.84 mmol/L,氯化物119 mmol/L。治疗2周后颅脑MRI复查,结果为左侧丘脑、双侧顶叶见多发不规则形长T1、长T2异常信号,FLAIR呈高信号,DWI示以上病灶呈明显高信号,注入GD-DTPA后病灶呈环形强化,病变范围较前减小(图2E、2F)。继续治疗2周后家属要求出院,出院后不久失访。
2.2 出院诊断
①原发性肾病综合征(激素耐药,局灶节段性肾小球硬化症); ②脑梗死恢复期; ③化脓性脑膜炎合并脑脓肿(星形诺卡菌感染); ④肺炎。
表1 患儿入院后脑脊液检查结果
Tab.1 Cerebrospinal fluid examination results after admission
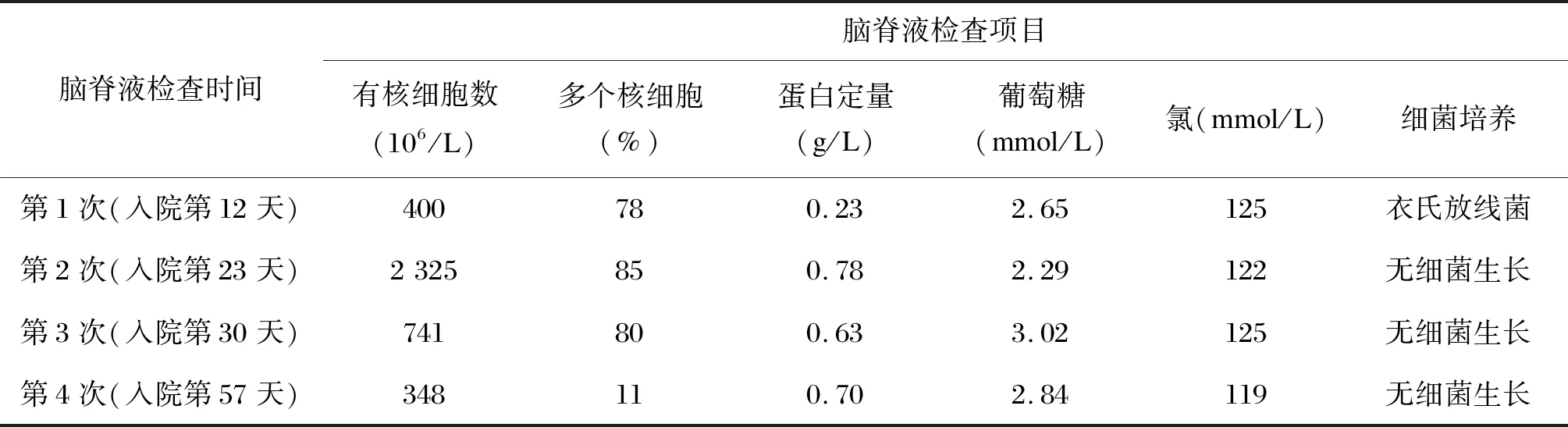
脑脊液检查时间脑脊液检查项目有核细胞数(106/L)多个核细胞(%)蛋白定量(g/L)葡萄糖(mmol/L)氯(mmol/L)细菌培养第1次(入院第12天)400780.232.65125衣氏放线菌第2次(入院第23天)2325850.782.29122无细菌生长第3次(入院第30天)741800.633.02125无细菌生长第4次(入院第57天)348110.702.84119无细菌生长
3 讨论
诺卡菌病是少见的由诺卡菌属侵犯人体所引起的局限性或播散性的感染性疾病。以往报道诺卡菌感染好发于免疫功能低下患者,如器官移植受者、血液系统恶性肿瘤患者、艾滋病患者、长期接受糖皮质激素或细胞毒药物治疗者等[1]。有文献报道神经系统损伤是中枢神经系统诺卡菌感染的危险因素之一[1]。本例患儿原发病为肾病综合征,尿蛋白持续出现,未得到缓解,长期应用糖皮质激素治疗,并发脑梗死,存在感染诺卡菌的高危因素。
诺卡菌为土壤腐生菌,革兰染色阳性,抗酸染色弱阳性,有细丝状分枝,属专性需氧菌。放线菌属与诺卡菌属同属于放线菌目,两者在形态学上有时很难区分。当采取针对放线菌感染的治疗方案时,患儿的临床症状并没有改善,且复查脑脊液细胞数较前明显升高,推断该患儿可能存在诺卡菌感染。
Anagnostou等[1]回顾分析了文献报道的84例中枢神经系统诺卡菌病患者,发现星形诺卡菌是引起中枢神经系统感染最常见的致病菌种(35%),其次为鼻疽诺卡菌(Nocardiafarcinica,N.farcinica)(19%)及盖尔森基兴诺卡菌(Nocardiacyriacigeorgica,N.cyriacigeorgica)(6%)。诺卡菌可经过呼吸道、破损的皮肤伤口或消化道侵入人体并发生播散,其中肺、脑、皮肤和皮下组织是脓肿最易形成的部位,又以原发肺诺卡菌病最为多见[1-2], 而血行播散可引起广泛的系统性感染。中枢神经系统诺卡菌病主要因肺部感染的诺卡菌经血液循环传播到脑而致病[3]。也有文献报道不少病例是原发性脑诺卡菌病[1,4]。
脑部脓肿是中枢神经系统诺卡菌病最常见的临床表现,还可表现为脑膜炎、脑室炎、脊髓受累、脊椎脓肿等[1, 4],具体的症状和体征多种多样,无特异性,局部神经功能异常、头痛、发热、意识障碍及抽搐最常见,其他少见的表现包括视觉异常、恶心呕吐、共济失调、摔倒、脑膜刺激征、多尿、尿失禁及人格改变等在文献中均有报道[1, 4]。影像学表现也无特异性,颅脑CT或者MRI可表现为单发或多发的环状强化病灶,常常会被误诊为肿瘤或其他病原引起的脑脓肿。在大多数情况下,确诊需要获得脓液或者其他感染部位标本培养结果,找到诺卡菌感染的证据。培养需要比较长的周期,通常为5~21 d。
正是本病的临床及影像学表现均无特异性致使早期诊断颇为不易,常常因诊断延迟甚至误诊而导致较高的病死率。Anagnostou等[1]报道5例患者因诊断不明给予经验性治疗,其中4例死亡,1例病情反复。因此当怀疑诺卡菌感染时应积极获取标本进行培养,延长培养时间以明确病原并进行针对性治疗。目前对于菌株的鉴定,聚合酶链反应(polymerase chain reaction,PCR)是相对更精确、可靠的方法[3]。
本例患儿胸部CT示左肺炎症,影像学表现并无特异性,痰培养及血培养均无阳性发现,因此该患儿肺部感染的病原体到底是与颅内感染为同一菌株抑或是其他病原体仍是未知数。该患儿4个月前曾诊断为“脑梗死”。本次发病表现为发热、抽搐、头痛,考虑到患儿长期应用糖皮质激素,免疫力低下,此次出现高热、抽搐,颅内感染的诊断尚不能排除。在患儿病情较前平稳后行腰椎穿刺,经脑脊液检查,确定“化脓性脑膜炎”的诊断,给予强有力的抗生素治疗,然而效果并不理想。根据脑脊液培养显示衣氏放线菌,更换抗生素为大剂量青霉素联合美罗培南,治疗后患儿仍然持续发热伴头痛。颅脑MRI复查示多发脑脓肿,通过脑脓肿穿刺液培养找到致病菌。为了更加明确诊断,此次细菌鉴定结合了形态学和PCR测序分析,最终确认为星形诺卡菌感染,根据药敏实验的结果,更换抗生素治疗方案后,取得了良好的治疗效果。
中枢神经系统诺卡菌病的治疗包括全身治疗与局部治疗2个方面。①全身治疗:抗生素的选择需要根据细菌药敏结果及药物是否能在脑脊液中达到有效的抗菌浓度来决定。在临床实践中,中枢神经系统诺卡菌病的初始治疗是经验性治疗。推荐TMP-SMZ联合头孢曲松或亚胺培南,如果患者出现对磺胺类药物过敏或者不能耐受副作用以及因耐药而疗效欠佳的情况,可根据药敏试验选择二线药物,如头孢曲松联合米诺环素、氟喹诺酮或阿米卡星等,对其他药物治疗无效或由于严重不良反应被迫停止用药的诺卡菌病可换用利奈唑胺治疗[2, 5-6]。诺卡菌感染病程较长且有复发倾向,抗生素使用疗程需要至少6周以上。对中枢神经系统感染者,抗生素使用疗程推荐至少12个月以上以防止复发[7-8]。②局部治疗:包括抽脓和手术切除。Lee等[9]报道仅进行抽脓治疗的方法对大多数诺卡菌脑脓肿的患者是安全、有效的。然而Mamelak等[10]回顾分析了文献报道的120例诺卡菌脑脓肿患者后得出结论,单发脓肿的总病死率为33%,然而仅仅进行抽脓治疗的患者病死率高达50%。因此,完全切除脓肿或者经神经外科进行脓肿引流后,根据药敏结果,选择敏感抗生素并长期治疗和监测可以防止复发,改善预后[11]。虽然脑诺卡菌病的最佳治疗方案还未确立,但在临床上,大多数患者需要全身治疗和局部治疗相结合,多种抗生素联合应用以提高治愈率[11-12]。本例患儿的病原明确后,及时调整抗生素治疗方案,患儿体温逐渐恢复正常,头痛减轻,病情好转后出院。遗憾的是患儿最终失访,预后不详。
4 结语
肾病综合征患儿在应用激素及免疫抑制剂治疗过程中如出现化脓性炎症及常规抗生素疗效差,应高度警惕诺卡菌病及其他机会性感染的可能。本病的临床及影像学表现均无特异性,容易造成诊断延迟甚至误诊而导致较高的病死率。微生物鉴定方面提倡形态学结合分子生物学诊断,可以提高鉴定的准确性。全身治疗和局部治疗相结合,根据药敏结果选择敏感抗生素并足疗程治疗和监测可以防止复发,改善预后。

