全身麻醉与硬膜外麻醉对老年骨科患者术后短期认知功能的影响
郑州颐和医院(450000)方旭辉
老年骨科患者在临床上多采取手术的方式进行治疗,但是手术前麻醉造成患者术后数天出现思维、意识、记忆、认知等紊乱,进而影响患者的正常生活[1]。因此探究临床上合适的麻醉方式对患者造成的影响最小,研究临床上常用的两种麻醉方式全身麻醉与硬膜外麻醉对老年骨科患者术后短期认知功能的影响,具体报道如下。
1 资料与方法
1.1 一般资料 选取医院2018年1月~2019年1月收治的老年骨科患者120例,随机分为全身麻醉组和硬膜外麻醉组,每组60例,全身麻醉组男35例,女25例,年龄66~79岁,平均(70.37±5.39)岁;硬膜外麻醉组男36例,女24例,年龄65~80岁,平均(70.18±5.41)岁,患者的一般资料比较,差异无统计学意义(P>0.05),可比。纳入患者经临床确诊为骨折需手术患者,年龄在65岁以上,排除心脏疾病,肝肾功能不全,精神障碍的患者,所有患者签署知情同意书,研究经医院伦理会批准同意。
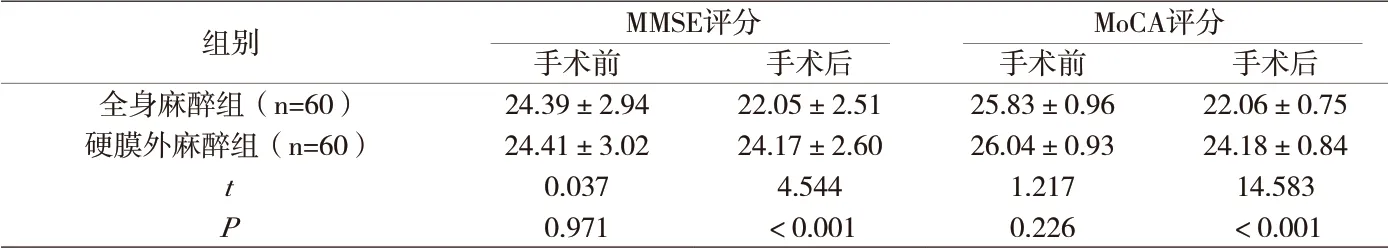
附表 两组患者术后MMSE和MoCA评分情况对比
1.2 方法 全身麻醉组术前肌内注射阿托品0.5mg,采用0.1mg/kg咪达唑仑、4.0μg/kg芬太尼、1.5mg/kg丙泊酚及0.1mg/kg维库溴铵静脉推注诱导麻醉,后行气管插管,持续吸入约3%异氟醚,手术期间加入瑞芬太尼和异丙酚维持麻醉的效果。硬膜外麻醉组术前处理同上,硬膜外穿刺4.0ml利多卡因(2%)麻醉试验,未出现腰麻开始应用罗哌卡因(0.5%)具体用量根据患者心率、血压指数调整。
1.3 观察指标 观察两组患者的术后短期认知功能情况,采用简易精神状态量表(MMSE)和蒙特利尔评估量表(MoCA)评价。
1.4 统计学方法 运用统计学软件SPSS20.0进行数据处理,计数资料以率(%)表示,采用X2检验,计量资料以(±s)表示,采用t检验,P<0.05时有统计学意义。
2 结果
对比两组患者术后MMSE和MoCA评分情况 手术前,硬膜外麻醉组MMSE评分、MoCA评分与全身麻醉组比较,差异无统计学意义(P>0.05);手术后,硬膜外麻醉组MMSE评分、MoCA评分高于全身麻醉组,差异有统计学意义(P<0.05),见附表。
3 讨论
老年患者由于器官衰弱、骨质疏松等发生骨折的概率较高,大部分需要进行骨折手术,但是手术麻醉易造成患者术后短时认知功能异常、记忆缺损等认知障碍,影响患者生活质量[2]。就临床上常用的全身麻醉与硬膜外麻醉,对医院收治的老年骨科患者术后影响分析,结果表明,手术前,硬膜外麻醉组MMSE评分、MoCA评分与全身麻醉组比较,差异无统计学意义(P>0.05);手术后,硬膜外麻醉组MMSE评分、MoCA评分高于全身麻醉组,差异有统计学意义(P<0.05)。手术后两组患者的MMSE评分、MoCA评分都有一定程度降低,但是全身麻醉组更低。探究原因,麻醉药物均对患者产生一定不良影响,患者出现一定认知障碍,但是经机体代谢掉大部分,患者逐渐恢复,但是由于药物作用减少了患者脑部部分血流量,中枢神经系统受到部分损伤[3]。硬膜外麻醉整体对患者的认知影响较全身麻醉小,相对更加安全,认知障碍一定程度与痴呆有关,其减少了患者出现痴呆的可能性。全身麻醉由于需要通过血脑屏障,其神经毒性可能会造成中枢胆碱能系统损伤、脑蛋白记忆蛋白表达抑制,所以较硬膜外麻醉对中枢的刺激大。
综上所述,硬膜外麻醉较全身麻醉对老年骨科患者对中枢神经系统影响小,术后短期认知功能恢复更好,值得临床上做进一步推广应用。

