翼上颌区种植技术的临床应用与发展*
吴 瑾 李 明 汤春波
上颌后部牙齿缺失后,受到上颌窦气化,剩余牙槽嵴骨量减少和骨质差等因素的影响[1,2],可供利用的骨十分有限,种植体植入该区域常常遇到很多困难。故Zarb 等[3]将上颌后牙区称为口内骨结合种植体治疗最为困难和问题最多的区域。
当上颌后牙缺失而骨量不足时,以往采用穿牙槽嵴顶或侧壁开窗的上颌窦底提升术联合植骨,以增加剩余骨高度,为种植体的植入创造条件。然而,这项技术所需的愈合时间较长,并可能导致上颌窦黏膜破裂,上颌窦炎等并发症。1989 年,Tulasne[4]首次描述了将种植体放置在翼上颌区域的技术,利用翼上颌区的密质骨,植入的长种植体能够获得良好的初期稳定性。该设计避免了上颌窦底提升术和骨移植物的使用,缩短了愈合时间[5,6]。同时,翼上颌区种植体为上部修复体提供了后部支持,避免了悬臂桥架的使用[5],减少了机械并发症的发生。联合上颌前部短种植体能够实现无牙颌患者的即刻负重,为上颌后牙区的修复提供了新思路。本文就翼上颌区域的解剖特征,翼上颌区种植体的植入技术和修复方式及其研究现状等方面进行阐述。
1.翼上颌区域的解剖特征
上颌后部牙齿缺失而种植体植入存在困难时,翼上颌区域由上颌结节、腭骨锥突和蝶骨翼突组成的骨性支柱[7]可以被考虑放置种植体。
1.1 翼上颌区的骨性解剖 腭骨锥突位于腭骨后外侧角的水平部和垂直部的连接处,充满于蝶骨翼突内外侧板之间的翼切迹。翼突上部前面与上颌体后面之间的裂隙称为翼突上颌裂,翼突下部前面与上颌体下部的后面连接,形成翼突上颌缝。根据Lekholm 和Zarb 的骨质量分类[8],上颌结节主要由Ⅲ类和Ⅳ类骨构成,而腭骨锥突和蝶骨翼突的连接处有厚约6mm 的致密的皮质骨[6,9,10],可供种植体植入。Uchida 等[11]用CT 测量了来自46 具尸体的,78 个上颌后牙区萎缩的半侧头部。结果显示,上颌结节与翼突上颌裂最外侧最低点的平均距离和最小距离分别为18.7mm 和10.0mm,男女性别间的差异不具有显著性。该结果提示翼上颌区的骨性解剖个体间差异很大,故种植体植入该区域前需要对每一位患者进行仔细检查,拍摄CT 以构建翼上颌区的解剖模型,判断患者是否适合该手术技术,并做出最适宜的手术计划。
1.2 翼上颌区周围的解剖结构 翼内肌占据了翼突内、外侧板间的大部分空间,上牙槽后神经的分支穿过两翼板间。当上颌动脉进入翼腭窝时,与翼突上颌缝的距离约为1cm。翼丛位于颞下窝内,相当于上颌结节后上方处,分布于颞肌及翼内、外肌之间。Uchida 等[11]对78 个上颌后牙区萎缩的半侧头部进行手工测量,结果显示上颌结节与腭降动脉的平均距离和最小距离分别为19.4mm 和12.7mm,翼突上颌裂最外侧最低点与腭降动脉的平均距离和最小距离分别为3.7mm 和0.0mm,男女性别间的差异不具有显著性。因此,虽然该区域周围的解剖结构复杂,但大多数人的重要结构与翼上颌区种植体间存在一定的距离。当种植体植入的方向和深度正确时,累及腭降动脉的机会较小,在大部分情况下可以被认为是安全的。但是,由于个体间解剖存在变异,术中的各种情况仍需要手术医师进行及时判断和灵活调整,做出有效评估以规避手术风险。
2.翼上颌区种植体的植入技术
翼上颌区种植体需从上颌结节处倾斜进入,穿过腭骨椎突,最终到达蝶骨翼突上部的皮质骨[4,12,13]。翼上颌区位于上颌结节的后上内侧,种植体需穿过15~20mm 的骨长度。其临床操作属于半盲手术[9],故而技术敏感性较高,要求术者具有扎实的颌面外科解剖基础,兼具丰富的临床操作经验。
2.1 植入的方向 关于翼上颌区种植体的植入方向,根据不同的进入位点,主要有以下两种说法。
2.1.1 与牙合平面约呈45° 从上颌第一磨牙处进入时,与牙合平面约呈45°。Graves[9]报道了从上颌第一磨牙处钻孔,与牙合平面呈45°植入翼上颌区种植体的方法。顺着该路径,钻头将在10~14mm深的范围内遇到致密的皮质骨,并可与密质骨有8~9mm 的接触[9]。Uchida 等[11]认为在日本人中,当钻孔处位于第一磨牙与第二磨牙间时,备洞方向应与牙合平面呈42.3°。
2.1.2 与Frankfort 平面(FH 平面)约呈70°从上颌第二或第三磨牙处进入时,与Frankfort 平面(FH 平面)约呈70°。Frankfort 平面(FH 平面)又称为眼耳平面,它是由左右侧耳门上点和左侧眶下缘点三点所确定的一个平面,当左侧眶下缘点破损时以右侧眶下缘点代替。Bahat[14]曾推荐一种倾斜10°~20°(相对于FH 平面70°~80°)的方法用于后部种植体,以模仿第二磨牙的天然倾斜角度。随后,Berkovitz 等[15]发现,上颌第二磨牙相对于FH 平面的角度平均约为75°。Venturelli 和Rodríguez[16,17]认为,当翼上颌区种植体放置得比45°偏垂直时,受到的轴向力相对较小,降低了恢复时承受的非轴向负荷,加之其角度更接近于天然第二磨牙,从而显示出良好的长期生存能力。Yamakura 等[18]观察到,无牙牙合的上颌结节-椎突-翼突构成的骨性支柱相对于FH 平面的角度约为67.3°±5°。
Rodríguez 等为了进一步探索翼上颌区域的解剖以指导种植体的植入方向,做了以下三项研究:2012 年[19],他们对从上颌第二磨牙处钻孔,与FH平面呈70.4°±7.2°的454 颗翼上颌区种植体的临床资料和全景影像进行了分析,经过平均6 年的随访,结果显示96.5%的种植体成功地完成了骨整合。2014 年[20],在对100 名患者进行CBCT 扫描后,报道了翼上颌区域的连线相对于FH 平面间的角度为72.5°±4.9°。2016 年[21]进行了第三次研究,根据202 份白种人患者的CBCT 数据,报道了翼上颌区域的连线与FH 平面间的角度为74.19°±3.13°。
值得注意的是,基于以上两种植入方法,翼上颌区种植体的方向还必须考虑到个体间的差异,根据患者的具体情况进行灵活调整。
2.2 种植体长度和直径的选择 根据Tulasne的说法[4,12],翼上颌区种植体的长度通常应在15~20mm 之间,并且至少为13mm 以保证其初期稳定性。Balshi[22]等报道了992 颗翼上颌区种植体,其中有930 颗形成了骨整合,累计存活率为93.75%。所有种植体直径均为4.0mm,其中,长度为7~13mm 的67 颗种植体中有59 颗形成了骨整合,累计存活率为88.06%;长度为15~18mm 的925 颗种植体中有871 颗形成骨整合,累计存活率为94.16%。两者间差异具有统计学意义。该结果提示翼上颌区种植体长度的增加有可能导致更高的骨整合率,种植体与密质骨有更多的接触,从而促进骨整合的形成。2012 年,Rodríguez 等[19]对392 名患者的454颗翼上颌区种植体进行研究,发现长度为18mm的种植体最受欢迎,448 颗(448/454=98.6%)种植体的直径为3.75mm。Balshi 等[23]使用长度为15~18mm,直径为3.75~4.00mm 的翼上颌区种植体同样报道了良好的临床效果。
因此,长度为15~18mm,直径为3.75~4.00mm 的翼上颌区种植体似乎可以适用于临床中的大部分患者。但是同样需要到考虑各患者之间的差异,选择出最合适的种植体。
2.3 植入的设计 翼上颌区种植体位于上颌牙弓的最后方,受到非轴向力的作用并承受较高的咀嚼力,故而很少单独使用,常常与其他部位的种植体相结合。
2.3.1 与上颌前部短种植体相结合 翼上颌区种植体最常见与上颌前部短种植体联合应用,修复上颌牙列缺损或牙列缺失。该设计避免了悬臂桥架的使用,并能有效地分散牙合力。Valerón 等[24]报道了一名24~28 缺失的患者,在24,26 和翼上颌区分别植入3 颗种植体,并以种植体支持的固定桥修复24~28。功能负载3 年后拍摄X 线片,结果提示3 颗种植体均形成骨整合。对于上颌无牙颌患者,可采用双侧翼上颌区种植体,联合数颗(一般≥4 颗)前部短种植体,构建上颌的完整牙弓以支持上部修复体。Cucchi 等[25]报道了一例双侧翼上颌区种植体联合4 颗上颌前部短种植体的设计,1 年之后拍摄全景片,显示6 颗种植体均已形成骨整合且均未观察到边缘骨吸收的发生,修复体能够较好地行使功能。Balshi 和Wolfinger[26]报道了一例双侧翼上颌区种植体联合6 颗上颌前部短种植体的设计,骨整合完成后同样具有较好的修复效果。
2.3.2 与颧种植体相结合 翼上颌区种植体还能够与颧种植体相结合,用于上颌骨肿瘤切除术后,骨大量丢失,无法稳定可摘或固定义齿的患者。Mottola 等[27]报道了一例上颌骨半切除术后的病例,将患侧的翼上颌区种植体、颧种植体与对侧3,4 位点的两颗短种植体相结合,构成固定义齿的理想牙弓,较好地恢复了患者的颜面美观及咀嚼功能。
2.3.3 单纯使用双侧翼上颌区种植体 Bidra等[28]报道了一例上颌骨恶性肿瘤的病例。双侧上颌骨切除术后所导致的极度骨缺损,给患者带来了严重的美学和功能不便。起先尝试了颧种植体,但并未形成骨整合,最终在两侧各植入一颗翼上颌区种植体。两颗种植体均显示出良好的骨整合,并能够显著地帮助固定一个中空的上颌封闭式义齿,极大地改善了患者的吞咽、语言和美学。术后随访1.5年,两侧翼上颌区种植体均稳定,无并发症出现且患者的满意度较高。
2.4 数字化手术导板的设计 根据患者的CBCT数据,模拟植入的位置和方向,从而设计数字化手术导板,可以大幅度提高翼上颌区种植体植入的精确性。术前采用全塑料活动义齿与牙胶相结合,制作放射导板。放射导板固位于口内后,粗调咬合至双侧后牙及前牙各有一个咬合接触点,然后使用咬合记录硅橡胶确定上下颌咬合关系。根据CBCT数据,参照颌骨骨量和放射导板的牙齿排列,设计翼上颌区种植体的植入位置,设定手术导板的固位钉数量以及位置,生成手术导板的三维影像数据,从而获得3D 打印的手术导板。术中固定导板后,注意控制扩孔钻速在800r/min,手机植体植入扭矩不可超过45N·cm。此外,术中必须注意控制方向,避免侧向力,防止导板移位和钻针断裂。
3.翼上颌区种植体的修复
无论是全口固定式种植义齿、全口覆盖式种植义齿,或种植体支持的局部固定义齿,翼上颌区种植体均能提供良好的后部支持[5,6,29]。其设计避免了远端悬臂并能较好地承担后部牙合力,生物机械稳定性较好。
3.1 上颌无牙颌患者的修复 在无牙颌患者的修复中,联合上颌前部短种植体共同支持上部修复体,形成良好的种植体-义齿多边形,功能载荷得到了最佳分配[25]。该设计有利于翼上颌区种植体的初期稳定性,促进骨整合的形成,并能够帮助患者实现即刻负重,在上颌无牙颌的修复中具有明显优势。
3.2 上颌后部牙列缺损患者的修复 在上颌后部牙列缺损的患者中,翼上颌区种植体最常见与上颌前部种植体联合,支持上部的局部固定义齿。翼上颌区种植体为倾斜种植体,应根据修复的需要,选择适宜的角度基台进行纠正。目前常用的角度基台主要有17°和30°两种,结合20°的侧壁聚合角度,适用于临床中的大部分患者。穿龈高度应根据实际的牙龈厚度选择(一般为3~5mm)。随着翼上颌区种植技术的发展,未来将会有更多的复合角度基台资源,供临床医师灵活选择和应用。
4.翼上颌区种植体的研究现状
翼上颌区种植技术作为一项新兴技术,可以获得的研究资料有限,且随访时间过短,缺乏长期随访数据的支持。其短期成功率各研究之间存在差异,是否具有较高的,可以接受的成功率尚未定论。
4.1 翼上颌区种植体的成功率 目前关于翼上颌区种植体的成功率尚存在较大争议,为80%~99%不等。(表1)
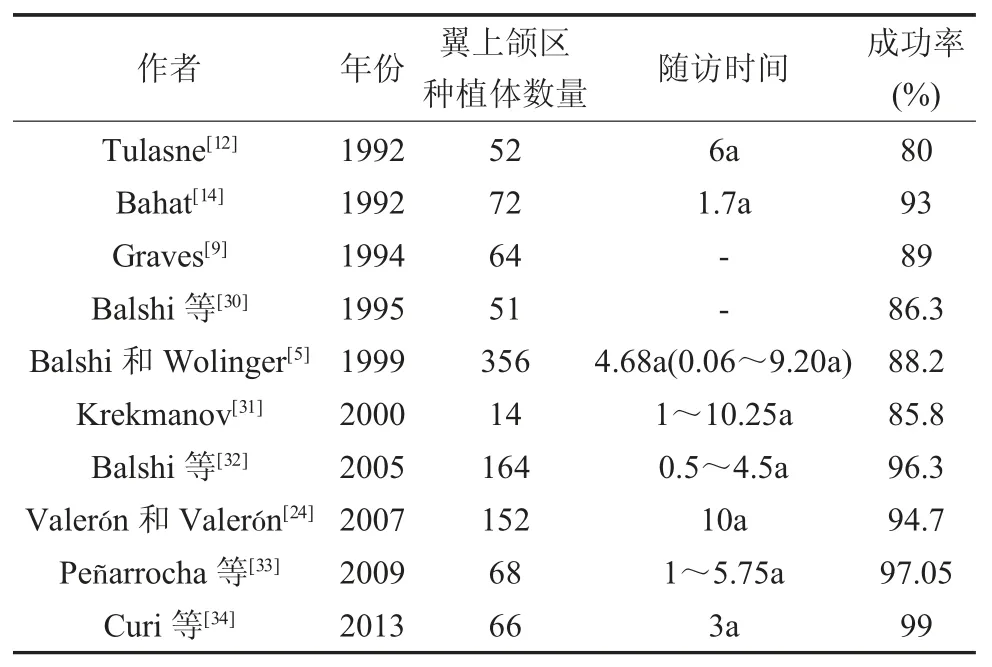
表1 翼上颌区种植体的研究资料
大多数种植失败发生在加载前[29],提示翼上颌区种植体虽然受到较大的轴向力作用,但一旦形成骨整合,则可以较好的行使功能,具有可以接受的成功率。但是,目前该手术技术仅掌握在少部分具有丰富临床外科经验的医生手中,故而结果的代表性不足。这就需要未来更多的医师参与到该技术的研究中,以获得足够的随机对照实验数据,并对患者进行长期随访,进一步验证翼上颌区种植体是否具有较高骨整合率。
4.2 翼上颌区种植体周围骨吸收 一些研究对翼上颌区种植体周围的骨吸收进行了评估。Balshi等[30]测量了51 例翼上颌区种植体支持的固定义齿的近远中骨吸收情况。加载1~3 年后,近中和远中的骨吸收分别为1.3mm 和1.1mm,与放置在颌骨其他部位的种植体相比具有较好的效果。Peñarrocha 等[35]在22 名Combination 综合征[36]患者中共植入了117 颗种植体,其中有10 颗放置在翼上颌区。加载1 年后,所有种植体的平均边缘骨吸收为0.63mm(0.30~0.85mm),翼上颌区种植体为0.68mm。
目前的研究尚未发现翼上颌区种植体周围的骨吸收与颌骨其他部位的种植体间存在明显差异。但是,该结果可能受到研究资料过少,随访时间不足等缺陷的干扰。
4.3 翼上颌区种植技术与上颌窦底提升术的比较 为了增大剩余骨高度以植入种植体,上颌窦底提升术被认为是治疗上颌后部牙齿缺失而骨量不足时的金标准[25]。然而,这项技术需要植骨,并要求一段额外的允许骨移植物成熟的时间[37,38],还可能导致上颌窦黏膜破裂,上颌窦炎等并发症。此外,自体骨、同种异体骨或是异质骨的使用,可能带来伦理、感染、免疫反应,材料吸收等问题[39,40]。Vila-Biosca 等[41]将翼上颌区种植技术与上颌窦底提升术进行了比较。他们认为翼上颌区种植技术具有较小的侵略性,通常需要较短的介入时间和患者康复的间隔。Balshi 等[5,6]认为翼上颌区种植技术的应用可以避免抬高上颌窦黏膜,术后恢复得更快,种植体骨整合只需2~3 个月。此外,翼上颌区种植体与翼板的致密皮质骨接触,可以达到较高的初期稳定性。Cucchi 等[25]称翼上颌区种植技术代表了一种缩短治疗时间,降低手术并发症风险,减少病人不适感和成本的方法。
4.4 翼上颌区种植体的菌斑控制 翼上颌区种植体位于上颌牙弓的最后方,虽然上颌后部的口腔卫生和菌斑控制是一项挑战,但目前尚没有因菌斑积聚或组织增生而导致翼上颌区种植体失败的报道。此外,有学者发现对修复体进行高度抛光可以获得最佳的菌斑控制[30,34]。
4.5 翼上颌区种植体的并发症 目前仅有一例关于翼上颌区种植体并发症的报道[42]。术中患者出现了强烈的闭口,导致手术导板折断,由于悬臂效应和下颌骨向上的推力作用,致使右侧翼突骨折。除了防止术中的意外闭口,对种植体方向的把控也十分重要,若放置得太偏颊侧,则可能进入颞下窝;若放置得太偏近中,则可能进入鼻咽或蝶窦。因此,详尽的术前准备和丰富的临床经验是实施翼上颌区种植手术所必需的。
5.总结
上颌后部牙齿缺失而骨量不足时,应用翼上颌区种植技术具有一定的优势,其设计避免了上颌窦底提升术和骨移植物的使用,缩短了愈合时间。同时,翼上颌区种植体为上部修复体提供了后部支持,避免了悬臂桥架的使用,降低了生物机械并发症的潜在风险,并能够允许即刻负重,缩短了患者的无牙时间。因此,翼上颌区种植技术拥有巨大的发展前景,逐步推广这项技术,有望拓宽上颌后牙区种植的适应证,造福更多的患者,为上颌骨后部重度缺损(如外伤,肿瘤术后等)的患者带来福音。通过研究、交流和教育,针对目前临床实践中所存在的未知与不足,有针对性地加以探索和突破,不断总结经验,以提高其可预知性。

