腹腔镜与开腹阑尾切除术治疗穿孔性阑尾炎患者的疗效比较
佟涛
昌图县第二医院 (辽宁铁岭 112512)
穿孔性阑尾炎是急性阑尾炎中病情较为严重的一种,临床表现为上腹部疼痛,若不及时治疗,将会诱发败血症及弥漫性腹膜炎等严重并发症,甚至危及患者的生命安全[1]。阑尾切除是治疗穿孔性阑尾炎患者的首选方案,开腹阑尾切除术是传统的治疗方法,虽能够起到显著的治疗效果,但手术创伤较大,术后易出现肠粘连、切口感染等并发症,影响患者术后康复[2]。近年来,随着腹腔镜技术的不断发展与完善,腹腔镜逐渐被应用于急性阑尾炎患者手术中,并获得临床医护人员及患者的认可。但腹腔镜应用于穿孔性阑尾炎患者治疗的相关报道较少[3]。本研究旨在比较腹腔镜与开腹阑尾切除术治疗穿孔性阑尾炎患者的疗效,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2016年1月至2018年12月在昌图县第二医院行阑尾切除术治疗的200例穿孔性阑尾炎患者的临床资料,根据治疗方法的不同分为腹腔镜组和开腹组,各100例。腹腔镜组男64例,女36例;年龄20~75岁,平均(39.02±11.05)岁;发病至入院时间3~48 h,平均(22.15±8.45)h。开腹组男62例,女38例;年龄20~74岁,平均(38.67±10.97)岁;发病至入院时间3~48 h,平均(22.04±8.41)h。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究已获得昌图县第二医院医学伦理委员会审核批准。纳入标准:(1)经临床超声及实验室检查确诊为穿孔性阑尾炎;(2)均符合手术治疗指征;(3)均签署手术知情同意书。排除标准:(1)合并严重脏器功能障碍患者;(2)既往有中下腹部手术史患者;(3)伴有感染性及免疫性疾病患者;(4)对手术麻醉药物过敏患者。
1.2 方法
开腹组实施开腹阑尾切除术。采用全身麻醉,患者取平卧位,于右下腹行麦氏切口,探查阑尾情况并切除,阑尾根部残端采取荷包包埋,利用腹肌肠系膜覆盖,术毕冲洗腹腔,腹膜炎严重患者可放置引流管,缝合切口。
腹腔镜组实施腹腔镜阑尾切除术。采用全身麻醉,患者取平卧位,在脐部做一长约10 mm的弧形切口,建立气腹,气腹压力维持在12~15 mmHg(1 mmHg=0.133 kPa)。于耻骨联合正中及左下腹腋线平脐位置分别做一5 mm切口作为手术副操作孔,分别将Trocar插入操作孔,置入德国STORZ 26003BA腹腔镜,探查腹腔内阑尾情况,吸净腹腔内积液,将周围与阑尾粘连组织分离,探查阑尾根部,用抓钳将阑尾提起,采用电凝法对阑尾系膜直至根部进行处理,在距离阑尾根部3 mm处将阑尾剪断,阑尾残端不实施包埋,将切除的阑尾取出,冲洗腹腔,腹膜炎严重患者可放置引流管,解除气腹,将腹腔镜和Trocar取出,缝合切口。
1.3 临床评价
记录两组的手术时间、术中出血量、术后首次下床活动时间、术后排气时间及住院时间。记录两组术后切口感染、肠粘连、残余脓肿及腹腔内出血等并发症的发生情况。
1.4 统计学处理
2 结果
2.1 手术相关指标及住院时间
腹腔镜组手术时间、术后首次下床时间、术后排气时间及住院时间均短于开腹组,术中出血量少于开腹组,差异均有统计学意义(P<0.05)。见表1。
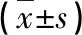
表1 两组手术相关指标及住院时间比较
2.2 两组并发症发生情况
腹腔镜组并发症发生率低于开腹组,差异有统计学意义(P<0.05)。见表2。

表2 两组术后并发症发生情况比较[例(%)]
注:与开腹组比较,χ2=9.778,aP=0.002
3 讨论
穿孔性阑尾炎发病的解剖学基础主要是阑尾管腔开口小且细及系膜短导致阑尾易发生卷曲,诱发阑尾梗阻,管腔压力增大,在细菌侵入后随着阑尾壁间质压力不断升高,导致管腔内血流循环受阻,最终使阑尾穿孔与缺血[4]。穿孔性阑尾炎具有发病急、病情发展迅速、危害性大等特点,若未得到及时有效的治疗,随着病情的进展可诱发腹腔局部脓肿及感染性休克等,因此,及时实施有效的治疗意义重大。
传统麦氏开腹阑尾切除术手术切口较大,对患者身体组织损伤较大,患者术后恢复较慢,术后切口感染发生率高,影响患者手术治疗效果[5]。而腹腔镜技术具有创伤小、恢复快及并发症少等特点,逐渐被广泛应用于临床外科手术治疗中。本研究结果显示,腹腔镜组手术指标均优于开腹组,住院时间短于开腹组,并发症发生率低于开腹组,表明腹腔镜技术可降低穿孔性阑尾炎患者术后并发症发生率,促进患者康复。腹腔镜阑尾切除术可通过腹腔镜开阔手术视野,能够更加全面清晰地探查腹腔内情况,保证手术在可视化下实施,不仅能够减少对腹腔内其他组织损伤,而且能够降低肠粘连及残余脓肿并发症的发生率。此外,腹腔镜技术术中对肠胃功能影响较小,利于患者术后肠胃功能尽快恢复,缩短正常进食时间,促进术后患者身体功能恢复,增强机体抵抗力,减少术后切口感染风险,提高手术治疗效果[6]。但值得注意的是,对于阑尾根部穿孔患者,腹腔镜技术无法进行阑尾残端处理,应及时行开腹手术治疗。
综上所述,与开腹阑尾切除术相比,腹腔镜阑尾切除术更利于促进穿孔性阑尾炎患者术后身体功能恢复,降低并发症发生率,缩短住院时间。

