膝关节置换术前焦虑状态患者麻醉效果的影响因素分析
赵石磊,刁玉刚,王 丽
0 引言
膝关节置换术为利用人工假体部分或全部替代原关节结构的术式,是中晚期关节病变治疗标准方法之一,但术前焦虑状态、术后早期疼痛、炎症反应以及组织挛缩会严重影响患者的生理恢复及心理适应过程[1],甚至容易引发术后认知功能障碍(POCD),下肢静脉血栓形成及肺栓塞等相关严重并发症[2]。遵循生物-心理-社会医学模式'理念,自患者明确择期手术始,即对其进行有计划、有步骤的积极心理干预,联合全身麻醉下持续静脉自控镇痛技术和术前连续股神经阻滞的方法,观察患者术后的综合治疗效果,寻找出针对焦虑状态患者该术式的最佳麻醉方案,为本研究最终目的。
1 资料与方法
1.1 一般资料 选取2017年1月至2018年4月于我院首次择期拟行单膝全膝关节置换术的患者90例,其中男48例,女42例,年龄49~62岁。纳入标准:简易智力检查法(Mini-mental state examination,MMSE)评分>24分,焦虑自评量表(SAS)得分值×1.25后在50~60之间,ASA Ⅱ~Ⅲ级,膝关节屈曲畸形<30°,内外翻畸形<15°。排除标准:认知功能障碍及精神病史,患有急性感染性疾病及免疫结缔组织病,穿刺部位皮肤破损感染,凝血机制障碍及消化道溃疡或出血病史者。采用随机数字表将患者分为常规术前辅导联合持续静脉自控镇痛组(A1组,15例)、常规术前辅导联合术前连续股神经阻滞镇痛组(A2组,15例)、常规术前辅导联合多模式镇痛组(术前连续股神经阻滞镇痛+持续静脉自控镇痛,A3组,15例)、积极心理干预联合持续静脉自控镇痛组(B1组,15例)、积极心理干预联合术前连续股神经阻滞镇痛组(B2组,15例)、积极心理干预联合多模式镇痛组(术前连续股神经阻滞镇痛+持续静脉自控镇痛,B3组,15例)。本研究通过本院伦理委员会批准,所有患者均知情同意。
1.2 方法 所有患者纳入研究后,均依照随机分组安排进行治疗。常规术前辅导包括一般护理,营养状态调整,规范作息时间以及手术必要知识教育等。积极心理干预则为在此基础上,利用激励式交流重点关注患者对于疗效、预后、疼痛以及经济负担问题所产生的焦虑和悲观情绪,步骤分为聆听,耐心讲解,取得信任以及灌输乐观思想,最大限度帮助患者做好术前生理及心理准备。
患者入室后开放上肢静脉通路,行桡动脉穿刺并连续监测动脉血压和间断血气结果,常规进行心电图、动脉血氧饱和度(SpO2)、脑电图双频指数(Bispectral idex,BIS)监测,利用身下安置型加温毯以及输液管路加温仪作为术中保温主要措施。面罩吸氧条件下给予盐酸右美托咪定0.5 μg/kg泵注10 min,然后行麻醉诱导:丙泊酚1.5 mg/kg,舒芬太尼0.5 μg/kg,顺阿曲库铵0.2 mg/kg,肌松满意后行气管插管,应用瑞芬太尼5 μg/(kg·h),丙泊酚6~8 mg/(kg·h)静脉持续泵注,配合1%~2%七氟烷吸入维持麻醉深度。
A1组、A3组和B1组、B3组患者此时可以连接持续静脉自控镇痛泵,配伍方案:右美托咪定0.3 μg/kg+羟考酮0.4~0.6 mg/kg+昂丹司琼0.5 mg/kg+适量生理盐水以达到100 ml总量,而A2组、A3组和B2组、B3组患者须在术者消毒前接受超声引导下股神经阻滞并在股神经鞘内留置注药管,阻滞要求为腹股沟水平注射点下,将0.375%罗哌卡因10 ml在距离股神经1~1.5 cm处注入并尽量达到包绕效果,其后以2~3 ml/h速度持续泵注[3]。术中注意维持患者BIS值在40~60之间以及血流动力学稳定在安全范围,开启身下型加温毯和输液管路加温仪以避免低温情况发生。
术中如发生血流动力学剧烈变化,严重低体温以及局麻药中毒,阿斯综合征等严重并发症,即退出观察并采取相应措施及时处理,以保证患者安全。术后若出现VAS≥4分,则应用口服帕瑞希布钠或静脉注射50 mg氟比洛芬酯作为补充治疗。
1.3 观察指标 患者拔管后12 h,在确定患者清醒配合,并未发生麻醉及手术严重并发症的前提下,利用静息状态下视觉模拟评分(Visual analogue scales,VAS)量表评估此时患者疼痛程度[4],并通过再次填写SAS,判断此时患者的精神状态恢复情况。
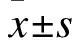
2 结果
2.1 一般情况比较 六组患者在性别、年龄、术前焦虑评分值、ASA分级、手术时间以及术中出血量方面比较差异无统计学意义(P>0.05)。见表1。
2.2 六组患者拔管后12 h焦虑评分及VAS评分比较 六组治疗前后焦虑评分比较差异有统计学意义(P<0.05)。各组患者间拔管后12 h焦虑评分、VAS评分比较,差异有统计学意义(P<0.05)。其中积极心理干预联合多模式镇痛组患者拔管后12 h焦虑评分及VAS评分最低。见表2。

表1 六组患者一般情况比较(例)

表2 六组患者术后12 h焦虑评分及镇痛评分情况比较
注:与治疗前比较,#P<0.05
2.3 影响因素分析 应用多因素方差分析进行心理干预类型和镇痛类型2个影响因素探索。在控制了其中1个变量后,术前不同心理干预(F=7.33,P<0.01)与镇痛模式(F=33.26,P<0.01)对患者术后焦虑评分影响显著,且存在交互效应(F=5.68,P<0.01)(见表3)。从均数图可以发现,不同术前心理干预以及镇痛方式下,患者术后焦虑评分不同,其中术前积极心理干预联合多模式镇痛组患者术后12 h焦虑评分最低(见图2)。
在控制其中1个变量后,术前不同心理干预(F=4.81,P=0.03)与镇痛模式(F=6.72,P<0.01)对患者术后VAS评分影响显著,但不存在交互效应(F=1.17,P=0.32)(见表4)。从均数图可以发现,不同的术前心理干预以及镇痛方式下,患者术后VAS评分不同,其中术前积极心理干预联合多模式镇痛组患者术后12 h焦虑评分最低(见图2)。

表3 SAS评分主体间效应的检验

图1 焦虑评分的估算边际均值

变量F值P值心理干预类型4.810.03镇痛类型6.72<0.01心理干预类型∗镇痛类型1.170.32

图2 VAS评分的估算边际均值
2.4 六组患者拔管后12 h镇痛补充治疗比例比较 观察期间,所有组别均有部分患者需要做镇痛补充治疗,其中常规术前辅导联合持续静脉自控镇痛组及术前连续股神经阻滞组比例较高(见表5),积极心理干预联合术前连续股神经阻滞组的比例明显低于前者,差异有统计学意义(P<0.05)。

表5 六组患者镇痛补充治疗比例情况
2.5 六组患者术后不良反应情况 所有患者均未发生严重手术及麻醉相关并发症,常规术前辅导联合持续静脉自控镇痛组出现2例头晕,积极心理干预联合持续静脉自控镇痛组出现1例头晕,1例恶心呕吐,其余各组未发生以上症状。
3 讨论
膝关节置换术的麻醉方案及综合治疗一直以来都是临床研究热点,术后早期造成的疼痛刺激,炎性介质级联暴发,血管内凝血功能机制异常等负面效应易引发血栓形成相关疾病,认知功能障碍以及系统精神紊乱[5-6]。术前因恐惧、不确定疗效、经济困扰等综合原因导致的焦虑情绪更加重了上述不良反应的发生几率,甚至会出现术后谵妄及拒绝配合治疗。积极心理干预是指医护人员在心理技术和心理学基本原理基础上,与传统术前基础教育相比较,针对患者进行个体化、系统性的心理疏导和疼痛干预,包括安排单独病房,保持光线柔和,指导放松肌肉,以及用暗示法、激励式语言等鼓励患者面对手术,切断其“焦虑-紧张/失眠-进一步焦虑”的恶性循环。多模式镇痛的配伍种类也是近几年的研究热点,口服非甾体类消炎药、神经阻滞、局部麻醉浸润、持续静脉自控镇痛以及冰敷等方法均可纳入,本研究采用全身麻醉下术前股神经阻滞镇痛+持续静脉自控镇痛作为配伍[7-8],配合积极心理干预作为最初目标观察组,旨在寻找该术式的最佳综合麻醉方案。研究显示,激励式心理干预能够有效改善患者围术期焦虑、犹豫等负面情绪,从而加强手术及麻醉配合程度,准确反映自身不适症状,及时接受治疗,减小自身疼痛感受,达到最佳恢复程度。而多模式镇痛配伍方式多样,同种类药物剂量减少,镇痛衔接合理,镇痛效果完全[9],不良反应少,减少了患者因疼痛、炎症因子数量增加而导致的相关并发症及精神不适。将其二者联合应用,理论上可以在术前及术后早期恢复时达到相互影响[10],从而对患者产生有利作用,进入良性治疗循环。在无严重麻醉相关并发症,血流动力学平稳以及温度控制良好,患者苏醒后无认知功能障碍且配合的前提下,VAS因其计算简单和直观而在临床中最为常用。在神经阻滞药物作用彻底失去之前,以4分为限,超过者即给予镇痛补充治疗,最大限度保证患者术后舒适度,防止因生理不适而继发甚至加重原有焦虑情绪[11]。研究中各组患者均有部分接受了镇痛补充治疗,但积极心理干预联合多模式镇痛组中补救者最少,这与综合配伍中,同种类药物剂量相对减少以及患者良好的依从性有关[12],但仍有1例患者出现了头晕恶心症状,是为该配伍继续探索的必要所在。所有分组的联合方法均可以在术后早期减缓患者术后焦虑评分,其中积极心理干预联合多模式镇痛组相对其他分组分数最低,并且2种配伍措施存在交互作用。证明在镇痛相对满意的前提下,有效的心理干预不仅可以缓解患者的不良情绪,并且可以减小疼痛的感受程度[13],使患者进入“接受-适应-自信”的心理过程。常规术前辅导联合持续静脉自控镇痛组和术前连续股神经阻滞在术后12 h的VAS评分在各组中较高,而积极心理干预联合多模式镇痛组的分数最低[14-15],这虽然证明了该配伍为研究中最佳方案,但并没有证据显示二者具有交互作用,并且也有部分患者接受了镇痛补充治疗,这可能与所取药物配伍剂量以及病例数量限制有关,为本研究不足之处。
4 结论
本研究中所有组别的配伍均可以安全地应用于焦虑状态患者全身麻醉膝关节置换术中,其中积极心理干预联合多模式镇痛组在患者拔管后12 h对减轻焦虑情绪以及降低静息状态视觉模拟评分最为明显,但对于后者,积极心理干预与多模式镇痛并未显示存在交互作用。

