针对性选择术式治疗腮腺良性肿瘤疗效探究
邓娜, 许金松
濮阳市安阳地区医院口腔科(455000)
腮腺肿瘤是颌面部常见肿瘤之一,约占80%,其中75%为良性肿瘤,目前腮腺重力切除术是此病最有效且唯一的治疗方式。临床大多采用传统标准腮腺浅叶切除术式,虽能对腮腺肿瘤进行有效切除,但其在切除肿瘤过程中创面较大且对患者面部神经、耳大神经和腮腺导管破坏严重,甚至完全切除,导致患者术后易出现面瘫、面部凹陷、畸形、涎瘘,味觉性出汗综合征(gustatory sweating syndrome,Frey)等并发症。有报道指出[1],腮腺浅叶切除术后患者味觉性出汗综合征发生率高达91.0%,严重影响患者生活及心理健康。随着现代外科的发展,腮腺肿瘤切除术日渐成熟,临床出现较多改良术式,但其各有优缺点,且各术式均有一定限制性。笔者认为,根据患者具体情况选择不同术式能有效减少术后并发症并改善患者术后心理状态,并就此展开研究,现将结果报告如下。
1 资料与方法
1.1 一般资料 对我院2014年1月至2017年2月收治的腮腺良性肿瘤手术患者92例进行前瞻性研究,纳入标准:(1)经CT、彩色多普勒超声检查或穿刺活体并行术中快速冷冻活检确诊为腮腺良性肿瘤。(2)无凝血功能障碍等手术禁忌证。(3)对手术方式知情同意。排除标准:(1)合并面部神经疾病者。(2)严重躯体疾病者。(3)合并严重全身感染。(4)既往精神病史者。(5)腮腺区感染者。无患者排除,共计纳入92例研究者,研究遵循互盲原则,患者随机分为对照组及观察组(包膜外切除术20例;功能性腮腺浅叶切除术16例,功能性并S切口切除术10例),两组患者年龄、性别、肿瘤组织学类型等基线资料差异无统计学意义(P>0.05),具有可比性。见表1。
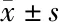
表1 两组基线资料的比较
1.2 方法 对照组均采用标准腮腺浅叶切除术+面神经解剖进行治疗。观察组根据患者肿瘤大小及肿瘤深度选取术式,浅叶良性肿瘤且肿瘤最大径≤2 cm者采用包膜外切除术,肿瘤最大径>2 cm且<4 cm者行功能性并耳后隐蔽切口腮腺浅叶切除术;肿瘤最大径>4 cm或深叶肿瘤者采用功能性并S切口切除术。
1.2.1 标准腮腺浅叶切除术+面神经解剖 患者全麻,气管插管,呈仰卧位,头偏向健侧,肩部垫高,根据肿瘤位置选用S或N形切口,依次切开皮肤及皮下组织,暴露肿瘤及附近腺体,肉眼下解剖面神经并切除肿瘤及腮腺浅叶完整切除,不保留耳大神级及腮腺导管,或结扎腮腺导管,切除后用生理盐水冲洗创面,留置引流管,逐层缝合并包扎。
1.2.2 包膜外切除术 患者全麻,气管插管,采用隐蔽切口或改良S切口,根据肿瘤位置切开皮肤及皮下组织,暴露肿瘤,在腮腺嚼肌筋膜上做十字切口,将肿瘤由包膜外结缔组织中分离并摘除,留置引流管,逐层缝合创面并包扎。
1.2.3 功能性并耳后隐蔽切口腮腺浅叶切除术 患者全麻,气管插管,呈仰卧位,头偏向健侧,肩部垫高,沿耳后沟至耳中切开,切口长约5 cm,切开皮肤及皮下组织,暴露耳大神经各分支,于显微镜下切断耳大神经至腺体的分支,其余分支予以保留。翻瓣后,采用顺行或逆行解剖出需要暴露的面神经主干及分支,保护神经营养血管束,在距肿瘤外0.5~1 cm的正常腮腺组织内切除肿瘤及其周围的部分腺体组织,保留大部分腺体及腮腺主导管。留置引流管,用生理盐水冲洗创面,至无出血点后逐层缝合并包扎[1]。
1.2.4 功能性并S切口切除术 手术方式同功能性并耳后隐蔽切口腮腺浅叶切除术,为保证患者肿瘤及邻近组织完全暴露,采用S形切口,切口长度5~8 cm,根据肿瘤大小及深度确定。
1.3 观察指标 所有患者术后均进行常规术后治疗和护理并随访0.5~1年。(1)两组患者手术时间、切口长度、术中出血量、术中面神经破坏条数;(2)两组术后并发症发生数;(3)两组患者术后6个月和12个月SAS、SDS评分。
1.4 判定标准 Frey综合征:采用目前最客观的Minor试验,将碘3 g,蓖麻油20 g溶于200 mL无水乙醇,所有试验者室温调至一致,涂于患者手术区域及对侧未手术区域,将溶液涂于手术区域,干燥后撒上少量淀粉并令患者拒绝维生素片,比较两侧变色范围,若范围相差较大则确定为Frey综合征。SAS评分:共20个题目,以选择题形式进行评价,A表示没有该项症状;B表示小部分时间;C表示相当多的时间有该症状;D表示绝大部分时间或全部时间。每题1~4分,总分乘以1.25为标准分,分值越高,焦虑症状越严重。SDS评分[2]:计分标准同SAS评分,分值越高,抑郁症状越严重。
1.5 统计学方法 采用SPSS 21.0统计软件,计量资料均数±标准差表示,组间比较采用独立样本t检验,治疗前后组内比较采用重复测量方差分析进行检验,所有的计数资料如治疗总有效率、性别等采用2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术时间、切口长度、术中出血量、术中面神经破坏条数的比较 观察组中包膜外切除术手术时间、切口长度、术中出血量、术中面神经破坏条数均显著低于对照组(P<0.05);功能性并耳后隐蔽切口腮腺浅叶切除术手术时间、切口长度、术中面神经破坏条数显著低于对照组(P<0.05),术中出血量差异无统计学意义(P>0.05);功能性并S切口切除术手术时间、切口长度、术中出血量与对照组比较差异无统计学意义(P>0.05),术中面神经破坏条数显著低于对照组(P<0.05)。见表2。
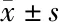
表2 两组手术时间、切口长度、术中出血量、术中面神经破坏条数的比较
*包膜外切除术与对照组比较;**功能性并耳后隐蔽切口腮腺浅叶切除术与对照组比较;#功能性并S切口切除术与对照组比较。
2.2 两组术后并发症发生数的比较 观察组术后并发症发生数显著低于对照组,差异有统计学意义(P<0.05),两组复发率差异无统计学意义(P>0.05)。见表3。

表3 两组术后并发症发生数的比较 例(%)
2.3 两组SAS、SDS评分的比较 观察组各术式术后SAS、SDS评分均与对照组差异有统计学意义(P<0.05),见表4。
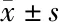
表4 两组SAS、SDS评分的比较
*包膜外切除术与对照组比较;**功能性并耳后隐蔽切口腮腺浅叶切除术与对照组比较;#功能性S切口切除术与对照组比较
3 讨论
手术切除一直是腮腺肿瘤最有效的治疗方式,20世纪80年代之前,国内外普遍采用肿瘤剜割术对其切除,但由于其严重的术后并发症及极高的复发率,此术式已被舍弃[3],目前临床采用的标准腮腺切除术有效降低了此病的复发率,但术后面瘫、涎瘘、Frey综合征等术后并发症的困扰及面部畸形依然严重影响患者心理健康和生活质量。
面瘫是腮腺手的常见并发症之一,手术过程中对面部神经损伤及长时间面部神经暴露是此并发症主要因素,面神经解剖范围越大,发生面神经损伤可能性就越高,患者发生面瘫概率随之增加。腮腺导管结扎和面部组织切除过多是涎瘘及面部畸形发生的主要原因,腮腺导管切除或结扎后,腺体中残余唾液无法排出导致涎瘘;深叶功能丧失,出现萎缩,进而使面部凹陷、畸形。耳大神级的损伤则会造成耳垂麻木。被切断的耳颞神经和原支配腮腺分泌功能的副交感神经纤维再生时,与被切断的原支配汗腺和皮下血管的交感神经末梢发生错位连接愈合,则是Frey综合征的发病原因[4-5]。传统腮腺良性肿瘤虽能有效切除病变部位,但无法有效保护以上神经或组织,导致患者术后并发症较多。近年来随着医学界对腮腺肿瘤病理学了解的深入,临床出现许多改良术式,能有效降低患者术后并发症发生率[4],但各术式均具有一定局限性,因此,根据患者具体生理指征选择适合术式显得尤为重要。
本次研究中,笔者根据观察组患者肿瘤大小、深度分别采用3种针对性术式,减少患者切除范围并对患者面部神经、耳大神经、腮腺导管进行保护。研究结果显示,包膜外切除术和功能性并耳后隐蔽切口腮腺浅叶切除术均能有效降低患者手术时间、切口长度及术中面神经破坏条数,减少并发症并降低患者术后SAS、SDS评分,功能性并S切口切除术能有效减少患者面神经破坏条数,减少患者术后并发症和患者术后SAS、SDS评分。且包膜外切除术是相较于其他术式效果最佳,但相关报道指出[5],该术式仅对腮腺浅叶且体积较小的肿瘤有良好效果,Piekarski等[6]指出当肿瘤最大径>4 cm时,此术式术后面瘫发生率增加至20%。功能性并耳后隐蔽切口腮腺浅叶切除术是区域性切除术的改良术式,其效果已被大量研究报道证实。Roh等[7]研究也提出,区域性切除术能在有效治疗腮腺肿瘤的基础上尽可能保留面部神经是一种极佳的手术治疗方式。笔者认为,将传统S形切口改为耳后隐蔽切口,能在保证切除彻底性及安全性前提下降低对患者面部外形的破坏,具有较好疗效和美容效果,进而改善患者术后心理状态。此观点也被林晨阳等[8-12]证实。但此术式对较大肿块暴露不明显,肿瘤较大或边界不清则会使切除范围不明或不够,仅适用于边界清楚、体积较小的浅叶肿瘤。功能性并S切口切除术能有效减少患者面神经破坏条数,减少患者术后并发症,本研究中采用此术式者均为肿瘤体积较大或深叶肿瘤者。
综上所述,腮腺肿瘤切除术临床术式较多,但各有优缺点和局限性,根据患者病情针对性选择术式,更好地保护患者面神经、腮腺导管及耳大神经能有效降低患者并发症的发生,改善患者术后心理状态。

