腹壁神经阻滞联合瑞芬太尼用于合并心血管疾病行腹膜透析置管术患者的效果
黄秀丽, 黄增平, 杨喜璇, 虞雪融
1中国医学科学院、北京协和医学院、北京协和医院麻醉科(北京 100730); 2深圳市中医院麻醉科(广东深圳 518000)
慢性肾脏病患者的心血管疾病具有发病早、发生率高、病死率高的特点。其发生率比普通人群高20倍,病死率占慢性肾脏病死因的40%~50%[1]。随着病情进展到终末期肾衰竭,腹膜透析置管术是该类患者的主要替代治疗方法之一。合并心血管疾病的肾衰竭患者行腹膜透析置管术的麻醉具有一定特殊性。查阅文献,此前未见合并心血管疾病行腹膜透析置管术患者麻醉相关的临床研究。腹壁神经阻滞不仅安全、简单易行,而且能为腹膜透析置管术患者提供良好的镇痛效果。但是,神经阻滞不全,患者存在焦虑、紧张,再加上长时间的制动均可增加患者的不适感,造成围术期血流动力学波动较大,甚至发生严重的心血管不良事件,故需要给予一定的辅助麻醉药。瑞芬太尼具有镇静镇痛作用,代谢不受肝肾功能影响,可安全用于肾功能衰竭患者。本研究将超声引导下腹壁神经阻滞联合瑞芬太尼应用于合并心血管疾病行腹膜透析置管术患者,通过观察镇痛效果及不良反应,探讨其有效性及安全性。
1 资料与方法
1.1 一般资料 选择2016年3月至2018年10月在深圳市中医院拟行择期腹膜透析置管术患者60例,美国麻醉医师协会(ASA)分级为Ⅲ~Ⅳ级,年龄20~80岁。所有入选患者术前已经由心血管内科医师明确诊断合并心血管疾病,心功能Ⅰ~Ⅱ级,包括:高血压、高血压性心脏病、心律失常、心脏瓣膜病、冠心病、心肌疾病。排除伴有麻醉药物过敏史、不能配合叙述治疗反应、长期使用阿片类药物、腹部手术史(包括腹膜透析置管术)、穿刺部位皮肤感染或严重皮肤病、重度睡眠呼吸暂停综合征、严重心脑血管疾病的患者。随机将患者分为生理盐水组和瑞芬太尼组。两组患者性别、年龄、身高、体重、ASA分级等基本资料比较,差异均无统计学意义(P>0.05)。见表1。
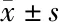
表1 两组患者一般资料比较
1.2 麻醉方法 所有患者入室后行周围静脉穿刺,给予面罩吸氧2 L/min,常规监测心电图、无创血压、血氧饱和度(SpO2)等。随机将患者分为瑞芬太尼组(术中血浆靶控输注瑞芬太尼2 ng/mL)和生理盐水组(术中泵注同等容积的生理盐水)。使用TCI输注泵(Minto模型)靶控输注瑞芬太尼(宜昌人福药业有限责任公司)或生理盐水,当效应室浓度达到预设值后,行超声引导下术侧腹横肌平面阻滞和腹直肌鞘阻滞。当外科医生缝皮结束时停止靶控输注。
腹横肌平面阻滞:患者取仰卧位,暴露腹部区域,常规消毒铺巾,选择高频线性探头,频率6~13 MHz(型号Navis,深圳华声医疗技术股份有限公司)。腹横肌平面阻滞:将探头置于髂嵴与肋缘之间的近腋中线水平,由外向内分清腹外斜肌、腹内斜肌、腹横肌、腹膜和腹腔。采用平面内进针法,清晰显示穿刺针通过腹外斜肌和腹内斜肌,当针尖位于腹内斜肌和腹横肌之间时,回抽无血性液体回流后,先注入生理盐水2 mL确保液体在腹横平面扩散后,注入0.3%罗哌卡因20 mL。
腹直肌鞘阻滞:将超声探头置于脐周术侧,清晰可见腹直肌前鞘、腹直肌、腹直肌后鞘、腹膜和肠管。采用平面内进针法,显示穿刺针位于腹直肌后鞘和腹膜之间后停止进针,回抽无血性液体回流后,先注入生理盐水2 mL确保液体在腹直肌后鞘扩散后,注入0.3%罗哌卡因8 mL。
1.3 观察指标
1.3.1 生命体征 分别记录两组患者术前(T0)、腹壁神经阻滞穿刺时(T1)、切开皮肤时(T2)、钝性分离肌肉时(T3)、提起及切开腹膜时(T4)、置入腹膜透析导管时(T5)、打皮下隧道时(T6)、缝皮时(T7)的平均动脉压(MAP)、心率(HR),SpO2、呼吸频率(RR)。
1.3.2 警觉/镇静(OAA/S)评分 分别记录两组患者T0~T7 时间段的OAA/S评分。OAA/S评分标准为:5分,完全清醒;4分,困倦;3分,闭眼,对指令有准确回应;2分,闭眼,仅对物理刺激有反应;1分,对物理刺激没有反应。
1.3.3 不良反应及并发症 分别记录两组患者腹壁神经阻滞穿刺并发症,如局部感染、血肿、内脏损伤、神经系统并发症等。记录瑞芬太尼相关的不良反应,如呼吸抑制、低血压、心动过缓等的发生情况。术中若SpO2<95%即视为呼吸抑制,应立即将瑞芬太尼目标靶浓度设置为1.5 ng/mL,并及时托起下颌、呼叫患者,必要时给予面罩加压给氧、停止输注瑞芬太尼。处理并记录术中及术后24 h心血管不良事件。术后心电监护24 h,心血管不良事件包括:高血压、低血压、心绞痛、心肌梗死、心力衰竭、需要处理的心律失常(心律失常导致循环不稳定)等。若MAP<30% 基础值即视为低血压,视情况给予麻黄碱或去氧肾上腺素。MAP>20%基础值即视为高血压,视情况给予加强镇痛或静脉注射硝酸甘油。HR<50次/min为心动过缓,可静脉注射阿托品。
1.3.4 需要补救例数、转全麻例数及患者满意度 若患者疼痛明显,未进腹腔时则在局部追加局麻药(1%利多卡因5 mL),已经进入腹腔则静脉追加舒芬太尼5 μg,若追加局麻药和或舒芬后仍不能缓解或患者无法忍受,则改全身麻醉,同时记录需要补救和转全麻例数。满意度分为4级,分别为:非常满意;满意;一般;不满意。
1.3.5 VAS评分 分别记录两组患者T1~T7的疼痛程度评分(采用数字评分法VAS评分)。VAS评分标准:将疼痛程度用0~10共11个数字表示,0表示无痛,10代表最痛,患者根据自身疼痛程度在这10个数字中挑选一个数字代表疼痛程度。
2 结果
2.1 手术时间 生理盐水组和瑞芬太尼组手术时间分别为(74.1±14.0)、(76.9±12.5)min,两组差异无统计学意义(P>0.05)。
2.2 两组患者不同时间点生命体征比较 瑞芬太尼组术中MAP、HR、RR均较术前呈明显下降趋势,且与生理盐水组比较差异有统计学意义(P<0.05)。而两组患者SpO2比较差异无统计学意义(P>0.05)。见表2~5。
2.3 两组患者术中不同时间点镇静情况比较 瑞芬太尼组术中各时段OAA/S评分均较生理盐水组下降,差异有统计学意义(P<0.05),见表6。

表2 两组患者不同时间点MAP比较
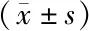
表3 两组患者不同时间点HR比较次/min
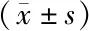
表4 两组患者不同时间点RR比较次/min
2.4 两组患者并发症比较 两组患者均未出现呼吸抑制、呛咳、低血压等不良反应,而两组心动过缓、头晕、恶心呕吐、皮肤瘙痒发生率差异无统计学意义(P>0.05),见表7。生理盐水组患者中有1例患者术中出现高血压,经加强镇痛后恢复,与瑞芬太尼组相比差异无统计学意义(P>0.05);余心血管不良事件(低血压、心绞痛、心肌梗死、心力衰竭、需要处理的心律失常)均未见。两组患者均未发生神经阻滞并发症。
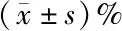
表5 两组患者不同时间点SpO2比较
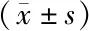
表6 两组患者术中不同时间点镇静情况比较分

表7 瑞芬太尼不良反应 例(%)
2.5 需要补救例数、转全麻例数及患者满意度 两组患者均顺利完成手术,无患者需转全身麻醉。瑞芬太尼组患者满意度明显增加(包括非常满意和满意,73%vs47%),差异有统计学意义(P<0.05)。瑞芬太尼组有5例(16.7%)需要补救,较生理盐水组的11例(36.7%)明显减少,差异有统计学意义(P<0.05)。
2.6 两组患者术中不同时间点镇痛情况比较 瑞芬太尼组患者术中VAS评分较生理盐水组明显减低,T3~T7时段VAS评分降低差异有统计学意义(P<0.05)。见表8。
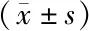
表8 各时间段VAS评分 分
3 讨论
本研究结果显示,超声引导下腹壁神经阻滞(包括腹横肌平面阻滞和腹直肌鞘阻滞)可为合并心血管疾病的腹膜透析置管术患者提供确切有效的镇痛,两组患者均顺利完成手术,无需转全身麻醉。瑞芬太尼通过其镇静镇痛作用,可显著减轻此类患者术中疼痛、增加患者满意度,且不增加不良反应发生率。
超声引导下腹壁神经阻滞在腹膜透析置管术患者中的应用已被证明是安全且有效的[2-4]。神经阻滞组与局麻组患者相比,不仅可以减少手术中途转全麻的概率,还使患者术中疼痛明显减轻、镇痛药用量明显减少[3]。对于全麻患者,腹壁神经阻滞也是行腹膜透析置管术患者的有效补充[4]。虽然生理盐水组患者均顺利完成手术,但临床工作中发现单纯的腹壁神经阻滞并不能解决腹膜牵拉、腹腔置管所造成的不适,患者在T4~T5的VAS评分往往较高[5]且麻醉满意度较低(满意度仅47%),故需要给予辅助麻醉药。但大多数辅助药物均经过肝肾代谢,而尿毒症患者肾脏功能基本丧失,不仅药物排泄的速度明显减慢,还因患者常合并低蛋白血症而使血浆内游离药物分子浓度增加,极易出现药物过量的毒副作用[6]。本研究选用瑞芬太尼作为合并心血管疾病行腹膜透析置管术患者的辅助镇静镇痛药基于以下考虑。
第一,肾功能衰竭患者对瑞芬太尼药代动力学和药效动力学无明显影响。瑞芬太尼是有酯键的芬太尼衍生物,其酯键使其易被血和组织中的非特异性酯酶水解,导致其在停止输注后迅速被代谢且血药浓度下降迅速[6]。Breen等[7]研究显示,中度及以上肾功能损害患者(肌酐清除率<50 mL/min;n=30)与肾功能正常或轻度肾功能损害患者(肌酐清除率≥50 mL/min;n=10)相比,输注瑞芬太尼72 h停药后无明显蓄积作用,且两组患者瑞芬太尼并发症发生率并没有显著差异。
第二,瑞芬太尼不仅具有较强的镇痛作用[8]、还有一定的镇静作用[9-11],能有效抑制自主神经、血流动力学以及躯体对伤害性刺激的反应,麻醉苏醒迅速(5~15 min)且无术后呼吸抑制[6]。瑞芬太尼具有强有效的镇痛作用,可抑制疼痛传导,从而有效抑制围手术期创伤及疼痛所导致的机体应激反应[8]。纪凡层等[11]发现,持续输注瑞芬太尼可以产生清醒镇静作用,能够有效地缓解患者的焦虑情绪,降低患者术中IL-6、皮质醇、血糖的升高,降低患者的应激反应。本研究数据显示,两组患者术中的OAA/S评分差异有统计学意义(P<0.05),也证明瑞芬太尼存在一定的镇静作用。T2~T7时间段瑞芬太尼组患者MAP、HR、RR等生命体征均明显低于生理盐水组,表明靶控输注瑞芬太尼2 ng/mL能有效抑制自主神经、血流动力学以及躯体对伤害性刺激的反应。
第三,瑞芬太尼可安全有效应用于合并心血管疾病患者的其他类型手术麻醉。一项研究中[12]纳入23例0~7岁的儿童心脏手术患者,分为瑞芬太尼组和非瑞芬太尼组,区别在于体外循环期间是否泵注瑞芬太尼0.5 μg/(kg·min)。结果显示,瑞芬太尼可抑制体外循环期间血糖和乳酸的升高并且未见明显的不良反应。冠心病是目前心脏病患者行非心脏手术最常见的疾病。Zhang等[13]将121例老年(65~80岁)冠心病拟行择期腹腔镜长时间手术(手术时间≥4 h)的患者随机分为七氟醚组和丙泊酚-瑞芬太尼组。结果发现两组患者术后8、24 h的cTnI值均升高但两组间并无差异,且心血管并发症也未见显著差异。已知七氟醚对心脏具有保护作用[14-15],故丙泊酚-瑞芬太尼也同样适用于老年冠心病患者。本研究中,瑞芬太尼组并未出现高血压、低血压、心绞痛、心肌梗死等心血管不良事件。
虽然瑞芬太尼联合神经阻滞镇静镇痛优势显著,但作为一种阿片类药物,依然不能忽视其呼吸抑制、心血管抑制、恶心呕吐等不良反应。
瑞芬太尼呈剂量依赖性的呼吸抑制作用[16]。研究发现[17],当瑞芬太尼靶控输注浓度超过2 ng/mL时可对患者产生明显呼吸抑制。故本研究选择2 ng/mL作为靶控输注的浓度。目的就是希望在尽可能保证镇痛、镇静情况下,最大程度地保证患者术中的安全。瑞芬太尼组30例患者虽然RR较生理盐水组减慢,但两组患者术中SpO2均在98%以上,也证明了此靶控浓度的安全性。
有关瑞芬太尼相关研究发现,瑞芬太尼对循环系统有一定的抑制作用,可导致低血压及心动过缓[18]。虽然瑞芬太尼组术中MAP、HR均较生理盐水组明显下降,但并未出现需要干预的心动过缓、低血压等循环系统并发症。而且,瑞芬太尼的降血压作用在肾功能衰竭患者优势独特。有文献报道,需要透析的肾功能衰竭患者中约80%~100%有不同程度的高血压(本次入选病例高血压患者比例为96.7%),其发病率随肾功能减退程度加重而增加,并且伴有高血压者发生心力衰竭和脑血管病变的并发症显著高于无高血压的透析患者[19]。高血压是慢性肾功能衰竭持续进展的独立危险因素之一。因此,对此类患者进行高血压控制尤为重要。T1~T7时间段,瑞芬太尼组的MAP均低于生理盐水组,能对患者起到一定的保护作用。
此外,与其他阿片类药物的不良反应类似,瑞芬太尼也可能导致患者术后的恶心、呕吐等并发症。本研究中瑞芬太尼组术后出现1例恶心呕吐的患者,但与生理盐组组相比差异无统计学意义(P>0.05)。可能与术中用药时间较短也可能与术中靶控的血药浓度较低有关,具体原因有待于进一步研究。
本研究仍具有一定局限性。其一,样本量较小且非多中心研究。其二,腹膜透析置管术的患者行腹壁神经阻滞术麻醉药物的选择,若选择罗哌卡因,其最佳浓度、最佳剂量还需要进一步探索。其三,瑞芬太尼靶控输注的最佳效应室浓度也有待进一步研究。
综上所述,超声引导下腹壁神经阻滞麻醉效果好,瑞芬太尼具有明显的镇痛镇静作用,是腹壁神经阻滞麻醉和镇痛有效补充,超声引导下腹壁神经阻滞联合靶控输注瑞芬太尼2 ng/mL,用于合并心血管疾病的腹膜透析置管术患者是安全有效的,可作为此类患者行腹膜透析置管术的麻醉选择。

