血清B型尿钠肽、和肽素水平对老年慢性心力衰竭患者预后不良的预测价值
朱国超
(江汉大学附属医院 武汉市第六医院重症医学科,湖北 武汉 430030)
各种因素引起的心肌损伤、心肌细胞结构改变、心肌重塑均可导致心脏泵功能损害及充盈功能减弱,继而发展为慢性心力衰竭(CHF),CHF是大多数心血管疾病如心肌梗死、冠心病的终末阶段,尤以老年患者多见〔1〕。纽约心脏病协会(NYHA)认为心功能Ⅲ~Ⅳ级者5年存活率与恶性肿瘤相似,年死亡率高达30%~40%〔2,3〕。因此,改善CHF患者预后迫在眉睫,临床已开展多种实验用于提高CHF的治疗疗效,更重要的是应提高早期评估CHF严重程度分级及预测预后的准确性,并在此基础上进行积极针对性干预〔4〕。既往研究〔5〕显示,心功能下降通常伴随着复杂的血流动力学及各种体液因子的改变,B型尿钠肽(BNP)是目前最常用的评估心功能受损程度的指标;同时,有研究〔6〕证实神经激素系统中,神经调节肽精氨酸加压素(AVP)系统与心力衰竭(HF)的发生、发展密切相关,而和肽素(Copeptin)是AVP前体的一部分,分泌量与AVP类似,但稳定性显著较AVP好,易于检测,故亦被用于评估心功能受损程度〔7〕,但鲜见其对于CHF预后评估的报道。本文拟分析血清BNP、Copeptin水平与心功能分级的关系及对老年CHF患者预后不良的预测价值。
1 资料与方法
1.1一般资料 全部病例资料来源于2014年4月至2017年7月武汉市第六医院重症医学科收治的老年CHF患者300例,其中男181例(60.33%),女119例(39.67%),年龄65~80〔平均(69.79±3.82)〕岁,体重指数(BMI)22~29〔平均(25.32±2.10)〕kg/m2,NYHA心功能分级Ⅱ级82例、Ⅲ级134例、Ⅳ级84例,吸烟史92例,饮酒史85例。病例资料入选标准:(1)男女不限,年龄≥65岁;(2)经心脏超声检查明确为CHF,符合2011年美国心脏病学学会/美国心脏协会确定的CHF诊断标准〔8〕,且NYHA心功能分级Ⅱ~Ⅳ级;(3)入院次日完成血常规、实验室指标、心电图、电解质及肝肾功能检测;(4)血压控制较好(收缩压/舒张压>90/60 mmHg且<140/90 mmHg);(5)临床基础资料、随访资料详实。排除标准:(1)急性HF或急性心肌梗死发作;(2)确诊的先天性心脏病或重度心脏瓣膜病、肺源性心脏病、缩窄性心包炎、贫血性心脏病、酒精性心肌病、肥厚型或限制型心肌病;(3)合并慢性支气管炎;(4)严重脑肝肾功能不全,严重或未控制的高血压;(5)伴有细菌或病毒感染、自身免疫性疾病或恶性肿瘤;(6)伴精神疾病及明显的认知功能障碍。
1.2血清BNP、Copeptin检测 患者入院后次日清晨抽取空腹静脉血5 ml于真空试管内,3 000 r/min离心(离心半径15 cm)10 min处理后取上层血清标本保存于-70℃冰箱。采用罗氏全自动电化学发光免疫分析仪检测血清BNP水平(试剂盒购于德国Roche Diagnostics GmbH公司);采用酶联免疫吸附试验检测血清Copeptin水平(试剂盒购于武汉伊莱瑞特生物科技有限公司)。均严格遵照试剂盒操作说明书进行。
1.3超声心动图检测 采用Philips iE33型彩色多普勒超声诊断仪,配S5-1型探头、X3-1全容积探头,探头频率分别为1~5 MHz、1~3 MHz。检测左侧卧位测量静息状态下左室射血分数(LVEF)、左室舒张末期内径(LVED)。
1.4临床干预及预后随访 所有CHF患者参照《CHF诊断治疗指南》〔9〕进行标准化治疗,包括常规低盐饮食、注意休息,使用利尿剂、血管紧张素转化酶抑制剂、血管紧张素Ⅱ受体拮抗剂等,并根据不同CHF患者的具体病情酌情给予硝酸酯类、洋地黄类、β-受体阻滞剂等药物,必要时配合抗凝血类、抗感染类药物。所有患者出院后通过电话和门诊复查保持密切随访,至少随访6个月,以发生心血管事件(包括再次因HF加重入院、心源性死亡)为预后不良。截至2018年1月15日,所有CHF患者的中位随访时间为26个月。
1.5统计学方法 应用SPSS20.0统计软件进行χ2检验、单因素方差分析、SNK-q检验、Pearson相关分析、多变量Cox回归分析、受试者工作特征(ROC)曲线。
2 结 果
2.1不同NYHA心功能分级患者的临床资料比较 不同NYHA心功能分级患者性别、年龄、BMI、总胆固醇(TC)、三酰甘油(TG)、吸烟及饮酒情况对比无统计学差异(P>0.05)。见表1。
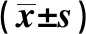
表1 不同NYHA心功能分级患者的临床资料比较
2.2不同NYHA心功能分级患者血清BNP、Copeptin水平比较 血清BNP、Copeptin水平比较,Ⅱ级<Ⅲ级<Ⅳ级,有统计学差异(P<0.05)。见表2。
2.3不同NYHA心功能分级患者超声心动图指标比较 LVEF比较,Ⅱ级>Ⅲ级>Ⅳ级,有统计学差异(P<0.05);LVED比较,Ⅱ级<Ⅲ级<Ⅳ级,有统计学差异(P<0.05)。见表3。
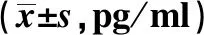
表2 不同NYHA心功能分级患者血清BNP、Copeptin水平比较
与Ⅱ级比较:1)P<0.05;与Ⅲ级比较:2)P<0.05;表3同
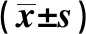
表3 不同NYHA心功能分级患者血清BNP、Copeptin水平比较
2.4相关性分析 Pearson相关分析显示,CHF患者血清BNP、Copeptin水平与NYHA心功能分级正相关(P<0.05),与LVEF负相关(P<0.05);此外,血清BNP水平与LVED正相关(P<0.05),血清Copeptin水平与年龄正相关(P<0.05)。见表4。
2.5CHF患者预后不良的危险因素分析 300例CHF患者中,随访期间98例因HF加重再次入院,19例发生心源性死亡,共有117例(39.00%)预后不良。以是否预后不良为因变量,以患者性别、年龄BMI、血脂、吸烟及饮酒情况、BNP、Copeptin、LVEF、LVED为自变量,进行Cox多因素回归分析,得出NYHA心功能分级、BNP、Copeptin、LVEF是预后不良的危险因素(P<0.05)。见表5。
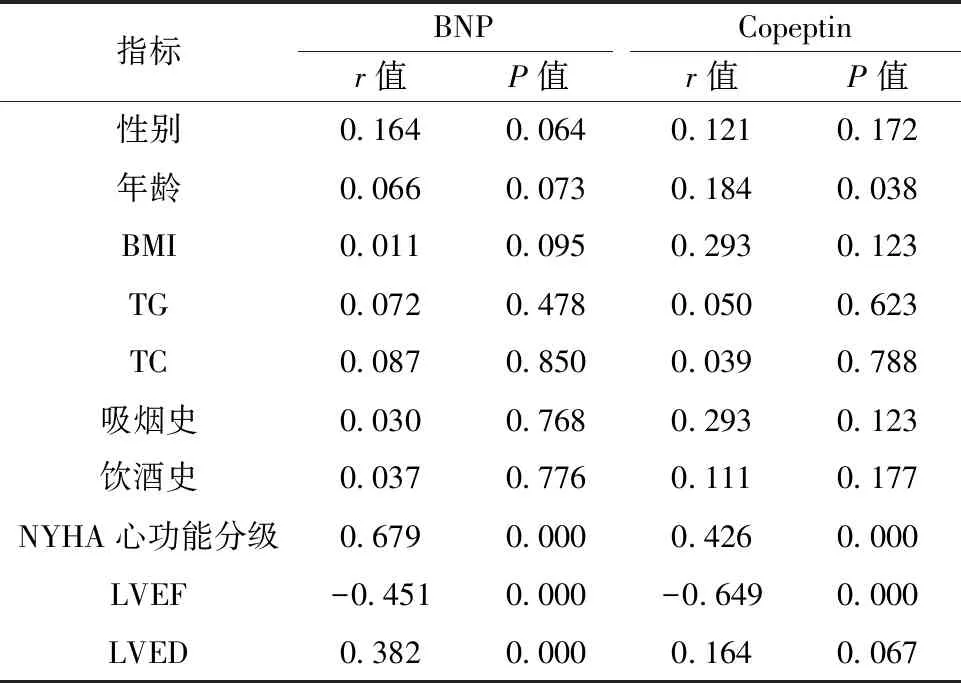
表4 血清BNP、Copeptin水平与各项指标的相关性分析
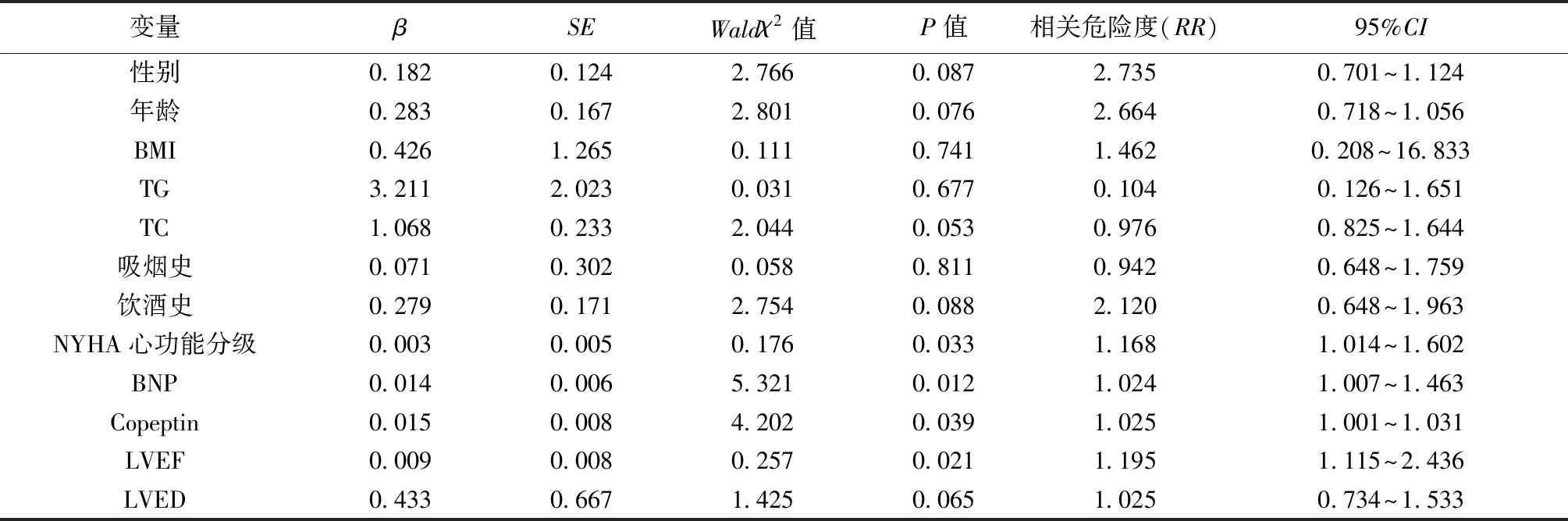
表5 Cox回归分析CHF患者预后不良的危险因素
2.6血清BNP、Copeptin水平预测预后的ROC曲线分析 见图1。
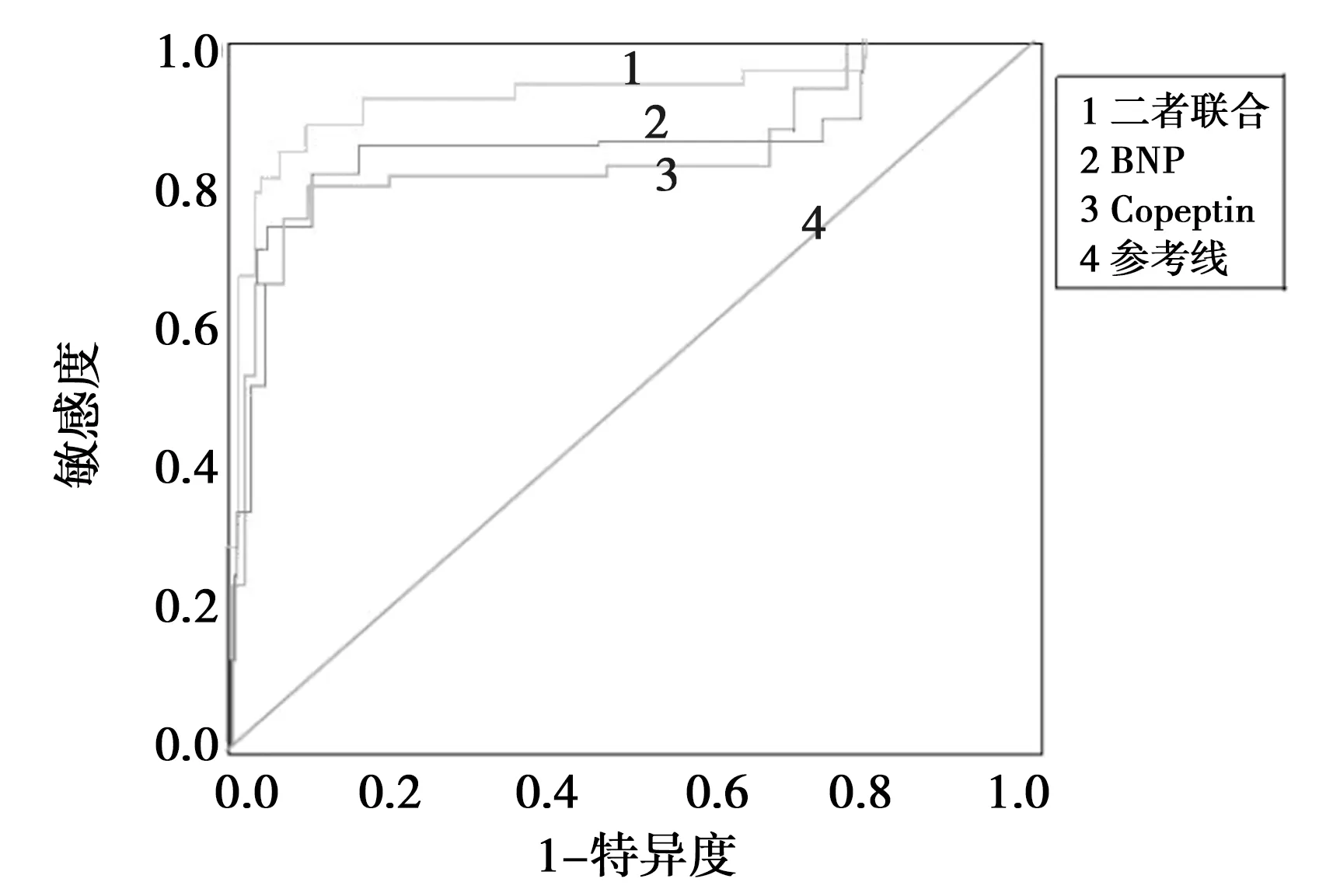
图1 血清BNP、Copeptin水平预测不良预后的ROC曲线
根据随访期内预后情况,分别作血清BNP、Copeptin水平及二者联合预测不良预后的ROC曲线,BNP、Copeptin曲线下面积分别为0.776(95%CI:0.601~0.814)、0.719(95%CI:0.595~0.791),其对不良预后的预测价值中等,且二者无统计学差异(P=0.414);而血清BNP联合Copeptin预测不良预后的曲线下面积为0.863(95%CI:0.752~0.946),其预测不良预后的价值明显高于其单独预测(P=0.031,0.025)。
3 讨 论
近年来,国内心肌梗死、冠心病的发病年龄较以往明显提前,患病率也呈逐渐上升趋势,导致CHF的患病率也居高不下。此类患者心功能呈缓慢不可逆性减退或下降,再入院率、死亡率均较高,因此,早期诊断、准确判定病情严重程度及预测预后对尽早制定干预措施、控制HF加重及改善预后至关重要〔10〕。而生物标记物对于揭示病理生理学机制、辅助诊断、评价治疗效果及制定治疗方案的重要作用几乎无可替代。目前《CHF诊断治疗指南》推荐以BNP或氨基末端 B型利钠肽前体(NT-ProBNP)动态监测评价HF程度及治疗效果。现已有文献〔11,12〕表明,对CHF而言,血清BNP浓度检测可提供可靠的诊断和预后评估。BNP是继心钠肽后利钠肽系统成员,均被称为“心脏负荷应急救援分子”,血浆浓度高低直接体现心功能异常程度及其导致血流动力学应激状态的严重程度,并可与其相应的受体结合可起到调节血压、血容量及水盐平衡的作用,故BNP升高时往往提示心室负荷、室壁张力增高及心功能受损加重。但需注意的是,BNP虽能够敏感地反映出患者HF程度,但其稳定性较NT-proBNP差,血液中不易检测;而BNP、NT-proBNP检测结果可受年龄、BMI、心房和心室大小、心肌纤维化、肾功能等因素影响,故仍具有局限性〔13〕。因此,寻找新的血清标志物联合BNP检测具有重要意义。
AVP是由下丘脑-垂体-肾上腺轴分泌的重要激素,AVP系统也是与HF具有密切联系的内分泌系统,可参与血浆渗透压、中枢神经系统、循环系统的调节及稳定血流动力学等〔14〕。Copeptin有39个氨基酸的糖肽,是AVP前体的一部分,能够反映血液中AVP浓度,且其具有更好的稳定性,血液中易检测。既往报道〔15〕显示,通常急性心肌梗死或急性HF发生时,左心室充盈不足可刺激心脏压力感受器或引起压力感受器的直接损害,继而导致垂体后叶腺分泌AVP、Copeptin,并进入血液循环。另有研究〔16〕指出,CHF时由于心房牵张受体敏感性下降,Copeptin释放增加,可增加或加重水钠潴留,而长期的Copeptin增加是导致CHF进一步恶化的重要原因。本研究中,心功能Ⅱ级、Ⅲ级、Ⅳ级患者血清BNP、Copeptin水平依次升高,LVEF、LVED也有显著性差异,且Pearson相关分析显示BNP、Copeptin水平与NYHA心功能分级正相关,与LVEF负相关,与国内傅永平等〔17,18〕的报道类似,均表明血清BNP、Copeptin水平与CHF患者心功能分级及病情严重程度密切相关,且二者可能参与了CHF的病理、生理机制,并影响疾病进展。此外,本研究BNP水平还与LVED正相关,可能与BNP、LVED均可较为敏感地反映心室负荷、室壁张力增高等变化有关;Copeptin水平与年龄正相关,可能原因为Copeptin还与多种慢性疾病如慢性阻塞性肺部疾病、呼吸道感染、脑卒中、肾功能减退等有关〔19,20〕,而老年尤其是高龄患者更易合并上述疾病,也有可能与入选样本量及患者的个体有关,具体原因尚需进一步深入探讨。
高洁等〔21,22〕研究均显示,血清Copeptin浓度检测可作为危重患者或老年CHF患者预后的预测指标,前者显示入院后即刻血清Copeptin水平升高,入院后7 d内死亡组血清Copeptin水平与存活组比显著高;后者显示不良组患者Copeptin、BNP、LVED显著高于良好组。Winther等〔23〕的报道显示,慢性阻塞性肺疾病急性期患者入院时血清Copeptin浓度中位数为明显低于急性HF患者〔8.8(5.2~19.7)pmol/L vs 22.2(10.2~47.9)pmol/L〕,调整各基本风险因子后发现Copeptin浓度的增加提高了慢性阻塞性肺疾病急性期、急性HF患者的死亡率。上述研究均表明血清BNP、Copeptin水平可预测CHF患者的预后情况。基于以上分析,本研究进一步分析血清BNP、Copeptin水平对不良预后的预测价值,随访发现98例因HF加重再次入院,19例发生心源性死亡,共有117例(39.00%)预后不良。Cox多因素回归分析得出NYHA心功能分级、BNP、Copeptin、LVEF是预后不良的危险因素,证实NYHA心功能分级、BNP、Copeptin、LVEF均与老年CHF患者不良预后密切相关。同时,BNP、Copeptin预测不良预后的ROC曲线下面积接近,而BNP、Copeptin联合预测不良预后的受ROC曲线下面积明显高于其单独预测,表明血清BNP、Copeptin水平对预测老年CHF患者不良预后的价值相当,而二者联合检测对不良预后有更高的预测价值,推测主要原因为二者均可体现CHF严重程度及影响疾病进展,且二者均存在不同的优势与局限,如BNP能够敏感地反映出患者心功能受损程度,但稳定性较差,影响因素多;Copeptin稳定性好,可参与中枢神经系统、循环系统的调节等,并反映多种慢性疾病,但其与LVED的关系不明显,预测不良预后的效果略逊于BNP。
综上,血清BNP、Copeptin水平与老年CHF患者病情、预后密切相关,二者联合检测对不良预后有较高的预测价值,而血清BNP、Copeptin水平对预后的具体影响机制将在以后继续补充论证。

