35例小儿肝功能衰竭PE联合CVVHDF技术治疗的疗效及预后分析
刘莉 吕蓉蓉 陈光耀 邹佳丽 盛佳琪
小儿肝功能衰竭最有效的治疗方法为肝脏移植,但是由于手术费用昂贵、肝源有限、手术难度大等原因导致该疗法无法普及,因此目前多采用人工肝支持系统来暂时性替代肝脏功能,来促进肝细胞再生修复,并为患者接受肝移植争取时间[1]。人工肝支持系统方法有PE、HP、CVVHDF、CVVH等,其中PE是一种最常用的体外循环血液净化疗法,可有效清除致病物质,减轻患者的病理损害,但是单独进行PE仍难以达到理想的治疗效果。研究发现[2],PE+CVVHDF治疗幼儿肝功能衰竭疗效显著,但是该结论有待验证。本课题选择2015年8月—2017年8月我院收治的肝功能衰竭小儿70例,探讨PE联合CVVHDF治疗小儿肝功能衰竭的疗效及对预后的影响,报道如下。
资料与方法
一、临床资料
选择2015年8月-2017年8月我院收治的肝功能衰竭小儿70例,根据治疗方法不同分为对照组和观察组。对照组35例,其中男20例,女15例;年龄1~3岁,平均(1.73±0.34)岁;病因:病毒性肝炎16例,药物性肝损伤5例,巨细胞病毒感染3例,EB病毒感染4例,毒蕈中毒3例,遗传性代谢缺陷2例,其他2例。观察组35例,其中男22例,女13例;年龄1~3岁,平均(1.62±0.29)岁;病因为病毒性肝炎17例,药物性肝损伤6例,巨细胞病毒感染2例,EB病毒感染2例,毒蕈中毒3例,遗传性代谢缺陷2例,其他3例。本研究均在医院伦理委员会监督、批准下完成,两组性别、年龄、小儿肝衰竭原因比较差异无统计学意义(P>0.05),具有可比性。
二、纳入及排除标准
纳入标准:符合中华医学会感染病学分会和肝病学分会制定的《肝衰竭诊治指南(2012年版)》诊断标准[3]。家属对本课题内容充分了解并自愿参加研究。
排除标准:(1)合并血液系统疾病者;(2)伴有其他重大恶性疾病者;(3)认知功能障碍者;(4)依从性差,无法按要求进行治疗或自主中断治疗者。
三、方法
两组小儿入院后均先完善相关检查,给予充分的卧床休息,实施营养支持、护肝、降酶、消炎、维持内环境稳定、清除血氨等内科综合治疗,并对肝性脑病、出血、颅内压升高、水电解质失衡等并发症进行对症治疗。对照组在此基础上进行PE治疗[4]:小儿行局部麻醉,于颈内或股动脉进行穿刺,实施单针双腔管置管术建立血管通路,根据化验结果给予肝素钠进行抗凝,并在置换前静脉滴注地塞米松和钙剂,置换后再次给予钙剂。PE装置选择日本旭化成Plasauto-IQ21多功能血液净化装置,参数设定:血液流速为100 mL/min,血浆分离速度为20 mL/min,同型新鲜冰冻血浆置换量为50 mL/kg,单次PE时间为2 h。观察组采用PE+CVVHDF治疗:PE设备与方法同对照组,血浆置换后行CVVHDF治疗[5-6]:在PE后检测凝血功能,根据化验结果给予肝素钠进行抗凝,每日对凝血功能检查2次,置换液为自行配置的碳酸氢盐置换液,葡萄糖透析液根据小儿的血糖水平进行选择。CVVHDF装置选择日本日机装DBG-02血液透析机滤过机,参数设定:置换速度为10~15 mL/min,透析速度为5~10 mL/min,血液流速为3~5 mL/min,单次CVVHDF时间为48 h。
四、观察指标
(一)肝功能指标。两组治疗前、治疗后次日早晨取空腹静脉血5 mL,15 min离心,离心力1 108 g,血清分离后放置在-30℃冰箱中,备用。采用全自动生化分析仪测定患者丙氨酸转氨酶(ALT)、天门冬氨酸转氨酶(AST)、总胆红素(TBil)和直接胆红素(DBil)水平;(二)肾功能和电解质指标。取上述分离的血清标本,采用全自动生化分析仪测定两组治疗前、后血清尿素氮(BUN)、血肌酐(Scr)、血尿酸(Ua)、钾(K+)、钠(Na+)水平。(三)凝血指标。取上述分离的血清标本,采用CA7 000全自动血液分析仪测定两组纤维蛋白原(FIB)、凝血活酶时间(APTT)、凝血酶原时间(PT)及血小板(PLT)水平,检测操作步骤严格遵循试剂盒、仪器步骤完成。(四)治疗预后。对所有小儿进行为期1年的随访,比较两组治疗效果,治愈:小儿临床症状消失,肝功能恢复正常;好转:小儿临床症状得到显著改善,肝功能有所改善,但未恢复正常;无效:小儿症状未改善或死亡。
五、统计分析

结 果
一、两组治疗前、后肝功能指标比较
两组治疗前ALT、AST、TBil、DBil等肝功能指标比较均无统计学意义(P>0.05);两组治疗后ALT、AST、TBil、DBil等肝功能指标均低于治疗前,其中观察组肝功能指标改善情况由于对照组(P<0.05),见表1。
二、两组治疗前、后肾功能和电解质指标比较
两组治疗前肾功能和电解质指标比较差异无统计学意义(P>0.05);两组治疗后BUN、Scr、Ua、K+和Na+指标均得到改善,其中观察组肾功能和电解质平衡改善情况均优于对照组(P<0.05),见表2。
三、两组治疗前、后凝血指标比较
两组治疗前凝血指标比较差异无统计学意义(P>0.05);两组治疗后PT、INR、APTT、FIB等凝血指标均得到改善,其中观察组凝血功能改善情况优于对照组(P<0.05),见表3。
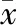
表1 两组治疗前、后肝功能指标比较(±s)
注:与对照组比较,aP<0.05;与治疗前比较,bP<0.05
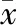
表2 两组治疗前、后肾功能和电解质指标比较(±s)
注:与对照组比较,aP<0.05;与治疗前比较,bP<0.05
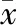
表3 两组治疗前、后凝血指标比较(±s)
注:与对照组比较,aP<0.05;与治疗前比较,bP<0.05
四、两组预后比较
观察组治愈9例(25.71)、好转16例(45.71)、无效10例(28.57)、总有效率71.43%;死亡7例、死亡率20.00%;对照组治愈4例(11.43)、好转14例(40.00)、无效17例(48.57)、总有效率51.43%;死亡13例、死亡率37.14%;观察组小儿治疗有效率低高于对照组,两组差异有统计学意义(χ2=6.347,P<0.05)。观察组小儿死亡率低于对照组,两组差异有统计学意义(χ2=5.826,P<0.05)。
讨 论
PE是治疗小儿肝功能衰竭常用的方案,是将小儿的血液引出体外,采用血浆分离技术进行分离,将分离出的血浆去除,然后将同型新鲜冰冻血浆、平衡液、白蛋白溶液等替代液以同等速度回输入患者体内,从而有效清除血浆中的致病物质,达到血液净化的目的[7]。PE对于血氨、酚类化合物、与蛋白质结合的胆红素、芳香族氨基酸等内源性大分子毒素的清除效果较好,同时能够补充白蛋白、凝血因子等,能够在一定程度上改善小儿的临床症状[8]。本研究中,对照组小儿采用PE进行治疗,肝功能指标、肾功能指标、凝血指标均得到明显的改善。但是国内外学者研究发现,PE对于白介素-6、肿瘤坏死因子-α等炎性因子的清除效果并不明显,对于晚期肝衰竭患者的治疗效果无法达到预期,因此需要联合其他人工肝支持系统进行治疗。
目前,临床上常采用PE联合连续性血液净化(CBP)技术治疗小儿肝功能衰竭。CBP技术包括连续动静脉血液滤过(CAVH)、连续静脉-静脉血液滤过(CVVH)、连续静脉-静脉血液透析(CVVHD)、连续性静脉-静脉血液透析滤过技术(CVVHDF)等多种模式,其中CVVH通过对流来清除致命物质,其他多数模式通过弥散进行清除[9]。而CVVHDF介于CVVH和CVVHD之间,能够结合对流和弥散两种方式来清除溶质,不仅可以通过透析清除小分子物质,还能通过滤过清除中分子物质,与PE联合使用时,能够全方面清除大、中、小分子毒素,因此能够有效调节肝肾功能,纠正水电解质紊乱。研究结果显示,观察组肝功能指标改善情况由于对照组(P<0.05);观察组肾功能和电解质平衡改善情况均优于对照组(P<0.05)。在血液净化的过程中,需要对小儿的凝血功能进行严密监测,通过肝素钠来调节血凝过程,因此能够有效改善凝血功能。研究结果显示,观察组凝血功能改善情况优于对照组(P<0.05)。PE+CVVHDF能够清除白介素-6、肿瘤坏死因子-α等炎性因子,减少肝细胞的炎性坏死,促进肝细胞再生,因此能够有效改善临床症状,促进小儿康复。研究结果显示,观察组小儿死亡率低于对照组,治疗有效率高于对照组(P<0.05)。由此看出:将PE+CVVHDF用于小儿功能衰竭患者中能提高治疗有效率,利于患者早期恢复。但是,由于每一位小儿衰竭患者诱因不同,疾病严重程度存在差异性,患者采用PE+CVVHDF治疗时应加强患者生命体征监测,善于根据患者恢复情况调整相关参数,使得患者的治疗更具科学性,促进患者早期恢复。

