不裂开下唇及下颌骨的舌癌联合根治术在T3-T4期舌癌中的应用*
文森立,陈杰,钟外生,黄文孝,包荣华,谭浩蕾,谢韬,王芳
410013 长沙,湖南省肿瘤医院/中南大学湘雅医学院附属肿瘤医院 头颈外科
舌癌是最常见的口腔恶性肿瘤,约占口腔癌的43.4%[1]。舌癌的早期症状以溃疡、疼痛为主,容易被误诊为溃疡,出现舌活动受限或进食障碍就诊时已为晚期。局部晚期舌癌的治疗,仍是以根治性手术治疗为主、术后辅以放化疗的综合治疗[2-3]。由于舌体特殊的解剖位置,临床上通常采取裂开下唇及下颌骨[4-5]行舌癌根治术。自2004年开始,我们在舌癌的手术治疗中不裂开下唇及下颌骨行舌癌联合根治术,并逐渐在T3-T4期舌癌患者中应用,结果显示不裂开下唇和下颌骨的手术与裂开下唇及下颌骨入路方式相比,外观与功能保留上获得了满意的效果,住院时间缩短,术后并发症发生率和24个月复发率无升高,现将相关经验报道如下。
1 资料与方法
1.1 临床资料
纳入2013年1月至2016年12月湖南省肿瘤医院头颈外科收治的舌癌患者的基本信息,筛选符合条件的患者进行分析。纳入标准:术前确诊为舌鳞状细胞癌,舌癌原发灶>4cm ,根据2018版美国国立综合癌症网络及国际抗癌联盟和美国癌症联合会联合发布的第七版TNM分期系统[6-8]分期为T3或T4期,侵犯或不侵犯口底,未侵犯下颌骨或下颌骨骨膜,无手术禁忌症。排除标准:舌癌原发灶≤4cm,侵犯下颌骨或下颌骨骨膜;术前有远处转移、合并心脑血管等基础疾病,不能耐受手术,或其它原因拒绝手术。所有患者术前均详细交待病情、手术方式,均已签署同意书。根据术中是否裂开下唇、下颌骨将患者分为裂开组和不裂开组,对比分析两种手术方式的手术效果。本研究获得本院伦理委员会审批。
1.2 治疗方法
所有患者在舌癌联合根治后,同期行游离皮瓣修复舌及口底缺损。手术分两组医生同时进行,一组医生负责原发灶切除和颈淋巴清扫,同时行受区血管的解剖、分离、保留; 另外一组医生负责皮瓣的制取、修复重建、血管吻合。
1.2.1 不裂开组手术方式 第一步先行颈部淋巴结清扫:在颌下2cm沿皮纹做水平切口,若需I~V区清扫,则在同侧锁骨上约1.5cm做平行辅助切口,即Mcfee切口[9]。
由下至上逐步清扫颈部淋巴结(Ⅱ~Ⅲ区或Ⅱ~Ⅴ区),再切断下颌舌骨肌、二腹肌、颏舌骨肌、颏舌肌,清扫颌下区。第二步行原发灶切除:缝线悬吊舌体,此时我们不裂开下唇与下颌骨,运用张口器经口腔暴露舌病灶(图1A),沿病灶外1.5~2 cm切开舌体、舌背、舌腹或口底粘膜,离断口底肌肉贯通口底,牵引病灶至颌下术区(纱布包裹瘤体,避免种植转移),直视下病灶外1.5~2cm切开舌根黏膜及舌根组织(图1B;图2 A, B),完整切除肿瘤(如若下颌骨侧安全切缘不足,可选择拔除牙齿与下颌骨槽形切除,不截断切除患侧下颌骨),最后将舌原发灶、口底组织及颈清扫标本一并完整切除(图1C、图2C)。所有患者术中均留取切缘,送快速病理结果证实切缘阴性。第三步行舌再造及口底缺损修补:根据缺损的大小制备游离皮瓣,适当塑形,皮瓣缝合时,首先从颌下术区将皮瓣与舌根、口咽侧缝合,然后将皮瓣拉入口腔,经口腔将皮瓣与残舌、口底缝合(图1D),将皮瓣所带肌瓣与口底周围组织加固缝合,降低术后发生口底瘘的几率。微血管吻合:血管蒂从下颌骨深面穿至颈部,寻找合适受区血管吻合(动脉:甲状腺上动脉、面动脉、舌动脉,静脉:颈内静脉、甲状腺上静脉、面总静脉、颈外静脉),吻合血管后皮瓣恢复血运,适当固定血管蒂。第四步关闭伤口及气管切开:彻底止血,放置引流,视口咽部通气情况选择是否行预防性气管切开。
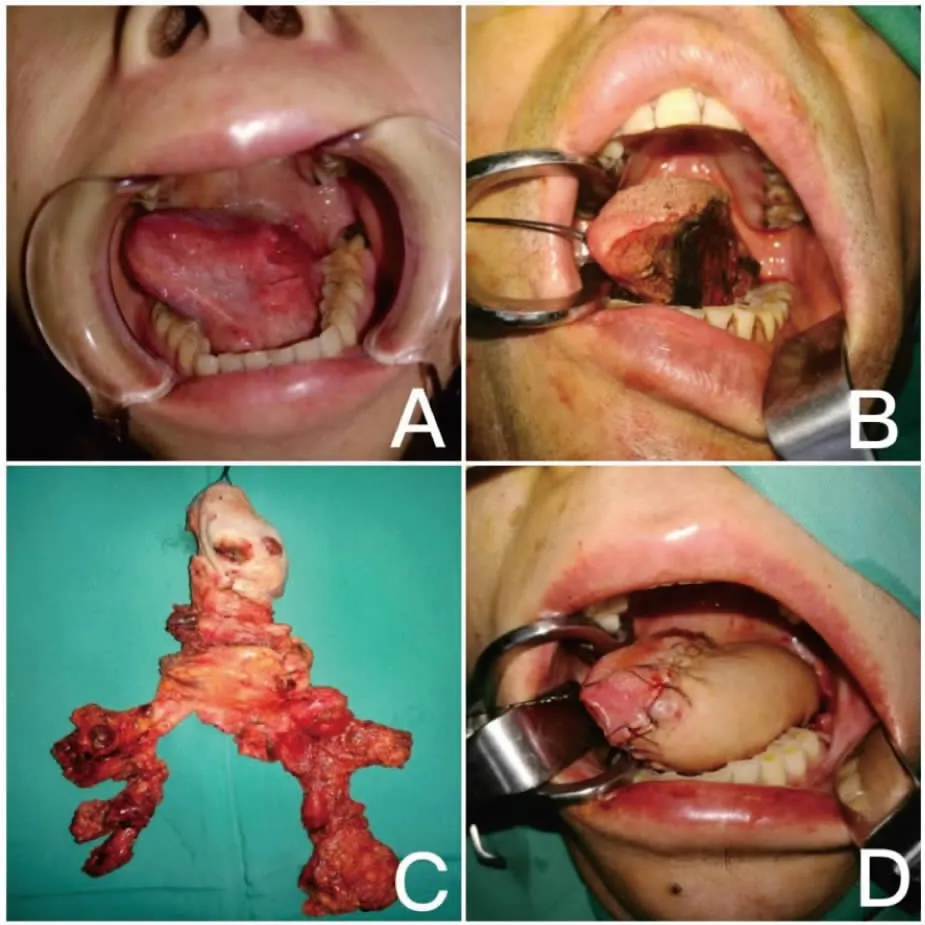
图1 舌癌T3期,采取不裂开下唇、下颌骨的手术方式行舌癌根治
Figure1.StageT3TongueCancerTreatedbyCombinedRadicalResectionwithoutIncisionofLowerLipandMandible
A. Preoperative lesions in tongue; B. Lesions in tongue after resection of tongue cancer; C. Excision of lesions in tongue, floor of mouth tissue and lymph nodes in neck; D. The flap was sutured to the residual tongue.
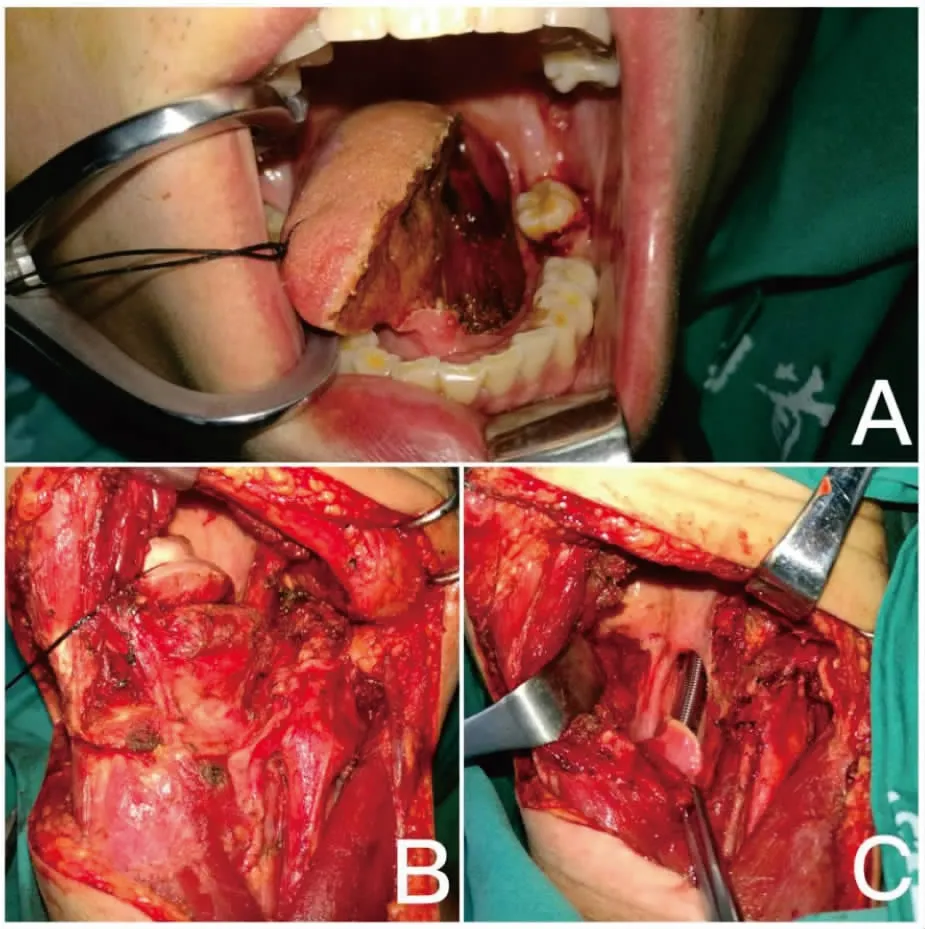
图2 T3期舌癌患者术中瘤体切除后口腔、颌下术区、颈部术区观
Figure2.Oral,Submental,SubmandibularandNeckRegionofPatientswithStageT3TongueCancerduringOperation
A. After tumor resection, the surgical site in oral cavity was observed. The floor of the mouth was penetrated. A portion of the lingual gingiva was reserved for suturing skin flaps. Residual tongue tip was suspended by silk thread; B. Submental, submandibular and neck regions after tumor resection are shown. After excision of tumors, floor of mouth tissue and lymph nodes in neck, residual tongue tip was suspended by silk thread; C. After excision of tumors and the floor of the mouth, epiglottis, oropharynx and residual floor of mouth were revealed.
1.2.2 裂开组手术方式 第一步颈部淋巴结清扫方式同不裂开组。第二步原发灶切除:缝线悬吊舌体,颏部裂开下唇,切口沿至颌下颈部切口,运用动力系统离断下颌骨,外翻下唇与外展患侧下颌骨(图3 A, B),直视下原发灶外1.5~2 cm切开舌体与口底粘膜,完整切除肿瘤(如若下颌骨侧安全切缘不足,可选择拔除牙齿与下颌骨槽形切除,不截断切除患侧下颌骨),将舌癌病灶、口底组织及颈清扫标本一并完整切除。所有患者术中均留取切缘,送快速病理结果证实切缘阴性。第三步下颌骨修复、舌再造及口底缺损修补:舌再造及口底缺损修补方式同不裂开组,运用钛板钛钉固定离断的下颌骨,尽可能恢复下颌骨解剖结构(图3 C)。第四步关闭伤口及气管切开同不裂开组。
1.2.3 术后处理 保暖、卧床,保持口腔内清洁,术后1周内胃管鼻饲肠内营养,1周后根据情况开始逐步经口进食。术后治疗给予广谱抗生素抗炎、抗凝及营养支持治疗。术后72小时,每小时密切观察皮瓣的颜色、质地与颈部情况,72小时后改为3小时观察皮瓣,及时发现皮瓣变化并处理。术后鼓励患者卧床进行下肢运动防止血栓形成,术后5~7天指导患者逐步进行下床活动,7~14天视情况逐步经口进食并拔除胃管。
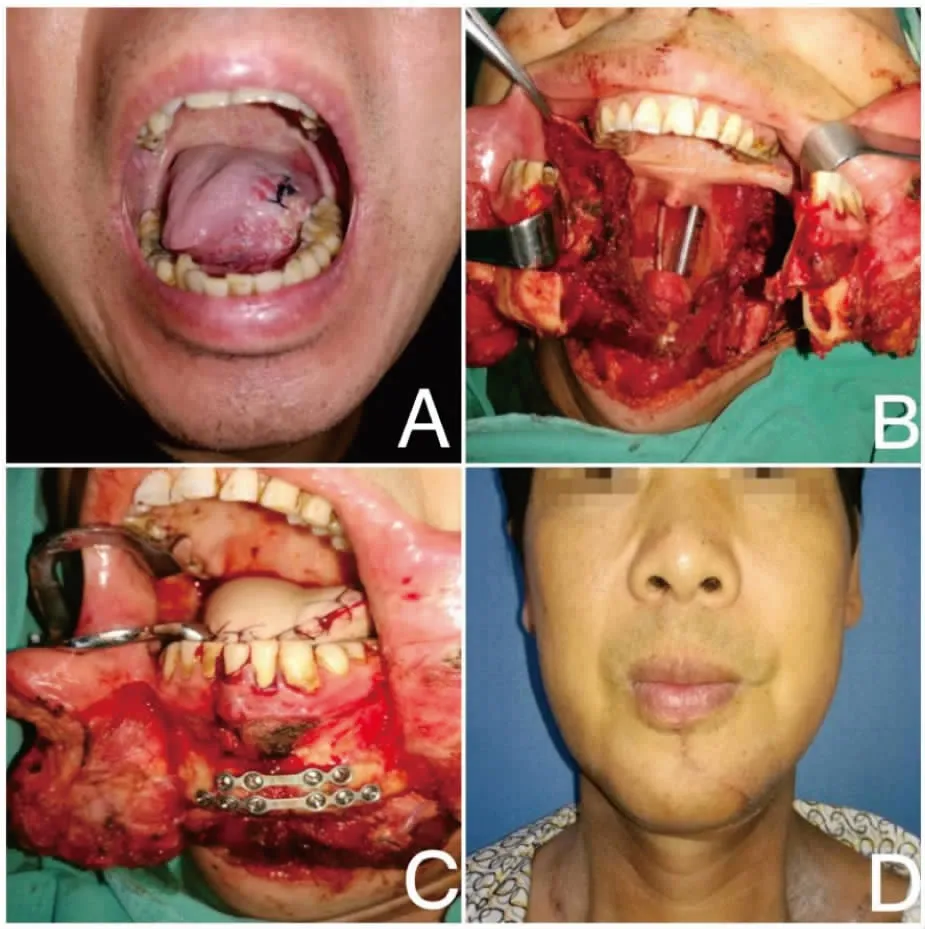
图3 T3期舌癌患者,采取裂开下唇、下颌骨的手术方式行舌癌根治术
Figure3.StageT3TongueCancerTreatedbyCombinedRadicalResectionwithIncisionofLowerLipandMandible
A. Preoperative lesions in tongue; B. Epiglottis and oropharynx were exposed after resection of tongue cancer with incision of lower lip and mandible; C. Titanium plate and nail were used to fix the severed mandible; D. Obvious scars were left on the chin six months after operation.
1.2.4 术后放疗 术后病理证实颈部性淋巴结有2个及以上癌转移或包膜外侵犯的患者,建议尽早至放疗科继续行放射治疗。
1.3 随访
以门诊随访为主,电话随访为辅,动态监测患者术后病情变化。术后2年内,患者每2~3月在我院门诊复查。随访内容包括:术后伤口恢复情况,口腔、颈部及全身复发情况(胸片、颈部彩超、MRI等),张口度,咀嚼、吞咽及张口度情况,留取患者术后3月、1年、2年术后的正面、侧面及再造舌的照片。
1.4 统计分析
全部数据采用 SPSS 23.0进行处理,统计学分析采用卡方检验,以P<0.05为有统计学意义。
2 结 果
2.1 患者基本资料
2013年1月至2016年12月间,湖南省肿瘤医院头颈外科共收治765例舌癌患者。根据纳入排除标准筛选后,共210例纳入研究。其中,男189例,女21例,男女比例约9:1,年龄25~82岁,平均年龄(49.5±7.1)岁,病程6~12月;T3期153例,T4期57例。所有患者行舌癌根治后均一期行游离皮瓣(游离股前外侧皮瓣[10]199例、游离前臂皮瓣[11-12]6例、游离腹壁下深动脉穿支皮瓣[13]5例)重建舌及口底组织缺损。其中143例采取不裂开下唇及下颌骨的方式行舌癌联合根治(以下简称不裂开组),67例患者采取裂开下唇及下颌骨的方式行舌癌联合根治(以下简称裂开组 )。不同手术方式的选择以术前评估(患者张口度、口腔手术视野的暴露情况)、医疗组讨论结果及患者与家属意愿的综合评估下决定。不裂开组T3和T4期患者分别为108例和35例,裂开组则分别为45例和22例;两组患者间T3、T4期患者比例相当,差异无统计学意义(χ2=0.613,P=0.244)。
2.2 不裂开组
该组患者的手术时间5~8小时,平均(5.4±0.7)小时;术中失血100~500 mL,平均失血(190.7±80.9)mL。发生皮瓣危象12例(其中3例抢救成功;9例皮瓣坏死,其中2例行胸大肌皮瓣、6例行游离股前外侧皮瓣、1例行游离前臂皮瓣挽救,皮瓣总的成活率为93.71%),术后2例皮瓣局部坏死,4例皮瓣边缘与残余舌裂开、7例皮瓣边缘与下颌骨内侧或前口底裂开,3例皮瓣与舌根或咽侧壁裂开,均局部清创换药1~2周后Ⅱ期缝合,术后口底瘘4例,通过15~30天清创换药,创口愈合。术后平均(9.3±1.8)天逐步尝试流质、半流质经口进食,平均(11.6±1.2)天拔除胃管。住院天数7~20天平均住院(10.2±2.6)天。143例患者颏部均无疤痕,142例患者术后张口度与术前基本一致,1例患者张口度小于2 cm,患者总体对术后外形保留与舌再造满意(图4 A,B),颈部伤口隐秘(图4 C),可以正常咀嚼食物。因淋巴结阳性行放疗患者,术后行放疗37例,出现放射性骨髓炎1例(下颌骨槽型切除),伤口感染1例。出院后随访24~64月,中位随访时间31个月,失访11例。6例患者术后出现口腔局部复发,局部复发率为5%。8例患者术后出现颈部淋巴结转移,复发率6.67%。
2.3 裂开组
67例患者的手术时间为5.5~9小时,平均(6.8±1.1)小时,术中失血100~600 mL,平均失血(239.6±112.7)mL。发生皮瓣危象6例(其中3例抢救成功;3例皮瓣坏死,其中改用胸大肌瓣修复2例,股前外测皮瓣修复1例挽救,皮瓣总的成活率为95.52%)。术后2例皮瓣边缘与残余舌裂开,8例皮瓣边缘与下颌骨内侧或前口底裂开,4例皮瓣与舌根或咽侧壁裂开,局部清创换药1~2周后Ⅱ期缝合,术后出现2例口底瘘患者,通过清创换药,约15~30天,创口愈合。术后平均(12.3±1.9)天逐步尝试流质、半流质经口进食,拔除胃管平均(13.6±1.9)天拔除胃管。住院天数10~29天,平均(17.8±3.1)天。67例患者颏部遗留明显的疤痕(图3 D),有不同程度张口受限,其中7例患者张口度受限严重,不足1.5cm,咬合基本恢复可,不可咀嚼坚硬食物。因淋巴结阳性行放疗患者,术后行放疗21例。出现放射性骨髓炎4例,前口底伤口感染3例。出院后随访25~65月,中位随访时间39个月,失访4例。5例患者出现口腔局部复发,复发率为 7.94%,4例颈部淋巴结转移复发,复发率6.35%。
2.3 两组结果对比
不裂开组患者平均手术时间无延长、平均失血无增加(表1),平均经口进食、胃管拔除与住院时间均少于裂开组(表1),不裂开组患者面部无瘢痕,张口度影响更小,咬合功能保留更好。不裂开组患者均未使用钛板、钛钉等固定用高值耗材。两组术后皮瓣危象,皮瓣坏死,皮瓣与残舌、前口底、舌根裂开,口底瘘的发生率均相当,差异无统计学意义(P>0.05;表1)。需要术后行放疗的患者中,不裂开组患者放疗致下颌骨骨髓炎与口底伤口感染发生率较裂开组发生率更低,差异有统计学意义(P=0.014;表2)。两组术后大于24个月口腔局部复发率与总体肿瘤复发率无明显差别,差异无统计学意义(P>0.05;表3)。
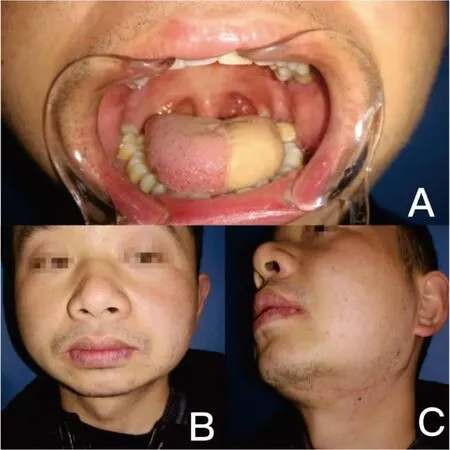
图4 T3期舌癌患者术后9月时的舌体、正面观及颈部伤口
Figure4.Tongue,FaceandNeckScarofPatientwithStageT3TongueCancer9MonthsafterOperation
Panel A shows the well-healed repaired tongue and residual tongue 9 months after operation; Panel B and C show the chin without scar and the only concealed linear scar in the submandibular region.
表1 不裂开组与裂开组结果对比
Table 1. Results in the Non-Incision Group and the Incision Group
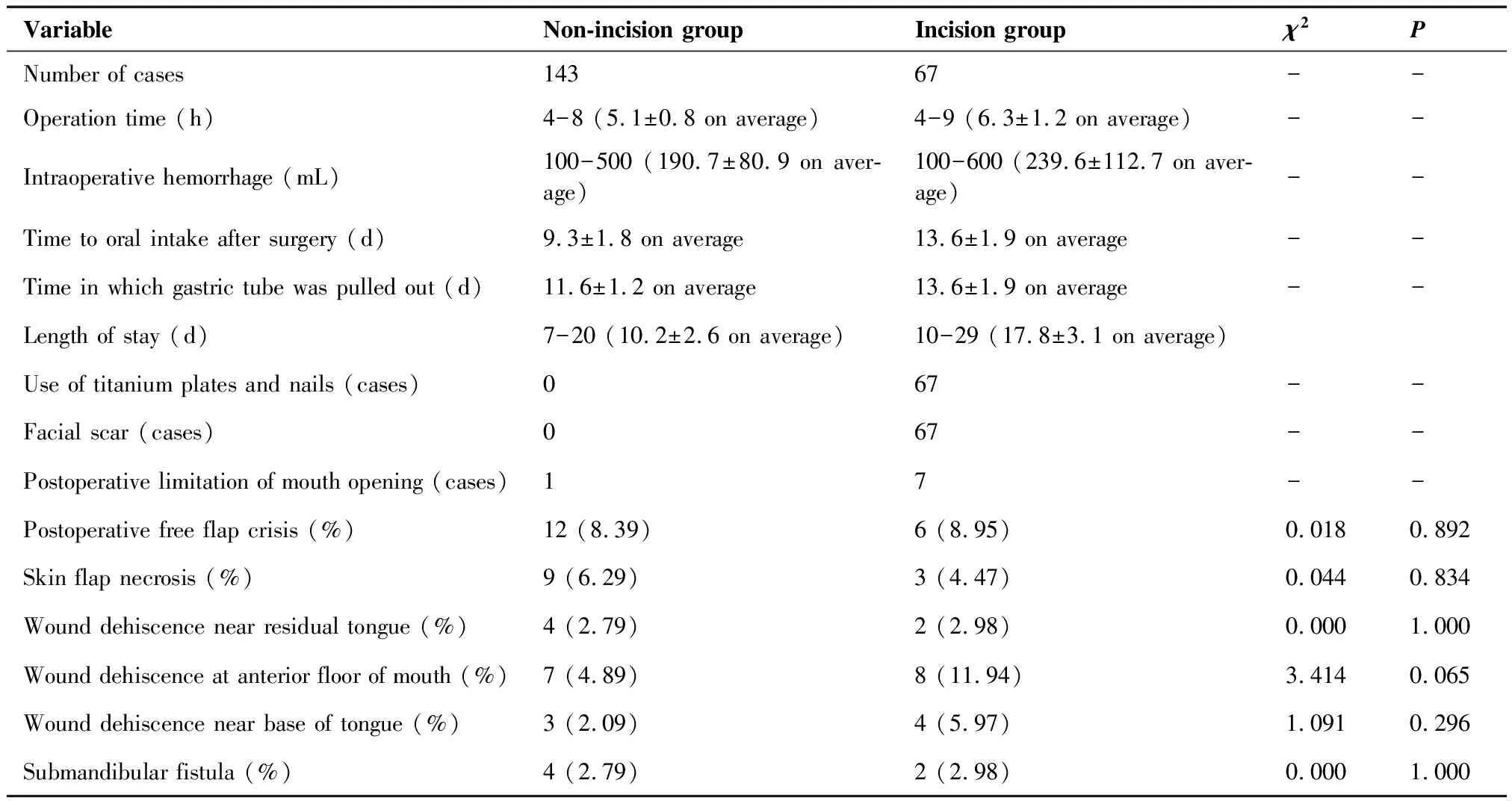
VariableNon-incision groupIncision groupχ2PNumber of cases14367--Operation time (h)4-8 (5.1±0.8 on average)4-9 (6.3±1.2 on average)--Intraoperative hemorrhage (mL)100-500 (190.7±80.9 on aver-age)100-600 (239.6±112.7 on aver-age)--Time to oral intake after surgery (d)9.3±1.8 on average13.6±1.9 on average--Time in which gastric tube was pulled out (d)11.6±1.2 on average13.6±1.9 on average--Length of stay (d)7-20 (10.2±2.6 on average)10-29 (17.8±3.1 on average)Use of titanium plates and nails (cases)067--Facial scar (cases)067--Postoperative limitation of mouth opening (cases)17--Postoperative free flap crisis (%)12 (8.39)6 (8.95)0.0180.892Skin flap necrosis (%)9 (6.29)3 (4.47)0.0440.834Wound dehiscence near residual tongue (%)4 (2.79)2 (2.98)0.0001.000Wound dehiscence at anterior floor of mouth (%)7 (4.89)8 (11.94)3.4140.065Wound dehiscence near base of tongue (%)3 (2.09)4 (5.97)1.0910.296Submandibular fistula (%)4 (2.79)2 (2.98)0.0001.000
表2 不裂开组和裂开组术后放疗后骨髓炎与口底伤口感染发生对比[n(%)]
Table 2. Osteomyelitis of Mandible and Wound Infection at Floor of Mouth after Radiotherapy in the Non-Incision Group and the Incision Group [n(%)]
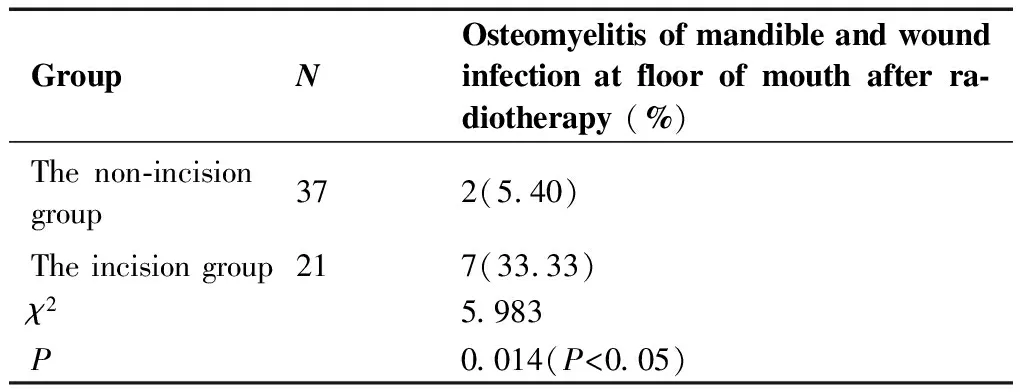
GroupNOsteomyelitis of mandible and wound infection at floor of mouth after ra-diotherapy (%)The non-incision group372(5.40)The incision group217(33.33)χ25.983P0.014(P<0.05)
表3 不裂开组和裂开组术后24月复发对比(除去失访患者)对比[n(%)]
Table 3. Recurrence in the Non-Incision Group and the Incision Group 24 Months after Operation [n(%)]
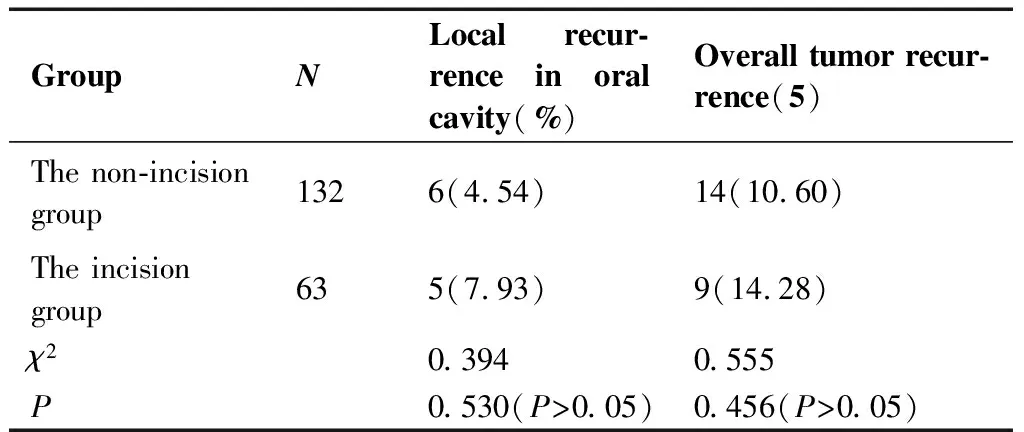
GroupNLocal recur-rence in oral cavity(%)Overall tumor recur-rence(5)The non-incision group1326(4.54)14(10.60)The incision group635(7.93)9(14.28)χ20.3940.555P0.530(P>0.05)0.456(P>0.05)
3 讨 论
裂开下唇及下颌骨的舌癌根治术式优点在于:癌原发灶暴露相对较好,切除肿瘤时减小了对瘤体的挤压;术野宽便于肿瘤切除与皮瓣修复缝合。缺点是:术中需要离断与固定下颌骨,致创伤增加,手术时间相对延长,术后恢复时间延长;固定用钛板、钛钉价格昂贵;术后患者颏部有明显疤痕,疤痕挛缩与增生将影响患者张口度与美观,从而给患者带来严重的心理负担,影响患者的生活质量。肿瘤患者症状自评量表(SCL-90)显示,前五位健康因子分别是躯体化症状、焦虑、抑郁、恐怖、人际关系紧张[13-14]。故舌癌疗效与否除了与疾病早晚和治疗技术有关外,还与患者的功能和生存质量有关[15-16],并影响患者术后的社会适应能力。所以修复舌体、尽可能保留颌面部外形、恢复张口、咀嚼、及语言功能等,能极大提高患者的生存质量[17-18]。在不影响舌癌根治手术根治效果的情况下,不裂开下唇及下颌骨的方式值得探索。在舌癌根治中选择不裂开下唇及下颌骨的可行性与优点,此前李晋芸等[19]已作出阐释。我院自2004年开始,采取不裂开下唇及下颌骨的手术方式行舌癌根治术,在T1-T2期舌癌中得到了良好的治疗效果,近年来我们逐渐开始在部分T3-T4期舌癌患者中探索该方法。
采用该方法时,通过口腔自然腔道暴露术区,由于位置深、舌根口咽部无法直视等原因,致原发灶舌根切缘不确切与皮瓣难以缝合等困难。对此,我们联合利用口腔与颌下术区,经口腔可直视下切开舌背、舌体、舌腹与口底,贯通口底后纱布包裹并牵引原发灶至颌下术区,可直视切开舌根口咽部粘膜及组织,保证了深部切缘确切,也能准确保留正常的舌根组织有助于患者舌根吞咽功能早日恢复和进食。再将舌癌病灶、口底组织及颈清扫大体连续完整大块切除,符合肿瘤切除的En bloc原则[20]。皮瓣修复舌体缝合时,直视下经颌下术区缝合皮瓣与深部的舌根、口咽侧粘膜,再将皮瓣送入口腔,缝合皮瓣舌背、舌尖及口底粘膜。由于术中无需裂开下唇及下颌骨,术中出血相对更少,节省了离断与固定下颌骨的手术时间。总体来说手术时间不会延长,甚至可能相对更短。
术后观察不裂开组患者在皮瓣危象、皮瓣裂开、口底瘘的发生率与裂开组没有增加,同时创伤更小,伤口无异物存在,伤口愈合快,恢复经口进食、胃管拔除时间更短,住院时间相对缩短。淋巴结转移是影响舌癌患者预后的独立因素之一[21-22],病理证实颈部性淋巴结有2个及以上癌转移或包膜外侵犯的患者能更早接受放射治疗。由于没有使用钛板、钛钉等固定用高值耗材,住院费用相对更少。
术后随访两组患者,不裂开组患者术后大于24个月肿瘤复发率较裂开组无增加,且对面部外形的保留、舌的修复与咬合度、张口度及咀嚼功能满意。对于需要术后放疗的患者来说,下颌骨的损伤及异物(钛板、钛钉)的存在提高了放疗后发生骨坏死、骨髓炎、伤口感染不愈合等并发症的风险[23-24]。两组数据显示不裂开组患者放射性骨髓炎、伤口感染发生可能性更低。
虽然该方法有上述优点,但仍存在着不少缺陷。比如,在采用该方法治疗时,手术方式的选择有所限制。由于不会裂开下唇及下颌骨,要求一定张口度充分暴露病灶,则裂开下唇下颌骨的舌癌根治术式更适合张口困难的患者,若暴露较差,则可能降低切除的准确性和增加缝合皮瓣的难度,从而降低手术治疗效果、延长手术时间并加大术者劳动强度。因此,对于张口度差的患者应慎重选择此种方法,这也强调了术前必须对患者进行严格评估。舌癌患者对术后生存质量的要求越来越高,但恶性肿瘤的治疗,彻底切除仍是首要,不是所有的晚期舌癌患者都适合不裂开下唇及下颌骨的舌癌根治,在没有下颌骨侵犯,没有舌根、口咽非常广泛侵犯的情况下,对于张口度尚可的T3-T4期舌癌患者,选择不裂开下唇、下颌骨的舌癌根治手术方式,完全可以达到与裂开下唇及下颌骨行舌癌根治术同样的根治性效果,不仅面部外形保留满意,张口度、咬合功能恢复更好,创伤更小,且术后并发症、复发率无增加,手术时间无延长,术中失血少,经口进食、胃管拔除时间、住院时间缩短和费用降低,还可降低术后放疗患者放射性骨髓炎、伤口感染发生可能性。总而言之,对于术前经过严格挑选的T3-T4期舌癌患者,不裂开下唇及下颌骨行舌癌根治术可达到与不裂开这些结构同等的效果,值得在临床上推广。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。

