克罗恩病相关狭窄及瘘管的内镜下治疗
方昊 章婷婷 戚正伟 高敏
克罗恩病(crohn's disease,CD)是一种慢性复发性炎症性疾病,可累及从口腔到肛门的全消化道,并好发于末端回肠及邻近的结肠[1]。根据蒙特利尔分型,可将疾病行为分为非狭窄非穿透型,狭窄型以及穿透型[2]。一项大型研究发现在诊断之初81%的患者为非狭窄非穿透型,然而10年后超过50%的患者出现肠腔狭窄或瘘管形成等并发症[3]。以往对此大多采用药物或外科手术治疗。药物对炎性狭窄有一定效果,但对纤维性狭窄无明显作用;外科手术对患者的创伤较大,同时容易导致一系列术后并发症以及狭窄、瘘管复发[4-6]。近年来,内镜下治疗方法层出不穷且不断完善,与药物相比这些方法对纤维性狭窄的治疗效果更好,与手术相比这些方法则对患者创伤较小,并可使大部分患者免于手术[7]。现将这些内镜下治疗方法的进展作一综述。
1 CD相关狭窄的内镜下治疗
1.1 内镜下球囊扩张(endoscopic balloon dilation,EBD)包括中国、欧美、日本在内的多个国家地区近年来陆续制定了EBD治疗的适应证,目前较为统一的共识是长度较短(<4cm或<5cm)且较直,同时不伴有邻近瘘管的狭窄适合进行EBD治疗[8-11]。但不同操作者在球囊尺寸、扩张时间、狭窄长度等因素上仍存在较大差异。对来自15个国家的126名国际炎症性肠病专家进行调研后发现,扩张的最大狭窄长度为(4.5±1.7)cm,使用最多的球囊直径为15~18mm,大多采用逐级扩张的方式,扩张时间一般在(1.7±1.2)min内[12]。笔者总结了近年来关于EBD治疗CD相关狭窄的一些研究报道(见表1)[13-23],在这些报道中,球囊直径8~25mm,其中15~20mm较常见;扩张时间0.5~3min,其中2min最为常见。
EBD的短期效果可用操作成功(扩张后内镜顺利通过狭窄)及临床缓解(狭窄引起临床症状消失)衡量。根据表1总结的报道,EBD的短期效果显著,操作成功率与临床缓解率分别为83%~97%及67%~89%。与之类似,Bettenworth等[24]对纳入的33项研究共1 463例患者进行的Meta分析提示操作成功率与临床缓解率分别为89.1%和80.8%。
EBD的长期效果则可用随访期间手术率及长期缓解率(首次EBD治疗后随访期间不需要再扩张或手术治疗)衡量。根据表1中总结的报道,EBD治疗后随访期间手术率为11%~38%,长期缓解率为19%~52%,Navaneethan等[25]对纳入的24项研究共1 163例患者进行回顾分析,在15~70个月的随访期中手术率为27%,长期缓解率为44%。但大部分报道都提示首次EBD治疗后许多患者会出现症状复发,以致需要再扩张治疗,有研究发现在6、12、24个月的随访中进行再扩张的患者比例为36.5%、51.8%及73.5%[24]。以上结果提示EBD治疗在避免狭窄相关手术上有较好的效果,但需要再扩张治疗的概率较大。
诸多因素可能对EBD的长期效果产生影响。Navaneethan等[25]、Hassan等[26]进行的两组 Meta分析均提示肠道狭窄长度<4cm能降低扩张后手术率(均P<0.05),也有研究提示伴有瘘管、脓肿的狭窄(P<0.05)或狭窄数量>1个(P<0.01)时后续手术率明显增高[27-28]。Reutemann等[29]对135例治疗患者随访42个月后发现,球囊最大直径未达14mm或>18mm时,扩张后手术率均会增高。Endo等[30]在分析30例患者后认为EBD治疗后原发性狭窄手术率高于吻合口狭窄,但 Atreja等[18]、Gustavsson等[19]则得出了不同观点,他们的研究结果提示两种狭窄治疗后手术率相当。对于病灶处注射类固醇的效果目前仍有一定争议,Di Nardo等[31]研究发现EBD后病灶内注射激素可降低再扩张率与手术率,但Atreja等[18]的研究提示此方法无明显作用,East等[32]则认为这反而有增加再扩张率的可能。有研究提示吸烟、C反应蛋白浓度较高会增加扩张后手术率[16,29,33],但同时也有研究认为这些因素与EBD后长期效果无关[21,34]。
EBD作为一种侵入性较小的操作,其严重并发症主要为肠穿孔及大出血,而表1报道中严重并发症的发生率为0%~5%,Bettenworth等[24]纳入1 463例患者的Meta分析显示并发症发生率为2.8%,因此EBD可以被视为是一种较为安全的操作。Gustavsson等[20]发现球囊直径达到25mm时与直径<20mm相比,穿孔出血等并发症的发生率明显增加,因此选择合适尺寸的球囊,在安全基础上达到扩张成功的目的显得尤为重要。
EBD治疗CD相关狭窄的有效性与安全性已被许多研究所证实,但上述结果大多为单中心回顾性研究所得,异质性较大且样本量有限。笔者认为,目前各单位在EBD操作流程方面不尽相同,未来需要在制定标准化EBD流程的基础上进一步设计多中心、前瞻性随机对照试验来研究治疗效果。Arebi等[35]在回顾大量文献后提出了一套标准化EBD的治疗流程,包括术前对狭窄的性质、长度、数量进行评估筛选,术中选择合适的球囊及扩张时间,术后观察随访等,具有一定参考意义。
1.2 内镜下针刀狭窄切开(needle knife stricturotomy,NKSt) 针刀技术在胆道疾病及食管狭窄方面已有广泛应用,近来有报道提出NKSt在治疗CD相关狭窄方面比EBD更为有效,特别是对于EBD难治型纤维性狭窄[36]。Lan等[37]纳入85例患者共进行了272次内镜下NKSt治疗,操作成功率100.0%,并发症发生率3.7%,在0.9年的随访期间手术率为15.3%,需要再次EBD或内镜下NKSt治疗的患者达到60.6%。与EBD相比,NKSt的优势可能在于成功率更高(100.0%vs 89.5%)且后续手术率更低(9.5%vs 33.5%),但大出血风险更高(8.8%vs 0.0%)[38]。笔者曾应用小针刀及末端绝缘手术刀治疗数例CD相关狭窄患者,内镜下切开对医师的操作精细度要求较高,但与EBD相比可对病灶位置、深度把握更准确,同时针对不同病变可采取环切、纵切等方式以取得最佳效果。例如对于直肠肛周狭窄,可采取后壁环形切开,在达到治疗效果的同时最大程度减少对肛门括约肌或阴道的损伤。Shen等[7]也提出进行内镜下NKSt治疗时可先用超声探头探查血流情况以减少大出血等并发症的发生率。
1.3 内镜下支架放置 目前放置支架的主要类型有自膨式金属支架(self-expanding metal stent,SEMS)、生物可降解性支架(biodegradable stents,BDS)及腔内并置金属支架(lumen-apposing metal stent,LAMS),见表 2。表2总结了3类支架治疗肠道狭窄的部分研究报道[39-41],Loras等[42]复习19个研究后认为内镜下SEMS放置是治疗CD相关狭窄的有效手段之一,特别是对于EBD难治性狭窄及长度不适合EBD治疗的狭窄。但支架移位或取出困难等并发症的发生率较高,且缺乏相关对比研究及大样本数据长期随访,支架放置的治疗效果仍待进一步评估。
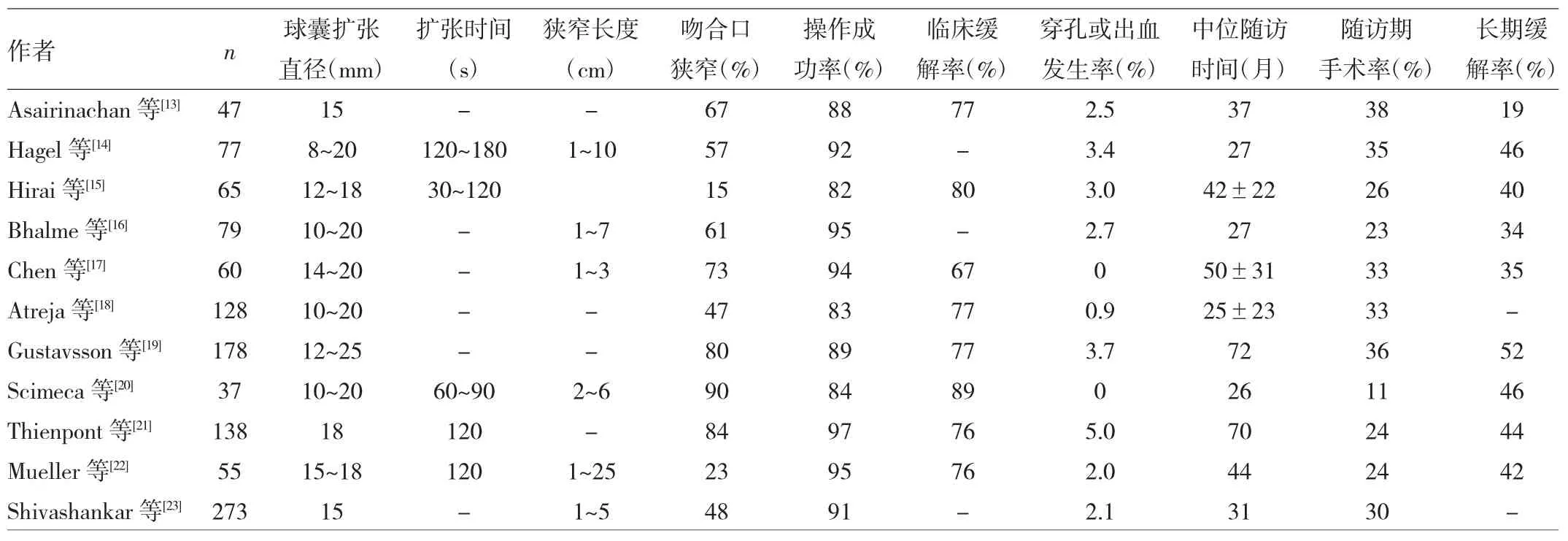
表1 EBD治疗CD相关肠道狭窄

表2 支架放置治疗肠道狭窄
2 CD相关瘘管的内镜下治疗
CD相关瘘管常与与肠道狭窄一同出现,其发生可能与狭窄导致肠腔上游的压力增加、肠道透壁性炎症的持续存在、肛周感染等有关[43-44]。传统上瘘管主要通过药物与手术进行治疗,内镜下治疗的主要原则是关闭内口、开放管腔以及保持外口引流,同时通过药物或内镜下治疗缓解炎症与狭窄[45]。
2.1 内镜下瘘管口夹闭 治疗瘘管的要点之一是关闭其内口,传统钛夹由于咬合力不够常难以成功夹闭,而内镜吻合夹(over-the-scope clip,OTSC)系统在这方面已经显示出了不错效果。Baron等[46]应用OTSC系统治疗45例患者(28例为瘘管),瘘管的治疗成功率为68%。另一项研究纳入10例肛瘘患者,其中6例由CD引起,OTSC系统治疗后8个月随访期间7例患者(5例由CD引起)瘘管成功闭合[47]。总体而言,OTSC系统为内镜下治疗瘘管提供了一种方法,笔者认为其对于内口<1.2cm、炎症程度较轻的瘘管治疗效果较好,但仍存在吻合夹移位等风险,因此其适应症、有效性待进一步明确。
2.2 内镜下瘘管切开 内镜下瘘管切开的目的在于敞开瘘管管腔,并促进其引流及愈合,适用于位于远端肠道或肛周的单一管腔且较短的瘘管,与外科切开术相比优势在于出血量少、并发症发生率低[45]。Kochhar等[48]对29例炎症性肠病相关瘘管患者进行内镜下瘘管切开,其中26例在治疗后瘘管完全愈合,3例需要外科手术干预,1例因术后大出血住院诊治,显示出其良好的有效性与安全性。目前国内内镜下瘘管切开开展不多,但国外已有IBD中心将其作为CD相关瘘管的一线治疗。对于瘘管夹闭治疗失败或外科手术风险较大的患者,内镜下切开是一种较为安全有效的术式。
2.3 内镜下瘘管、脓肿引流 传统上CD相关瘘管、脓肿的引流主要通过外科或介入手段,但外科治疗的术后并发症较多,而在某些情况下,如覆盖脓肿的肠袢较多,介入治疗也较为困难,此时或可尝试在内镜下放置猪尾管支架进行引流。Shen等[49]报道了1例患者,结肠镜下通过导丝引导将猪尾管支架穿过瘘管放置于脓肿处进行引流,引流结束后夹闭瘘管内口,取得了较好的效果。在治疗单纯型肛瘘、回肠储袋瘘等时,同样可在结肠镜下通过导丝引导放置挂线引流。Sinh等[50]报道了1例回肠储袋瘘患者成功在内镜下放置挂线引流并取得良好效果。
3 小结和展望
对于CD相关狭窄与瘘管病变,各类内镜下治疗技术的发展对传统的药物治疗、手术治疗起到了十分重要的补充作用,并可帮助大部分患者获得长期缓解并免于手术。在内镜下治疗中,医师们过去主要把目光集中在EBD、瘘管夹闭等术式上,但近年来内镜下狭窄切开、瘘管切开等新技术亦是蓬勃涌现,且在初步应用中体现出了其有效性与安全性。未来的工作研究需要着重规范各项技术的治疗流程,让内镜医师在标准化指南的指导下进行治疗操作,并在此基础上开展临床研究来进一步明确各项技术的优劣所在、讨论影响治疗效果的相关因素,以期为不同类型的患者制定最佳诊疗方案。

