缺血性肠病患者的腹部CT影像及诊断价值分析
黄汝彬
(贵州中医药大学第一附属医院放射科 贵州 贵阳 550001)
缺血性肠病包括缺血性结肠炎、慢性肠系膜缺血以及急性肠系膜缺血等,主要引发原因为营养肠道的静脉血回流障碍或者动脉血供障碍,近年来,该病发生率逐年升高,因此,及早检出患者病情有助于为临床制定针对性病情控制方案提供依据,对于改善患者预后有重要价值[1]。此次研究纳入缺血性肠病患者59例,均自2018年6月—2019年5月接受腹部CT检查,分析CT影像以及诊断价值,如下:
1 资料与方法
1.1 一般资料
随机抽取缺血性肠病患者59例,纳入标准:经肠镜、DSA、CTA或者手术病理等检查确诊;纳入患者无沟通或者理解障碍,均自愿在知情同意书上签字。排除标准:存在意识或者沟通障碍患者;不能配合完成研究患者;合并全身严重并发症患者[2]。男性36例,女性23例,平均年龄(45.78±9.42)岁,3例缺血性结肠炎、7例非闭塞性肠系膜缺血、11例慢性肠系膜缺血、19例急性肠系膜上静脉血栓栓塞、19例急性肠系膜上动脉血栓栓塞。
1.2 方法
给予所有患者腹部CT检查,检查范围为横膈至耻骨联合平面,为患者实施增强序列检查前以静脉团注方式将350mgI/ml欧乃派克100ml注入患者体内。25s后进行动脉期影像采集,60s后进行门脉期影像采集,70~90s时进行平衡期影像采集。检查过程中告知患者将呼吸屏住,避免出现伪影而影响图像质量,图像采集完成后应用三维重建技术进行处理[3]。
1.3 评价指标
分析不同病因缺血性肠病CT表现并对存活及死亡患者CT特点进行对比。
1.4 统计学方法
对本研究涉及数据资料进行分析软件统计包为SPSS20.0,以百分率表示计数资料,计数资料通过χ2检验,以P<0.05对组间对比是否存在统计学意义进行判断。
2 结果
2.1 不同病因缺血性肠病CT表现分析
CT显示肠系膜与肠壁表现包括肠梗阻、腹腔游离气体、肠壁积液、门脉系膜积液、肠系膜水肿、腹腔积液、肠管扩张、肠壁强化减低、肠壁增厚以及其他器官梗死等。其中,缺血性肠炎患者未检出腹腔积液,非闭塞性肠系膜缺血患者中共检出3例,占42.86%,急性肠系膜上动脉血栓栓塞共检出9例,占47.37%,急性肠系膜上静脉血栓栓塞共检出10例,占52.63%。急性肠系膜上动脉血栓栓塞及急性肠系膜上静脉血栓栓塞各有5例患者检出腹腔游离气体,占26.32%。急性肠系膜上动脉血栓栓塞患者中6例检出门静脉积气、7例肠壁积气,分别占31.58%、36.84%。急性肠系膜上静脉脉血栓栓塞患者中8例检出门静脉积气、7例肠壁积气,分别占42.11%、36.84%。非闭塞性肠系膜缺血患者中1例检出门静脉积气、1例肠壁积气,分别占14.29%、14.29%。
2.2 存活及死亡患者CT特点对比分析
入组59例患者中27例患者存活、32例患者死亡,死亡率为54.24%。死亡组患者门静脉积气、肠壁积气、腹腔游离气体以及腹腔积液检出率均高于存活组患者(P<0.05),见表。
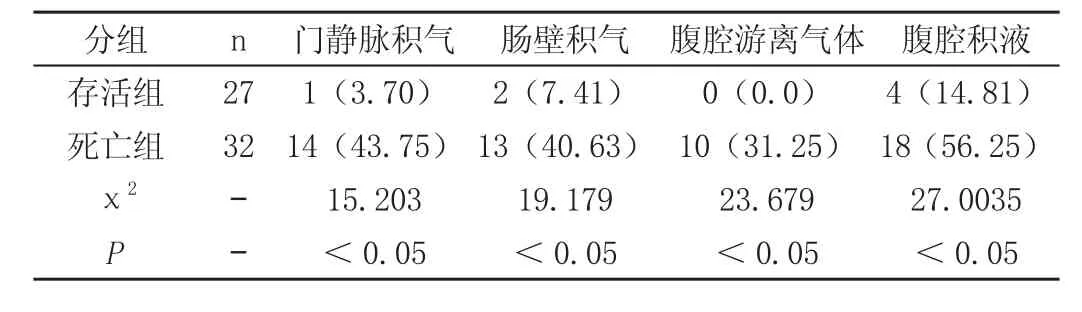
表 生存及死亡患者CT特点对比分析[n(%)]
3 讨论
缺血性肠病包括缺血性结肠炎、慢性肠系膜缺血以及急性肠系膜缺血,近年来,随着社会人口老龄化趋势日益严重,缺血性肠病临床发病率也逐年升高,由于临床体征及症状缺乏典型性,误诊为阑尾炎或者急性肠胃炎的可能性较大,易导致患者错失最佳治疗时机并出现病情迁延现象,临床致死率较高,早期诊断并进行干预对于改善患者预后可产生关键作用[4]。
多层螺旋CT可对血管及肠道进行无创成像检查,能够清晰显示血管结构,同时还能够使肠壁及周围结构变化得到准确显现,从而方便临床医生进行病情诊断[5]。
此次研究中,死亡组患者门静脉积气、肠壁积气、腹腔游离气体以及腹腔积液检出率均高于存活组患者(P<0.05)。综上所述,缺血性肠病缺乏特异性,容易出现漏诊以及误诊等现象,腹部CT表现包括腹腔内游离气体、肠壁积气、门静脉积气以及腹腔积液等,根据患者临床表现以及影像学检查及早确诊病情并进行有效的干预,能有助于提高患者存活率。

