急诊一体化救治模式对创伤性重度颅脑损伤患者疗效及预后影响
贾 敏, 易继涛, 王从平, 潘 轲, 刘慧纯
恩施土家族苗族自治州中心医院 1.神经内科;2.神经外科,湖北 恩施 445000
创伤性颅脑损伤是急诊科较为常见的急重症之一,是由外界力量强烈作用于脑部而造成的脑组织损伤,严重者可致永久性残疾甚至死亡,重度颅脑损伤约占15%,病情较复杂且变化较快,若不及时有效治疗极易导致患者死亡[1]。手术是目前重度颅脑损伤患者的主要治疗手段,但术后仍会出现较高的致残、致死率,因此,对重度颅脑损伤患者的病情变化及转归进行及时、精准的评估并给予有效的治疗,对提高疗效、改善预后有重要的临床价值[2-3]。本研究通过分析急诊一体化救治模式对创伤性重度颅脑损伤患者中性粒细胞和淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)、凝血功能及预后的影响,旨在为选择创伤性重度颅脑损伤患者的救治方式提供临床实践依据。现报道如下。
1 资料与方法
1.1 一般资料 选取自2015年2月至2016年2月收治的81例外伤性重度颅脑损伤患者为研究对象,根据救治方式分为常规组(n=42)和研究组(n=39)。研究组:男性27例、女性12例;年龄21~68岁,平均年龄(43.8±9.5)岁;致伤原因,交通事故伤15例、坠落伤12例、钝器伤8例、其他4例;损伤类型,损伤脑干9例、硬脑膜下血肿11例、脑挫裂伤并颅内血肿12例、硬脑膜外血肿7例。常规组:男性29例、女性13例;年龄18~70岁,平均年龄(44.1±9.2)岁;致伤原因,交通事故伤16例、坠落伤12例、钝器伤9例、其他5例;损伤类型,损伤脑干11例、硬脑膜下血肿11例,脑挫裂伤并颅内血肿13例,硬脑膜外血肿7例。两组患者均经头颅CT等检查确诊[4],格拉斯哥昏迷评分(glasgow coma scale,GCS)3~8分且伤后6 h内便送至医院就诊。排除有精神障碍史、合并其他器质性病变、脑部肿瘤及血液系统疾病的患者。两组的性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者均签署知情同意书。
1.2 研究方法 常规组采用常规救治模式治疗,由急诊医师组织并协调院前急救、急诊科、重症监护室、手术室等多科专家进行抢救,并依照急诊救治流程为患者完成抢救工作。研究组采用一体化救治模式治疗,由急诊科指定医师负责的急救小组快速精确对患者的病情进行评估并优先处理致命伤,且整个救治过程应遵循一切以挽救和维护患者生命体征平稳为原则并应用至现场接诊、转运、复苏及手术等各个环节,先查看患者伤口,稳定生命体征后,进行简略而有效迅速的急诊手术,时间应控制在1.5 h内。比较两组患者的治疗前后凝血功能相关指标、GCS评分、Barthel指数评分、NLR及并发症的差异情况。凝血功能相关指标包括凝血酶原时间(prothrombin time,PT)、凝血酶时间(thrombin time ,TT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、D-二聚体(D-dimmer,D-D)。
1.3 疗效评价 痊愈:患者可自行处理基本生活需求且各项生理机能恢复至正常状态;有效:患者可独立完成部分基本生活需求且部分生理机能恢复至正常状态;无效:治疗后患者的认知功能没有完全恢复且未能独立处理基本的生活需求。
治疗有效率=(痊愈+有效)例数/总例数×100%
2 结果
2.1 两组疗效及并发症比较 治疗后,研究组患者痊愈20例,有效15例,无效4例;常规组患者痊愈15例,有效13例,无效14例。研究组治疗有效率89.7%(35/39)显著高于常规组的66.7%(28/42),差异有统计学意义(P<0.05)。研究组患者治疗后出现应激性溃疡2例,肺部感染2例,高钠血症2例,脑性盐耗综合征1例;常规组应激性溃疡4例,肺部感染3例,高钠血症4例,脑性盐耗综合征5例。研究组患者的并发症发生率17.9%(7/39)显著低于常规组的38.0%(16/42),差异有统计学意义(P<0.05)。
2.2 两组患者凝血功能相关指标比较 治疗前,两组患者的TT、PT、APTT、D-D比较,差异无统计学意义(P>0.05);治疗后,两组上述指标均明显降低,研究组低于常规组,差异均有统计学意义(P<0.05)。见表1。
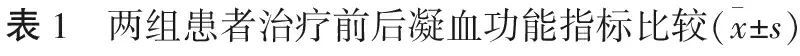
组别TT/s治疗前治疗后PT/s治疗前治疗后APTT/s治疗前治疗后D-D/μg·L-1治疗前治疗后常规组25.8±5.823.6±4.1①22.6±3.421.5±2.6①44.5±6.642.0±5.0①1 050.9±118.6942.9±110.6①研究组25.6±5.421.1±3.3①22.8±3.219.3±2.1①44.2±6.439.9±5.2①1 042.2±115.3852.6±101.2①P值>0.05<0.05>0.05<0.05>0.05<0.05>0.05<0.05
注:与本组治疗前比较,①P<0.05
2.3 两组GCS评分、Barthel指数评分及NLR比较 治疗前,两组患者的GCS评分、Barthel指数评分及NLR比较,差异无统计学意义(P>0.05)。治疗后,两组GCS评分及Barthel指数评分均升高,研究组高于常规组,差异均有统计学意义(P<0.05)。治疗后,两组NLR明显降低,研究组低于常规组,差异均有统计学意义(P<0.05)。见表2。
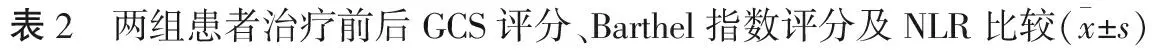
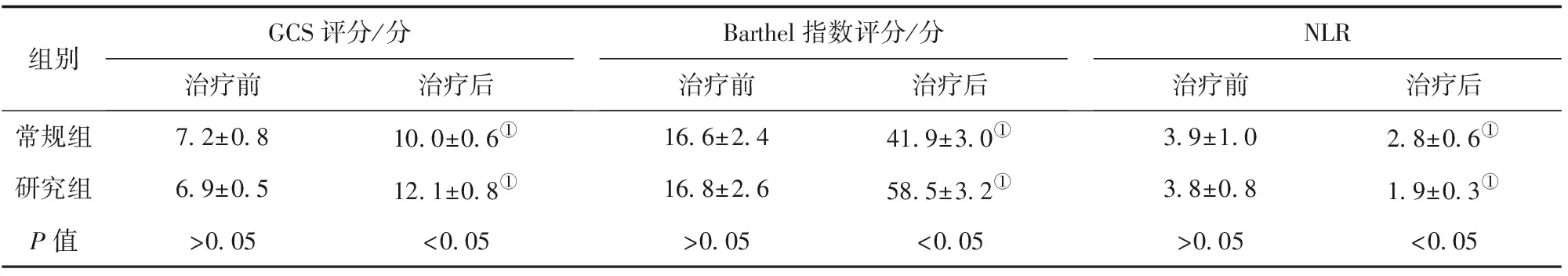
组别GCS评分/分治疗前治疗后Barthel指数评分/分治疗前治疗后NLR治疗前治疗后常规组7.2±0.810.0±0.6①16.6±2.441.9±3.0①3.9±1.02.8±0.6①研究组6.9±0.512.1±0.8①16.8±2.658.5±3.2①3.8±0.81.9±0.3①P值>0.05<0.05>0.05<0.05>0.05<0.05
注:与本组治疗前比较,①P<0.05
3 讨论
创伤性颅脑损伤可诱发炎性应激反应及凝血功能障碍等一系列病理生理改变,早期救治方案不合理会增加患者继发性脑损伤的风险,影响预后[5]。如何在患者受伤后的“黄金1 h”内给予快速、有效的急救是此类患者成功抢救的关键。将急诊科、神经外科及手术室等多科医护人员组成急救治疗小组,把急救力量前移,确保院前急救-急诊科-手术室-重症监护室工作形成一体化模式,可为后期治疗争取更多时间,提高救治成功率[6-7]。
本研究结果显示,治疗后研究组患者的临床有效率显著高于常规组,而并发症发生率显著低于常规组,表明急诊一体化救治模式对创伤性重度颅脑损伤患者的效果更为显著且安全性更高。分析原因可能为急诊一体化救治模式可对患者进行快速且精准的病情评估,对致命伤优先处理并积极止血、控制感染及进行抗休克治疗,最后根据患者情况进行对应的外科手术,有利于改善患者脑缺氧,减轻其脑组织受压[8]。有研究报道,当患者颅脑受到严重创伤时,机体的凝血功能出现异常,可引起继发性纤溶功能亢进,增加继发性脑损伤的风险,影响预后[9]。本研究中,研究组患者治疗后的凝血功能指标均较常规组明显改善,提示急诊一体化救治模式可显著改善创伤性重度颅脑损伤患者的凝血功能。NLR作为一种复合型炎性指标,可准确反映颅脑损伤患者的病情程度及预后[10]。研究组患者的NLR较常规组明显改善。且治疗后研究组患者的GCS评分及Barthel指数评分均较常规组明显改善,证实急诊一体化救治模式可改善创伤性重度颅脑损伤患者的预后[11]。
综上所述,急诊一体化救治模式对创伤性重度颅脑损伤患者效果显著,预后良好,安全性较高。

