南通地区老年退行性心脏瓣膜病的危险因素
赵萍 潘闽 龚亚驰 周果 吴静 彭美娣
(1南通市第三人民医院,江苏 南通 226000;2南通大学附属医院;3南通大学医学院)
近年老年退行性心脏瓣膜病(SDHVD)的发病率明显升高〔1,2〕,常与其他老年疾病并存,容易延误诊治。一旦出现胸闷、气促、心悸等症状,则SDHVD的病程进展非常迅速,瓣膜钙化以后所引起的血流动力学改变将越来越严重,可出现心律失常、心力衰竭、甚至猝死。对于有明显血流动力学障碍的严重病变,如无禁忌证,公认的治疗方法为瓣膜置换术,老年心脏瓣膜病患者由于常合并冠心病、高血压、糖尿病、肺心病等,各脏器功能较差,手术风险大,因此SDHVD已成为影响老年人日常生活并可能威胁其生命的心血管疾病之一。对SDHVD及早采取干预措施,可延缓其发生发展,本研究旨在探讨SDHVD的临床特点及危险因素。
1 材料和方法
1.1研究对象 2013年7月至2015年7月在南通市第三人民医院老年病科及心内科住院的SDHVD患者202例作为实验组,入选标准〔3〕:①年龄≥60岁;②超声心动图检查诊断为SDHVD者;③自愿参加调查,知情同意;对照组:选择紧随SDHVD者的200例超声心动图检查未见SDHVD者,知情同意。除外:①精神障碍、多器官功能障碍综合征;②先天性心脏病、风湿性心脏病、梅毒及感染性心内膜炎、胶原病、肺源性心脏病等所导致的瓣膜病变;③甲状腺功能亢进、甲状旁腺功能亢进、贫血、慢性肾功能不全等存在钙磷代谢紊乱的疾病;④自身免疫性疾病病史;⑤置换瓣膜史;⑥不能完成全部调查步骤,调查内容不完整或调查数据有明显错误。
1.2研究方法 使用GE公司的VIVID7型彩色多普勒超声诊断仪,探头频率为1.7~3.4 MHz。由两名资深超声诊断医师操作。患者取左侧卧位或仰卧位,常规切面进行探测。SDHVD的诊断标准〔4〕:主动脉瓣的硬化或钙化,主动脉瓣增厚不低于3.0 mm,回声增强,主动脉瓣的瓣叶活动僵硬、受限,主要包括主动脉瓣环的钙化、钙化性主动脉瓣关闭不全和狭窄。二尖瓣的钙化常发生在房室交界区,二尖瓣及左室后壁之间,二尖瓣前叶呈斑块状反射回声增强或存在钙化,且不与左房相连。M型超声提示二尖瓣的后叶至左室后壁之间有回声增强透亮带。三尖瓣和肺动脉瓣的硬化或钙化主要包括肺动脉瓣、三尖瓣的瓣环和瓣叶增厚,回声增强或者存在钙化斑点。
1.3临床资料收集 患者年龄和性别,可能的危险因素:吸烟、饮酒、既往有无高血压、糖尿病、糖耐量异常、高血脂、冠心病、肺心病等,其他心血管疾病,个人史、家族史;血清学检查及辅助检查结果,相关并发症等详细资料,经过核对无误并做好相关记录。
1.4统计学分析 采用SPSS17.0软件进行χ2检验,t检验,Logistic回归分析。
2 结 果
2.1两组一般资料比较 两组年龄、吸烟、高血压、颈动脉粥样硬化及糖尿病差异有统计学意义(P<0.05),见表1。
2.2SDHVD的瓣膜累及情况 见表2。
2.3SDHVD的瓣膜功能障碍情况 202例SDHVD患者中,单纯瓣膜关闭不全的患者有121例(59.9%),关闭不全合并狭窄的患者有64例(31.7%),单纯瓣膜狭窄的患者有17例(8.4%)。
2.4两组超声心动图检查结果和心律失常比较 实验组二尖瓣舒张早期最大峰值流速/舒张晚期最大峰值流速(E/A)值<1和单纯左房扩大、心房颤动、房室传导阻滞比例明显高于对照组(P<0.05)。见表3。

表1 两组一般资料比较〔n(%)〕

表2 SDHVD累及瓣膜情况分布(n)
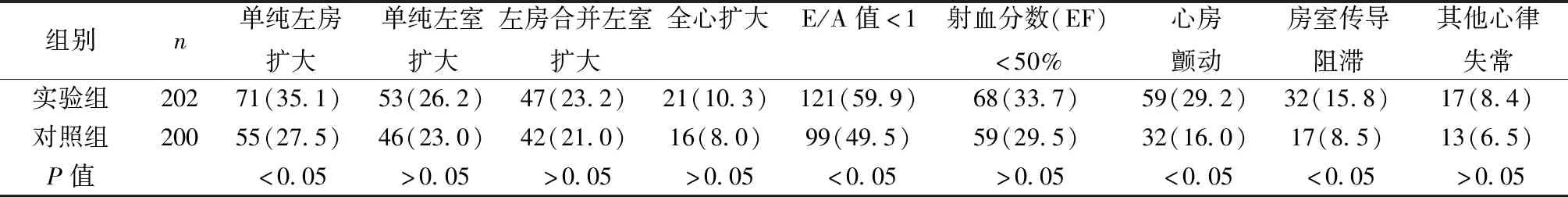
表3 两组心超和心律失常比较〔n(%)〕
2.5SDHVD危险因素分析 以SDHVD患者瓣膜有无病变为因变量,年龄、性别、体育锻炼、体重指数、饮酒、吸烟、冠心病、高血压、心力衰竭、骨密度、糖尿病及高脂血症等可能与退行性心脏瓣膜病的相关影响因素为自变量,行Logistic多因素的逐步回归分析提示:对SDHVD发病的危险因素包括吸烟、年龄、高血压、糖尿病及颈动脉粥样硬化。见表4。

表4 SDHVD 的危险因素Logistic多因素回归分析的结果表
3 讨 论
以往认为心脏瓣膜钙化的发生机制是一个被动的自然衰老的过程。近年学者普遍认为,引起老年性心脏瓣膜病变的危险因素和病理生理特征与动脉粥样硬化发生的危险因素和病理生理特征非常相似,组织病理学特征与动脉硬化也存在相似之处,为黏液样变性、脂质聚集和钙盐沉积,从而引起瓣膜及其附属物的功能异常,最终导致瓣膜狭窄和(或)关闭不全。在心脏各个瓣膜均可受累,但以主动脉瓣、二尖瓣为主,肺动脉瓣、三尖瓣少见。超声心动图是目前用来检查SDHVD的主要依据〔5〕。本研究结果同既往研究类似〔6〕。
本研究中SDHVD实验组与对照组相比,左心房扩大和E/A小于1的患者所占比例明显高于对照组,考虑到心脏瓣膜的结缔组织发生退行性变、纤维化,使的心脏瓣膜增厚、变硬、变形和钙盐沉积,最终导致瓣膜关闭不全和(或)狭窄,采用彩色多普勒超声测量舒张晚期最大峰值流速(A峰)及二尖瓣舒张早期最大峰值流速(E峰),是评估左心室舒张功能的重要指标之一。如果E/A值小于1,则表示左心室舒张功能受损、减退,这也是反映心脏功能降低的早期表现之一。Pomerance〔7〕对162例死于心力衰竭的患者进行尸检研究发现,SDHVD患者占比达45%,也证实了这一点。
本研究同相关研究类似〔8〕。考虑可能原因:①随着年龄的增长,主动脉瓣和二尖瓣的变化引起左心室或左心房的扩大。钙化的斑块侵入左心房,从而阻断心房内的传导,是导致房性心律失常的原因。②当主动脉瓣环、二尖瓣环及膜部室间隔发生钙化、纤维化时,必将压迫到心脏的左前分支和右束支,导致束支及房室传导阻滞。③房室束及传导系统本身的退行性变。心脏重构,血流动力学改变及神经体液代偿亦是各种心律失常发生的促进因素。
目前认为SDHVD是一种增龄退化性疾病,但年龄并不是引起这些病变的唯一因素,研究表明,年龄、性别、吸烟、肥胖、高血压、血脂异常、糖尿病、超重、钙磷代谢障碍等是老年瓣膜病发生的独立危险因素,但是迄今为止,其确切病因尚不十分明确〔9〕。目前较为认可的是SDHVD的危险因素同动脉粥样硬化的危险因素较为相似,SDHVD独立的临床危险因素包括有:①年龄:年龄每增加10岁,发生SDHVD 的概率就增加2倍。②吸烟:吸烟可使SDHVD的发生率增加35%。③高血压:存在高血压史的患者,发生SDHVD的概率增加20%。其他的研究发现关于SDHVD的危险因素还包括:高血脂、超重、骨质疏松、钙磷代谢紊乱、糖尿病、颈动脉硬化等,不过这些研究结果存在一定的差异,譬如Boon等〔10〕研究认为,SDHVD的发生与糖尿病、高血压、高胆固醇和女性有关,Stewart等〔11〕研究认为SDHVD的发生与男性、吸烟、高血压、血低密度脂蛋白胆固醇(LDL-C)及LP(a)水平高密切相关,CHARGE研究发现,血液中LDL-C与主动脉瓣狭窄的发生呈正相关〔12〕。
本研究中,SDHVD 的发病危险因素有年龄、吸烟、糖尿病、颈动脉粥样硬化、高血压,较对照组有显著差异。除了年龄外,对于各种危险因素与SDHVD病变的机制,结合既往研究,可能的原因有:①吸烟与SDHVD:吸烟会通过直接毒性作用及相关的促凝及血栓形成影响心脏内皮功能,并影响脂蛋白的氧化和内皮通透性,同时烟草中的尼古丁通过刺激释放促炎性因子及促纤维化介质影响SDHVD的发展。②高血压与SDHVD:高血压患者的血管压力较高,因此心脏的后负荷较大,非常容易导致胶原纤维的损伤和断裂及钙盐沉积,从而造成瓣膜钙化。同时高血压情况下,血流对瓣膜冲击较正常人为显著,也可能是原因之一〔13〕。③颈动脉粥样硬化与SDHVD:颈动脉硬化与SDHVD相关性,目前病理学研究发现〔14〕,动脉粥样硬化早期病变的代表产物泡沫细胞可在主动脉瓣上、二尖瓣后瓣心室面和冠状动脉内膜上聚集。这提示冠状动脉粥样硬化和老年性心脏瓣膜钙化可能具有类似的病原学基础。随着脂肪的不断沉积、脂肪斑块逐步增大,血供不能满足较大脂肪斑块的需求,进而发生变性钙化。颈动脉超声检查是观察全身动脉粥样硬化的简单方法,大量研究已经证实冠状动脉粥样硬化与其有非常好的相关性〔15〕。④糖尿病与SDHVD 糖尿病患者存在胰岛素抵抗,容易并发高血压及增强氧化应力,这些会损伤冠状动脉内皮,同时降低血管平滑肌功能,导致血小板聚集,并对瓣膜产生叠加的致病作用,加重瓣膜退行性变和进展。
本研究与既往研究的危险因素有所不同,考虑可能有下列原因:①SDHVD的发生发展与多种因素参与有关,而每种因素在不同人群中发挥的作用大小并不一致。②不同地区,不同人种SDHVD的危险因素可能不完全相同。③选取的研究病例样本量大小不同。今后我们要扩大样本量进一步研究。

