羊膜腔穿刺术对HBV携带孕妇胎儿宫内感染风险的研究
王玉婷,刘亚军,任婧婧,孙 越,张 蔼
羊膜腔穿刺术是最常用的宫内介入性产前诊断技术,在B超引导下通过抽取羊水标本获取胎儿羊水细胞以评价胎儿遗传信息,通常在孕16~26周时进行,已成为严重遗传病二级预防不可缺少的一种手段[1-3]。对于HBV携带孕妇行羊膜腔穿刺术后是否增加胎儿宫内感染风险,国内研究报道较少,且样本量较小,研究结果存在较大争议。本研究对来我院就诊的504例HBV携带孕妇的情况进行统计分析,探讨羊膜腔穿刺术对HBV携带孕妇胎儿宫内感染率的影响,为HBV携带孕妇的产前诊断提供科学依据。
1 对象与方法
1.1 对象 选取2015年1月—2019年1月就诊于青岛市妇女儿童医院的504例HBV携带孕妇作为研究对象。具备介入性产前诊断指征(孕中期血清学筛查唐氏综合征风险>1/270、年龄≥40岁和胎儿结构畸形)的孕妇共126例,纳入观察组;无侵入性产前诊断指征的孕妇378例作为对照组。入组孕妇年龄为21~48岁,平均为(36.7±4.8)岁,羊膜腔穿刺孕周为18~26周,平均为(22.0±1.5)周。纳入标准:HBsAg阳性且孕期未接受抗病毒或免疫治疗的单胎孕妇。排除标准:合并其他病毒(如HCV、HIV等)感染、孕期接受抗病毒或免疫治疗的孕妇。
1.2 实验室检测 所有孕妇在孕期均采用酶联免疫吸附法进行HBV血清学标志物检测,所用试剂盒购自上海实业科华生物技术有限公司。采用实时荧光定量PCR法进行HBV DNA载量检测,所用仪器为美国ABI 7300实时荧光定量PCR仪。
1.3 诊断标准
1.31 宫内感染诊断标准 504例孕妇分娩后,于新生儿7月龄时取外周血进行HBV血清学标志物HBsAg检测。外周血HBsAg阳性评判为胎儿宫内感染[4]。所有入组的 HBsAg阳性孕妇所生新生儿在出生后均接受主动和被动联合免疫。
1.32 HBV感染判断标准 HBV DNA>1.0×l03cps/ml时做为HBV DNA阳性评判标准[5]。
1.4 统计学处理 采用SPSS 20.0 软件对数据进行统计分析,定量资料呈正态分布,以±s表示,组间比较采用成组t检验(组间方差齐),定性资料以例(%)表示,组间分析采用四格χ2检验。Logistic回归分析胎儿宫内感染的危险因素,以P<0.05为差异有统计学意义。
2 结 果
2.1 HBV携带孕妇的一般资料 观察组和对照组年龄分别为(35.7±4.5)岁和(37.0±4.9)岁,差异有统计学意义(P<0.05);2组孕妇的顺产率、HBeAg状况和HBV DNA载量间比较差异均无统计学意义(P均>0.05),见表1。
2.2 新生儿外周血HBV感染情况 504例新生儿联合免疫接种后,于 7月龄时检测外周血HBsAg,共有21例HBV携带孕妇所生的新生儿发生HBV感染,总的宫内感染率为4.17%(21/504),其中观察组有9例感染,感染率7.14%(9/126);对照组有12例感染,感染率为3.17%(12/378),观察组总宫内感染率为对照组的2.25倍(χ2=3.727,P=0.054)。

表1 HBV携带孕妇的一般资料Table 1 General data of pregnant women with HBV
2.3 穿刺出血情况及操作者资质和经验与胎儿宫内感染情况 126例孕妇行羊膜腔穿刺术过程中,穿刺出血38例,3例发生感染,感染率为7.89%,未出血88例,6例发生感染,感染率为6.82%(χ2=0.046,P=0.830);有经验医师穿刺107例,7例发生感染,感染率为6.54%,没有经验(累计穿刺例数<100例或首次穿刺成功率<95%为新手)医师穿刺19例,2例发生感染,感染率10.53%(χ2=0.386,P=0.534)。由结果可知,穿刺出血情况及医师经验对胎儿宫内感染发生率的影响差异均无统计学意义。
2.4 孕妇不同HBV血清学状态与胎儿宫内感染情况 根据孕妇HBeAg表达情况[HBeAg(+)往往提示处于乙型肝炎(乙肝)的活动期或严重持续感染状态]分为 HBeAg(-)和HBeAg(+)2组。在HBeAg(-)的孕妇中,观察组和对照组间的胎儿宫内感染率差异无统计学意义(P>0.05);而在HBeAg(+)的孕妇中,观察组的胎儿宫内感染率为15.38%,显著高于对照组的5.22%,差异有统计学意义(P<0.05),即羊膜腔穿刺术可能增加HBeAg(+)的孕妇发生胎儿宫内感染的风险,见表2。

表2 不同HBV血清学状态的胎儿宫内感染率[%(例)]Table 2 Intrauterine infection rate of fetus under different HBV serological conditions[%(cases)]
2.5 孕妇不同HBV DNA载量与胎儿宫内感染情况 将孕妇根据HBV DNA 载量分为<1.0×103cps/ml 、l.0×103~ 1.0×107cps/ml、> 1.0×107cps/ml 3 组。 在HBV DNA<1.0×103cps/ml 的孕妇中,观察组和对照组均无胎儿发生宫内感染;在HBV DNA l.0×103~ 1.0×107cps/ml的孕妇中,观察组和对照组胎儿宫内感染率相近,差异无统计学意义(P>0.05);在HBV DNA>1.0×107cps/ml的孕妇中,观察组的胎儿宫内感染率为70.00%,显著高于对照组的21.62%,差异有统计学意义(P<0.05),即当孕妇HBV DNA>1.0×107cps/ml时,羊膜腔穿刺术可能增加胎儿宫内感染的发生风险,见表3。
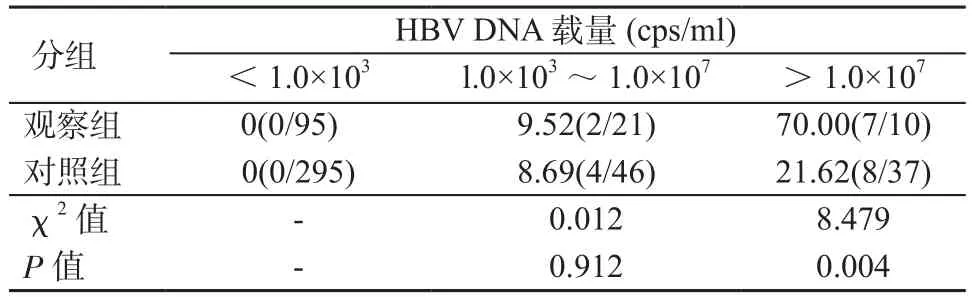
表3 不同HBV DNA载量与胎儿宫内感染率[%(例)]Table 3 Intrauterine infection rate of fetus under different HBV DNA loads[% (cases)]
2.6 孕妇不同分娩方式与胎儿宫内感染情况 根据分娩方式将孕妇分为顺产和剖宫产2组。无论是顺产还是剖宫产,观察组的宫内感染率均高于对照组,但差异均无统计学意义(P均>0.05),见表4。

表4 不同分娩方式的胎儿宫内感染率[%(例)]Table 4 Intrauterine infection rate of fetus under different delivery modes[%(cases)]
2.7 HBV携带孕妇胎儿宫内感染危险因素的多因素分析 Logistic回归分析显示HBeAg(+)、HBV DNA载量>1.0×107cps/ml及羊膜腔穿刺术是HBV携带孕妇发生胎儿宫内感染的危险因素,见表5。
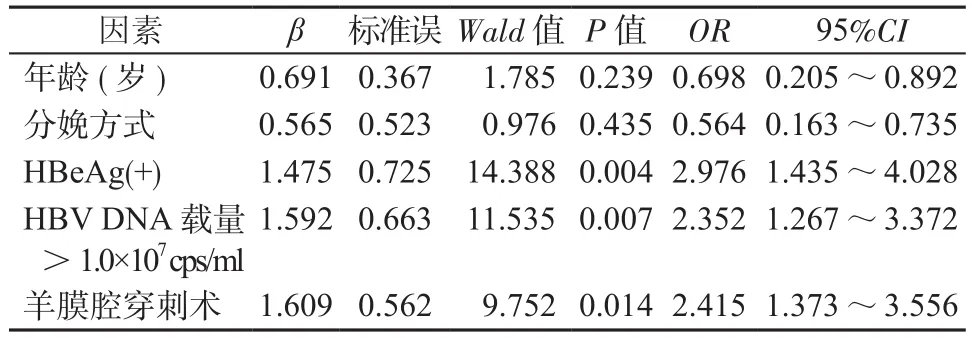
表5 Logistic回归分析结果Table 5 Logistic regression analysis results
3 讨 论
乙肝是一个世界性公共卫生问题,2018年WHO发布的数据表明:据估计,全球共有2.57亿HBV感染者,2015年因乙肝导致的死亡人数达 88.7万;中国作为乙肝大国,据统计现慢性乙肝患者约2800万,其中有40%~50%的HBV携带者由母婴传播引起[6-7]。研究表明山东地区2015年孕妇HBV携带率为3.77%,携带模式以小三阳为主,大三阳其次,多种感染模式并存[8]。HBV携带孕妇可通过宫内感染、产时感染和产后感染发生母婴传播。目前我国对所有孕妇行乙肝五项检测,对于HBV携带孕妇、新生儿通过免疫接种、抗病毒治疗、注射免疫球蛋白等多种方式,降低母婴传播率[9-11]。但对宫内感染的胎儿即使产后进行联合免疫接种也是无效的,宫内感染是免疫接种失败的主要原因[12]。
近年来随着“二孩”政策的出台,高龄产妇逐年增多。2019年《高龄妇女妊娠前、妊娠期及分娩期管理专家共识》[13]推荐高龄孕妇首选介入性产前诊断以评估胎儿染色体畸变,减少严重出生缺陷儿的出生。其中,羊膜腔穿刺术因其取材方便、流产率低、并发症少、结果可靠等优点,已成为评估胎儿染色体病的最常见介入性诊断手段。近年来全国各地介入性诊断总数目逐年上升,越来越多的HBV携带孕妇接受羊膜腔穿刺术,熊盈等[14]分析了广东地区孕妇行介入性产前诊断的情况,其中HBV携带率约为8.22%(760/9251)。
HBV携带孕妇羊膜腔穿刺术后是否增加胎儿宫内感染风险,尚存在争议。我们在临床咨询中发现,部分HBV携带孕妇担心穿刺术后增加胎儿宫内感染率,从而拒绝产前诊断。加拿大遗传学委员会的统计资料显示,115例HBsAg阳性的孕妇接受羊膜腔穿刺术,仅3例(2.6%)发生了胎儿宫内感染[15]。本研究也显示,HBV携带孕妇行羊膜腔穿刺术后引起HBV胎儿宫内传播的风险较低。
HBV不同携带状态对胎儿宫内感染的风险的影响尚存争议。黎丽芬等[16]的研究表明,HBV携带孕妇行介入性产前诊断后胎儿宫内感染的风险低,且HBeAg(+)或HBV DNA载量对介入性产前诊断后胎儿宫内感染的发生风险无明显影响。而有学者认为当孕妇HBeAg(+)或HBV DNA>1.0×107cps/ml时,羊膜腔穿刺术可增加宫内感染的风险[17-18]。在本研究中我们也发现HBeAg(+)、HBV DNA载量及羊膜腔穿刺术是HBV携带孕妇发生胎儿宫内感染的危险因素,尤其是HBeAg(+)、HBV DNA>1.0×107cps/ml的孕妇中,羊膜腔穿刺术后胎儿宫内感染发生率明显升高;而在HBeAg(-)、HBV DNA 为 l.0×103~ 1.0×107cps/ml的孕妇中,羊膜腔穿刺术后胎儿宫内感染发生率无明显差别。因此我们认为在HBV携带孕妇的产前诊断中,应参考血清学状态和HBV DNA载量情况,对于HBeAg(+)、HBV DNA>1.0×107cps/ml的孕妇应尽量避免行羊膜腔穿刺术。此外,分娩方式不影响HBV携带孕妇羊膜腔穿刺术后胎儿宫内感染。
目前HBV携带孕妇胎儿宫内感染的机制尚不明确,但学界广泛认为接触母亲血液是母婴传播的一种重要方式[19]。临床操作中发现,若穿刺针经过胎盘,针拔出后超声下均可见自穿刺部位胎盘渗血,多数数分钟后可自行停止。部分穿刺过程中因胎儿活动等因素,也出现穿刺部位渗血,羊水血染的情况,这无疑增加了胎儿母亲血液的暴露。本研究中亦比较了穿刺是否出血的胎儿宫内感染率,发现穿刺是否出血对胎儿宫内感染率的影响差异无统计学意义,即母亲血液在宫内的暴露,并没有增加母婴传播率。此外,不同资质和经验的操作者对羊膜腔穿刺术后胎儿宫内感染率的影响差异亦无统计学意义。但是由于受样本量的限制,结果尚须要进一步大样本量研究确证。
综上,HBeAg(+)、HBV DNA载量及羊膜腔穿刺术是HBV携带孕妇发生胎儿宫内感染的危险因素,尤其是HBeAg(+)、HBV DNA>1.0×107cps/ml的孕妇,羊膜腔穿刺术可能增加胎儿宫内感染风险。因此HBV携带孕妇须要在产前诊断前对HBeAg携带情况和HBV DNA载量进行评估,根据检测结果判断是否行羊膜腔穿刺术。对于有产前诊断指征的孕妇,术前应充分咨询告知,进行科学的产前指导,以便更好地开展产前诊断,在降低出生缺陷的同时降低乙肝的母婴传播率。

