多发性骨髓瘤日间病房管理模式的医疗成本探讨
吴灵珍 戴崇文 彭宏凌
(中南大学湘雅二医院血液科 长沙410011)
多发性骨髓瘤 (MM) 是一种常见的浆细胞恶性肿瘤, 发病率约占肿瘤发病率的1%, 约占血液系统恶性肿瘤的10%[1]。MM 多发于老年人群, 其发病率随年龄增长呈上升趋势。文献报道,欧美国家 MM 患者发病的平均年龄为65岁左右, 发病高峰为60-80岁[2]。其中,感染是 MM 患者死亡的主要原因之一,近50%的患者死于感染[3-4]。由于MM 患者多为老年人,且容易引发合并感染等并发症,治疗费用高,为探索高效便捷的MM 治疗管理模式,湘雅二医院从2013年开始对 MM 患者采用普通病房、日间病房、层流病房联合管理的新模式。
本文从 MM 患者感染发生率、患者医疗负担及平均住院日等角度,回顾性分析了湘雅二医院2013-2017年,传统治疗模式及新治疗模式管理的92例 MM 患者的住院情况,以期为MM 患者治疗管理提供方便、高效、便捷的方式,并为减轻国家医保负担提供政策参考。
1 资料与方法
1.1 临床资料
对湘雅二医院2013-2017年间的92例 MM 患者进行回顾性分析,92例患者均完成四疗程及以上的硼替佐米治疗,共完成470疗程硼替佐米治疗;其中普通病房的MM 患者共完成373疗程硼替佐米治疗;日间病房的MM 患者共完成97疗程硼替佐米治疗。其临床有效率的判断标准参见《实用内科学》,所有病例均符合 MM 诊断标准。根据 MM 国际分期标准(ISS) 进行分期,根据免疫球蛋白及轻链类型进行分型[5-6]。本研究92例 MM 患者,其中男49例,女43例;年龄<65岁68例,≥65岁24例;Ⅰ期8例,Ⅱ期43例,Ⅲ期41例;IgA 型22例,IgG 型44例,轻链型23例,IgD 型3例。本研究普通病房组与日间病房组治疗疗程的临床基本资料比较差异无统计学意义(P>0.05)。
1.2 方法
根据患者的病情发展,选取不同的管理模式,分别为传统管理模式及新的管理模式。传统管理模式及新管理模式定义如图1所示。
本研究92例患者共完成470疗程硼替佐米治疗,分为普通病房组和日间病房组,且采用 SPSS22.0统计软件进行分析,结果进行独立样本 t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两种治疗管理模式感染发生率比较
本研究的92例患者,其在日间病房接受诊疗的97疗程,均未发生感染事件;而在普通病房接受诊疗的373疗程里,其中208疗程在治疗过程中发生感染,差异有统计学意义(P<0.05)(见表1)。
2.2 两种治疗管理模式平均每疗程感染费用比较
本研究结果显示,日间病房接受诊疗的97疗程,均未发生感染事件,平均每疗程感染费用0元;普通病房完成373疗程硼替佐米治疗,其中208疗程在治疗过程中发生感染,平均每疗程感染费用4591.49元,差异有统计学意义(P<0.05)(见图2)。
2.3 两种管理模式平均每疗程治疗费用比较
日间病房组显示,平均每疗程治疗费用(不含硼替佐米)1271.7元;普通病房组显示,平均每疗程治疗费用(不含硼替佐米)20434.70元。日间病房较普通病房平均每疗程治疗费用下降93.78%,减轻了患者家庭及医保负担,其差异具有统计学意义(P<0.05)(见图3)。

图1 传统管理模式及新管理模式

表1 两组治疗疗程管理模式感染率 (%)比较
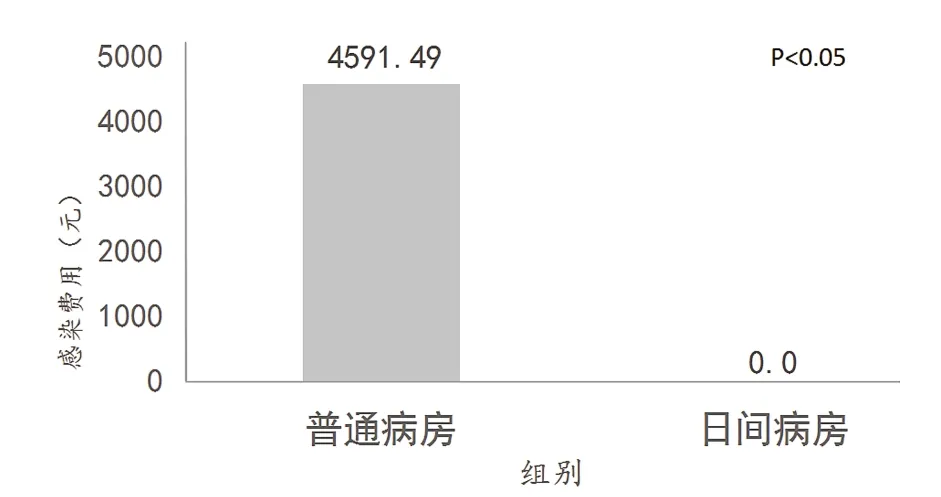
图2 两组管理模式平均每疗程感染费用 (元)比较
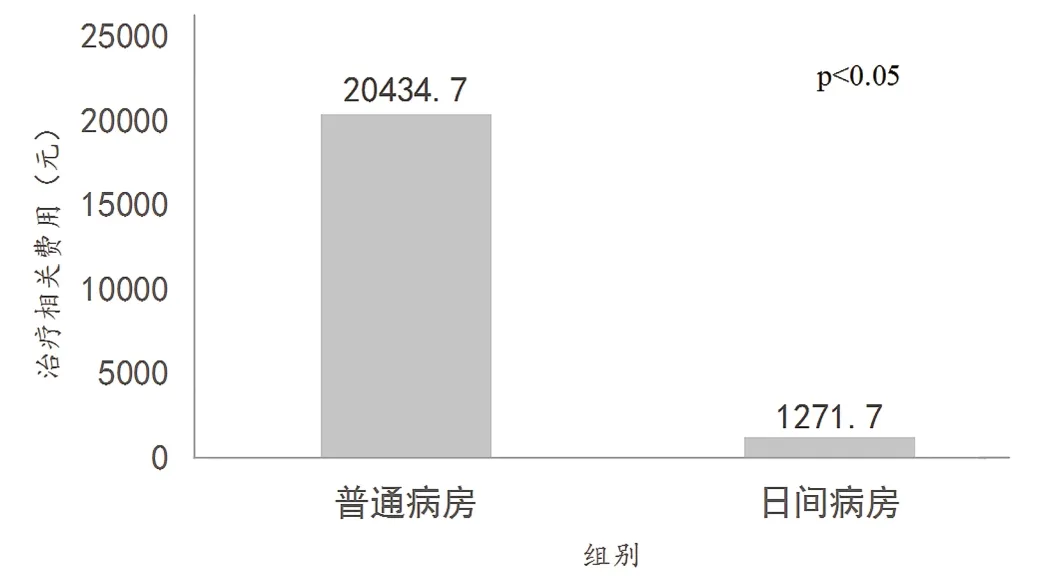
图3 两组管理模式平均每疗程治疗费用 (元)比较
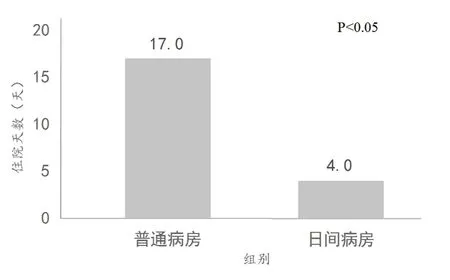
图4 两组管理模式平均每疗程住院日(天)比较

图5 两组管理模式平均每疗程结算自付费用(元)比较
2.4 两种管理模式平均住院日比较
日间病房组显示,平均每疗程住院天数为4天;普通病房组显示,平均每疗程住院天数为17天。日间病房组较普通病房组平均每疗程住院时间缩短13天,其差异具有统计学意义(P<0.05)(见图4)。
2.5 两种管理模式自付费用比较
日间病房组显示,平均每疗程自付费用7271.67元;普通病房组显示平均每疗程自付费用22994.86元。日间病房组较普通病房组平均每疗程自付费用下降68.38%,明显减轻患者家庭及医保负担,其差异具有统计学意义(P<0.05)(见图5)。
2.6 日间病房管理模式患者疗效观察——贫血
对本研究中在日间病房接受治疗的46例 MM 患者进行临床疗效观察,其中33例患者有贫血症状,占73.9%。该33例患者中82%的人在治疗后贫血症状得到不同程度的改善,治疗前平均 HB 水平为71.5g/L,治疗后为113g/L(见图6)。
2.7 日间病房管理模式患者疗效观察——肾功能
在日间病房进行治疗的46例 MM患者中,有12例发生肾功能损害,占26%。其中75%的人在治疗后肾功能得到不同程度的改善(见图7)。
2.8 日间病房管理模式患者疗效评估
在日间病房进行治疗的46例M M 患者临床疗效观察。图8显示,46例 MM 患者于日间病房完成四疗程以上治疗后,其完全缓解率(C R)为21.7%,部分缓解率(PR)为41.3%,非常好部分缓解率(VGPR)为19.6%,客观缓解率(ORR)为82.6%。
2.9 日间病房管理模式不良反应发生情况
在日间病房进行治疗的46例 MM患者不良反应发生情况(见图9)。

图6 日间病房治疗前后 Hb (g/L)改变情况
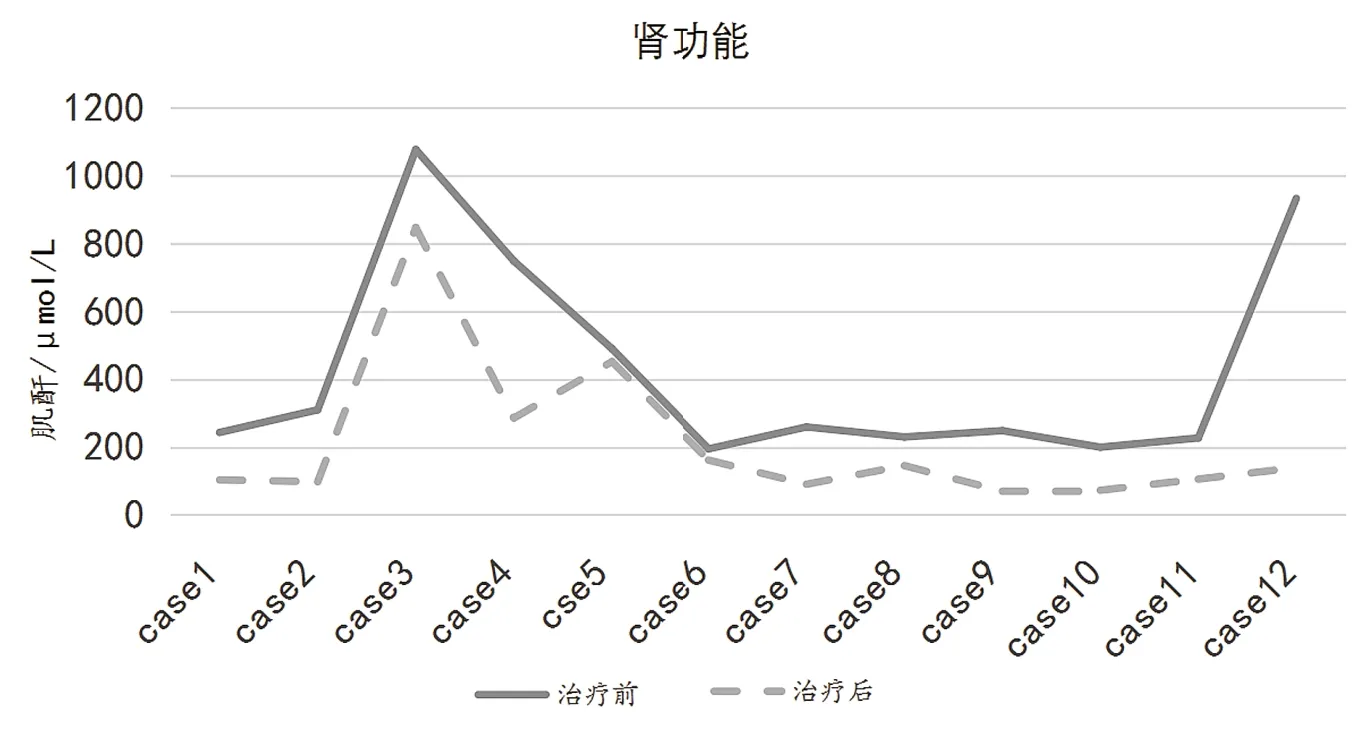
图7 日间病房治疗前后肌酐 (μmoI/L)改变情况

图8 日间病房治疗的46例 MM 患者临床疗效
其中神经炎发生率占60.87%,多为一级或二级神经炎,发生时间为治疗后14天—196天。在更改为周疗、药物减量、营养神经药物处理及与神经内科开展 MDT 等处理方案后,95%的患者能继续完成疗程,且神经炎症状得到改善。
3 讨论
MM 是一种常见的以浆细胞增生为特征的恶性肿瘤,免疫功能障碍是其重要标志之一[7];该病多发于免疫功能不全的人群,特别是中老年人群[8],是一种目前无法治愈的疾病。国内外研究发现,多发性骨髓瘤患者因免疫缺陷,院内感染发生率约57%[9],而院内感染是多发性骨髓瘤患者死亡的主要原因。近年来随着院内感染率的上升和多发性骨髓瘤患者的增多,导致医疗服务供需的不平衡加剧,那么如何在有限的医疗条件下优化疾病管理、降低医疗成本、使患者获益最大化呢?本研究结果显示,患者接受日间病房治疗方案后,其治疗费用和感染率降低。总的来说,日间病房的治疗模式在医疗服务等方面存在较多优势,具体如下。
其一,在日间病房治疗的多发性骨髓瘤患者,其院内感染发生率、感染发生费用、总治疗费用明显减少。这些治疗费用的降低,一方面减轻了患者的经济负担,另一方面减少了医保支出,提高了医保资源使用效率[10-11]。
其二,在日间病房治疗的患者住院时间明显缩短,患者的生活质量得到改善。平均住院日是反映医院医疗服务提供效率和医疗资源利用率的一个重要指标。本研究显示,在日间病房治疗的MM 患者每疗程平均住院日为4天,较普通病房缩短13天,患者住院时间缩短,生活质量明显提高。

图9 日间病房治疗的46例 MM 患者不良反应发生情况
其三,日间病房保证了患者能够按时完成治疗,不会因为床位紧张问题而耽误治疗时间。研究发现,日间病房诊疗可减少患者候床入院时间,使患者能更加有计划、规律、按时接受治疗。日间病房诊疗可以简化患者看病、住院的流程,使患者在较短的时间内得到了较高质量的医疗服务[11-12]。满足群众对医疗服务的需求,改善医患关系的紧张局面[13,14,15]。
其四,日间病房诊疗可以便于临床医生进行数据随访、数据采集及提高数据的有效性,便于临床医师进行临床回顾性研究等。
另外,日间病房在处理硼替佐米所导致的神经炎方面有较大优势。神经炎是硼替佐米治疗的主要不良反应,其发生率高达80%以上,其处理方式主要通过减量、改周疗、营养神经药物处理等。每周一次硼替佐米的治疗在普通病房完成手续繁杂,而在日间病房处理十分便捷。
综上所述,日间病房管理模式在降低医疗成本、减轻医保负担、便捷就医、改善就医体验等方面具有优势。
4 结论
多发性骨髓瘤患者根据患者身体状态合理安排患者在不同病房,进行相应的治疗,更加个体化管理,减少感染风险,减少感染治疗相关费用,缩短平均住院日,减少治疗相关费用,减轻患者家庭经济负担,进而减少医疗成本,减轻国家医保负担,降低医保基金的支出。医保基金是医疗保险体系发展的基础,是我国医疗保险体系的重要组成。探索并制定高效合理的医疗管理模式,保证国家及医疗机构的经济利益, 确实保障患者权益,降低医疗基金的支出,有益于医疗事业发展。■

