人工股骨头置换术与DHS 内固定治疗高龄股骨粗隆间骨折疗效对比观察
张云峰 时晓雨 张璐
(河南省南阳油田总医院 南阳473132)
股骨粗隆间骨折为骨科常见病,多见于老年患者。本病主要由外力作用、骨质疏松等因素引发,老年患者出现跌倒、下肢扭转等均可引发股骨粗隆间骨折[1~2]。股骨粗隆间骨折占全身骨折的3.21%~4.02%,且近年来因老年人口增长发病率逐年上升。患者骨折后临床表现主要为患侧疼痛、关节肿胀、压痛等。股骨粗隆间骨折若不及时治疗,可对患者行走造成严重影响,引发运动障碍,降低患者生活质量。我院采用人工股骨头置换术治疗股骨粗隆间骨折取得了良好的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2015 年6 月~2017 年2月收治的56 例高龄股骨粗隆间骨折患者为研究对象,按治疗方式不同分为研究组和参照组,各28 例。研究组男13 例,女15 例;年龄66~84 岁,平均(72.65±2.65)岁;骨折原因:跌倒9 例,交通事故7例,击打4 例,高处坠落8 例。参照组男12 例,女16例;年龄67~86 岁,平均(72.68±2.61)岁;骨折原因:跌倒10 例,交通事故8 例,击打3 例,高处坠落7 例。两组一般资料对比,差异无统计学意义,具有可比性(P>0.05)。
1.2 纳入与排除标准 纳入标准:经X 线片、CT 检查确诊为股骨粗隆间骨折;年龄>65 岁;患者及家属对本次研究知情,并签署知情同意书。排除标准:不符合手术指征或适应证;手术耐受性较差;患有精神疾病;对麻醉药物过敏;有手术禁忌证;不能接受随访。
1.3 治疗方法 两组入院后询问疾病史,并给予基础治疗,将血压控制在165/90 mm Hg 以下,血糖水平控制在7.0 mmol/L 以下,纠正水电解质紊乱、酸碱失衡等。参照组行动力髋螺钉(DHS)内固定治疗。于患者大转子下方行纵向切口,长度18~20 cm,将骨折位置充分显露,于C 型臂X 线机透视下对引导针位置进行明确,将DHS 主钉拧入,随后安装钢板,依次拧入远端螺钉。术后对切口进行彻底冲洗,止血后常规引流,对切口行逐层缝合处理。研究组行人工股骨头置换术。持续腰硬联合麻醉,待麻醉起效后于髋外侧行小切口,协助患者取侧卧位,于大转子前缘行弧形切口,长10 cm 左右;分离阔筋膜张肌,将股骨颈、髋臼缘显露在术野中;对旋髂外血管结扎处理;于小转子上1.5 cm 处将股骨颈截断,随后将股骨头去除,将股骨部位显露并进行复位、固定操作,注意切勿将骨折碎片丢弃;复位效果满意后将假体柄插入,评估插入位置、稳定性良好后,置入配置好的骨水泥,擦拭干净后行加压固定处理;根据患者股骨头大小安装适当的假体,对髋关节进行复位,术毕。用生理盐水对切口进行反复冲洗,随后将切口逐层缝合。术后根据患者情况指导进行功能康复锻炼。
1.4 观察指标 对两组手术相关指标进行比较,包括手术时长、术后引流量、下床时间、住院时间。对患者进行为期1 年的随访,采用Harris 髋关节评分量表对患者的髋关节功能进行测评,包括疼痛、功能、畸形、活动范围4 个维度,分数越高,表明功能越好。统计两组术后并发症。
1.5 统计学方法 采用SPSS18.0 统计学软件分析数据。计量资料以表示,采用t 检验;计数资料用比率表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术相关指标对比 研究组手术时长、下床时间、住院时间均短于参照组,术后引流量少于参照组(P<0.05)。见表1。
表1 两组手术相关指标对比
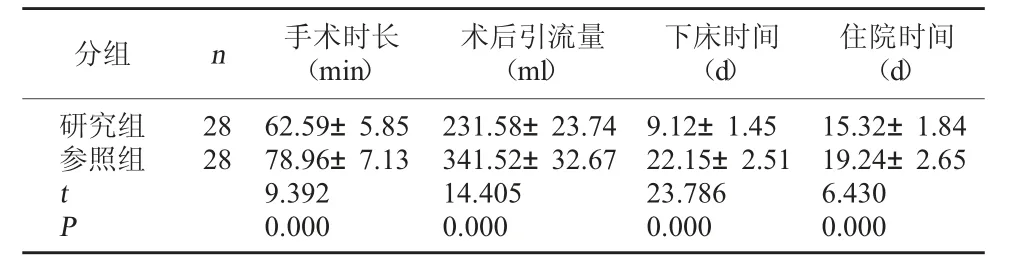
表1 两组手术相关指标对比
分组 n 手(术m时in)长 术后(m引l)流量 下(床d时)间住(院d时)间研究组2862.59±5.85231.58±23.749.12±1.4515.32±1.84参照组2878.96±7.13341.52±32.6722.15±2.5119.24±2.65 t 9.39214.40523.7866.430 P 0.0000.0000.0000.000
2.2 两组手术前后Harris 评分对比 两组术前,术后6 个月、1 年Harris 评分比较无显著性差异(P>0.05),研究组术后1 个月Harris 评分高于参照组(P<0.05)。见表2。
表2 两组手术前后Harris 评分对比(分
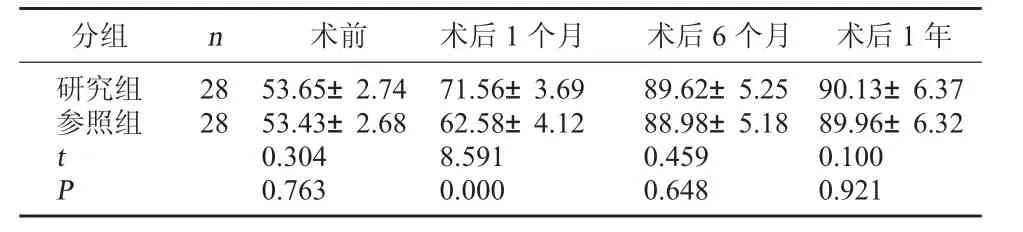
表2 两组手术前后Harris 评分对比(分
分组 n 术前 术后1 个月 术后6 个月 术后1 年研究组2853.65±2.7471.56±3.6989.62±5.2590.13±6.37参照组2853.43±2.6862.58±4.1288.98±5.1889.96±6.32 t 0.3048.5910.4590.100 P 0.7630.0000.6480.921
2.3 两组术后并发症对比 研究组并发症发生率为7.14%,低于参照组的28.57%(P<0.05)。见表3。

表3 两组术后并发症对比[例(%)]
3 讨论
老年人因退行性病变、骨质疏松等因素,发生股骨粗隆间骨折机率较高。随着年龄增长,老年患者免疫能力逐渐下降,容易合并多种基础疾病,骨折后须长期卧床,可引发一系列并发症,会降低生活质量[3]。因此对老年股骨粗隆间骨折患者应采取安全、有效的治疗措施,以缓解症状,促进尽早下床活动,促进骨折快速愈合,减少并发症,恢复患者正常生活。手术为临床治疗老年股骨粗隆间骨折有效手段,临床常用内固定方法包括DHS、PEN、Gamma 钉等,可一定程度缓解疼痛症状,但术后需制动4~6 周。患者长时间卧床容易引发褥疮、坠积性肺炎、深静脉血栓等并发症,不利于预后[4~5]。因此临床应积极寻找更加安全、有效的手术方式治疗老年股骨粗隆间骨折,有效减少并发症的发生。
管玉华等研究认为,与传统内固定手术相比,人工股骨头置换术用于老年股骨粗隆间骨折患者治疗中效果更为显著,可降低早期负重机械风险,促进患者尽早下床活动,进而减少褥疮、深静脉血栓等并发症,改善预后[6]。与传统内固定术相比,人工股骨头置换术具有微创、操作简便、恢复快等优势,可防止出现骨折塌陷,促进患者髋关节功能尽快恢复,使其尽早下床活动、负重训练等,有效减少因长时间卧床引发的肺部感染、褥疮等并发症,可有效提升患者生活质量。术中选择适当的假体是保证手术成功的关键。因老年患者骨质疏松的程度较为严重,骨组织增生能力低下,术中给予骨水泥可起到满意的固定效果,为患者提供抗旋转功能,可提升机械稳定性,促使假体和股骨良好适应[7]。本研究中患者使用的假体柄均为加长型,可提升假体的生物力学稳定性,使其贴近人体正常股骨近端解剖结构生理特性,增加和髓腔接触面积,进而提升稳定性。患者使用骨水泥型加长柄人工假体可有效增强患者负重时轴向载荷,提升机体关节力学强度[8]。研究组行人工股骨头置换术治疗,手术时长、下床时间、住院时间明显缩短,出血量显著减少,术后Harris 评分显著提升,并发症也明显减少,提示人工股骨头置换术在高龄股骨粗隆间骨折患者治疗中应用效果显著,对改善患者髋关节功能,减少并发症有重要意义。
综上所述,应用人工股骨头置换术治疗高龄股骨粗隆间骨折患者效果明显,可促进患者髋关节功能尽快恢复,缩短卧床时间,减少并发症,改善预后。

