系列护理干预对重型颅脑损伤患者颅内压的影响▲
陈小珍 黎 艳 兰 艳 梁娟铭
(广西壮族自治区人民医院神经外科,南宁市 530021)
重型颅脑损伤是指格拉斯哥昏迷评分为3~8分,且伤后昏迷时间大于6 h或出现再昏迷的颅脑损伤。早期治疗效果决定了患者的存活率、预后及康复情况[1]。重型颅脑损伤的患者因颅内血肿或短时间内出现严重的脑水肿而引起颅内压(intracranial pressure,ICP)明显增高,导致颅脑二次损伤,病情加重,直接影响预后[2]。在临床护理过程中,诸多因素可引起ICP异常波动,从而影响疾病预后。本研究对我院79例重型颅脑损伤患者术后采取系列护理干预,取得了良好的效果,为临床工作的开展提供了有效依据。现将结果报告如下。
1 资料与方法
1.1 一般资料 选择2016年1月至2018年12月在我院神经外科行开颅手术治疗,术后转入观察室进行连续ICP监护的79例重型颅脑损伤患者为观察对象,其中男49例,女30例,年龄14~79岁,平均年龄44岁;蛛网膜下腔出血24例,颅内血肿合并脑挫伤31例,硬膜外血肿10例,硬膜下血肿14例;入院时格拉斯哥昏迷评分为3~8分。本组患者均不伴有休克、低颅压、脊柱损伤及严重合并伤者。
1.2 方法
1.2.1 床头角度 本组79例患者均在术中放置颅内引流管,分别于平卧位、床头抬高15°、30°,等待30 min后记录ICP峰值。
1.2.2 镇痛、镇静管理 (1)镇痛:数字等级评分量表(numberal rating scale,NRS)评分>6分,芬太尼剂量0.5~1.0 μg·kg-1·h-1;NRS评分4~6分,芬太尼剂量 0.3~0.7 μg·kg-1·h-1;NRS评分<4分,芬太尼剂量 0.3~0.6 μg·kg-1·h-1。(2)镇静:镇静(Ramsay)评分5~6分,右美托咪定0.2~0.7 μg·kg-1·h-1;Ramsay评分3~4分,右美托咪定0.1~0.3 μg·kg-1·h-1。首先经微量注射泵持续静脉给药,要求管床护士每10 min对患者进行NRS评分及Ramsay评分,根据评分结果及患者的耐受程度调整药物泵入的剂量。达到预期目标后,要求医护人员每小时评估镇痛、镇静效果,如评分在目标范围内,则维持泵入的剂量及速度不变;若评分增加或降低,则以0.05 μg·kg-1·h-1增减药物泵入的速率;当医护人员给患者行操作时,要求在操作前再次评估患者NRS评分及Ramsay评分,必要时可临时增加药物剂量,操作结束后逐渐恢复至原剂量。(3)唤醒计划:每天6 ∶30~7 ∶30停用镇痛、镇静药物,由主治医师评估其意识变化及重新拟定镇痛、镇静计划。(4)ICP值的记录:除了每小时记录患者的ICP值外,每次调整镇痛、镇静药物剂量前后及给患者实施护理操作前后均记录ICP值。
1.2.3 亚低温实施方法 术中植入ICP监测仪,手术连续采用亚低温治疗仪,同时在患者大血管走行的体表如腹股沟、腋窝、颈部等区域加用冰袋进行局部降温,维持直肠温度在32~34℃,ICP恢复至正常后24 h可根据医嘱开始进行逐渐复温处理,复温时间一般需要12 h。治疗过程中必须持续监测ICP,并防止患者冻伤或由于出现频发的寒颤而导致体能消耗,影响患者安全及预后。
1.3 评定标准 采用kodman多参数颅内压监护仪,持续行ICP监测,重型颅脑损伤患者留置ICP探头的时间为5~7 d[3]。
1.4 统计学方法 应用SPSS 17.0统计软件对数据进行分析。计量资料用均数±标准差(x±s)表示,不同体位的计量资料比较用方差分析;计数资料用例数(n)或百分率(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 不同体位对ICP的影响 平卧位时的ICP值高于床头抬高15°体位,床头抬高15°体位时ICP值高于床头抬高30°体位,差异均有统计学意义(P<0.05)。见表 1。
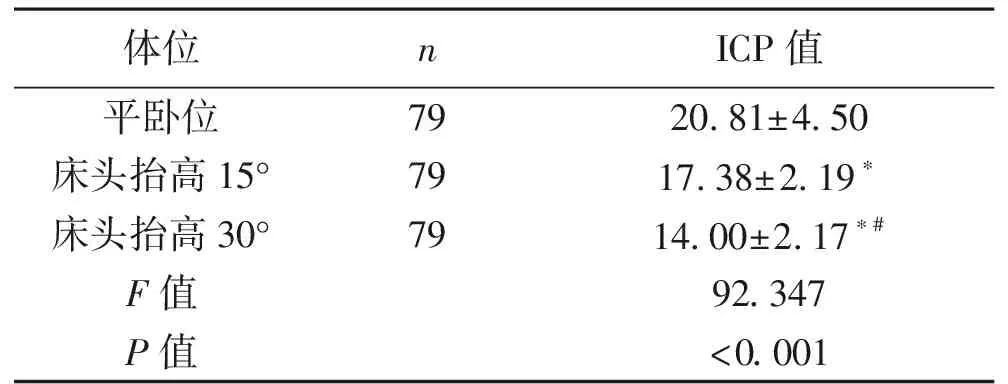
表1 不同体位ICP值的比较 (x±s,mmHg)
注:与平卧位比较,*P<0.05;与床头抬高15°比较,#P<0.05。
2.2 镇痛、镇静对ICP的影响 镇痛、镇静后ICP峰值显著低于镇痛、镇静前,差异有统计学意义(u=73.93,P<0.001)。见表2。

表2 镇痛、镇静前后颅内压升高的峰值比较 [n(%)]
3 讨 论
头部抬高15°~30°时患者ICP值明显低于平卧位是临床护理干预中经常引起颅内压变动的原因。由于晨晚间护理、翻身、换药等护理操作均可引起体位变动,既影响颅内静脉回流引起脑血流变化,又可影响脑脊液的引流,从而导致颅内压波动异常。因此对于颅内高压患者,体位的选择非常关键,既要保证有效的脑灌注压,又要降低颅内压。本研究结果显示,将头部抬高15°~30°可有效降低ICP值。头部抬高30°最为适宜,一是可以降低头位过高而出现躯干整体下滑,重心下移,引发臀部及下肢皮肤压力性损伤的风险,因患者卧床时,人体和床面摩擦力的大小与接触面的大小有直接关系[4];二是可以防止头位抬高不足而颅内压降低不充分。
良好的镇痛、镇静管理后给予各项护理操作对ICP的影响明显降低。临床上影响ICP的因素较多,其中护理措施对ICP的影响较大[5]。为降低护理措施对ICP的影响,本研究对患者实施镇痛、镇静。在实施过程中,首先应保障镇痛、镇静的有效性。我们明确镇静目标是维持患者Ramsay评分在3~4分。“护理人员参与的个体化镇痛、镇静方案”是近年来广泛应用于临床并取得良好效果的方法[6]。我院采用的是医护一体化的镇痛、镇静方案:由主治医师设定患者初始药物负荷剂量和维持剂量,确定镇痛、镇静治疗目标;再由管床护士每小时对患者进行Ramsay评分,当患者出现明显的心率、血压变化时及时评估镇痛、镇静程度,并根据镇痛、镇静评分结果,按照剂量调整原则增减药物维持剂量,以维持镇痛、镇静的目标水平。镇静、镇痛药物能够减少吸痰刺激带来的机体应激反应[7]。芬太尼具有抑制上呼吸道、气管及下呼吸道反射的作用,能减弱或消除气管插管引起的躯体以及自主神经反射,使患者耐受气管插管。右美托咪定作用于蓝斑核a2肾上腺素受体能发挥镇静催眠作用,同时抑制脑组织内炎症反应,起到一定的脑保护作用。本组病例没有出现停药后的戒断谵妄现象。患者在镇痛、镇静下,对护理操作,特别是对吸痰的刺激反应减弱,对吸痰刺激的耐受性增加。同时镇痛、镇静治疗能最大限度地减轻躁动以及疼痛,避免中枢神经系统过度兴奋。
ICP监测下辅以亚低温治疗对患者神经功能及预后有改善作用。ICP监测下亚低温治疗重型颅脑损伤的临床效果得到肯定,脑保护作用明显。其可显著降低患者ICP,提高脑组织氧分压,降低血乳酸水平,提升脑源性神经营养因子表达,改善患者的神经功能及预后。护理上要密切观察患者有无冻伤及生命体征变化,特别是在降温初始要密切观察血压、心率、心律的变化,防止出现心律失常、低血压、脑水肿、肺部感染等并发症。本研究病例无冻伤及恶性心律失常发生。
综上所述,颅内压增高是神经系统疾病常见的并发症,也是该类疾病引起死亡的重要原因之一。持续有效ICP监测能够迅速、客观和准确地反应颅内压变化,并作为判断患者病情,指导临床合理治疗、给药、把握手术时机及评估患者预后的主要手段之一。重型颅脑损伤患者术后给予系列护理干预,对提高神经外科重症患者的预后,提高患者生存质量产生积极作用。

