胃癌608例临床及病理特征分析
忻笑容, 吴云林, 陈 平, 谢 玲, 周郁芬, 俞骁珺, 罗方秀, 项 明
(上海交通大学医学院附属瑞金医院北院a.消化内科,b.病理科,c.外科,上海 201821)
胃癌是发病率位居全球第5位的恶性肿瘤,也是死亡率较高的恶性肿瘤。2018年全球的数据显示,因胃癌死亡的患者占所有肿瘤死亡患者的8.2%[1]。东南亚地区的胃癌发病率为全球最高。同时,胃癌也是我国发病率第二位的恶性肿瘤,在我国中东部地区,其发病率及死亡率很高。日本是最早研究早期胃癌的国家,其早期胃癌的诊治率高,患者的5年生存率也明显提高。而我国胃癌的发病率约为31.28/10万,其中早期胃癌的诊断率低于10%,远低于日本及韩国[2-3]。上海地区是胃癌的高发地区之一,2003年至2012年,上海市胃癌的新发病例为57 812例,年平均5 781例,占全部恶性肿瘤的 10.89%,发病率为 41.88/10 万,标化发病率为 19.92/10万,位居上海市恶性肿瘤发病的第3位。而经过不断地总结经验,提高胃癌患者的检出率,目前上海地区胃癌患者的5年生存率较以往已有明显提高,自1976年至2006年,上海市区男性胃癌患者的5年观察生存率从 10.2%升至29.59%,女性胃癌患者的 5年观察生存率从 9.7%升至31.75%;胃癌患者的相对生存率也逐年升高,上海市区男性胃癌患者的5年相对生存率从11.8%上升至47.75%,女性胃癌患者的5年相对生存率从10.8%上升至45.31%。但仍低于发达国家[4]。本研究拟分析上海市嘉定地区608例胃癌患者临床资料,为提高胃恶性肿瘤的诊断及治疗提供依据。
资料与方法
一、临床资料
收集2013年1月至2019年2月期间,于上海交通大学医学院附属瑞金医院北院实施胃癌切除术的患者,采集其一般资料、临床表现、术前胃镜检查结果、术后病理诊断信息,并剔除信息缺失的患者。最终本研究共纳入608例胃癌患者,所有病例均经病理学检查最终确诊。
二、方法
回顾608例胃癌患者的一般资料、临床及病理学诊断资料。一般资料包括性别、年龄、户籍所在地、学历、家族史。将608例患者按时间段分组比较,2013年1月至2015年12月就诊患者列为前3年组,2016年1月至2019年2月就诊患者列为后3年组。临床资料包括发病时症状、出现症状至确诊的时间。病理学诊断资料包括肿瘤发病部位、病理类型、Borrmann大体分型、WHO组织病理分型、术前胃镜病理结果与术后病理是否符合。根据国际抗癌联盟和美国癌症联合委员会于2016年10月联合颁布的第八版胃癌TNM分期系统,对患者进行术后分期[5]。早期胃癌则根据巴黎分型分为 0-Ⅰ型(隆起型);0-Ⅱa 型(浅表隆起型);0-Ⅱb 型(浅表平坦型);0-Ⅱc 型(浅表凹陷型);0-Ⅲ型(凹陷型)[6]。
三、统计学处理
采用SPSS 19.0软件进行统计分析。2组间的计量资料比较采用t检验,2组间的计数资料比较采用χ2检验。P<0.05时认为差异有统计学意义。

表1 胃癌各年龄段的性别构成[例(n)]
结 果
一、患者的性别及年龄构成
608例胃癌患者中,男性427例,女性181例,门诊就诊男、女构成比为2.36∶1。608例胃癌患者的年龄范围为24~89 岁,平均年龄为(62±11)岁,高发年龄段为 51~60 岁和61~70 岁,分别占总数的 19.1%和 27.9%(见表 1),男性和女性最高发病年龄均为61~70岁。
二、患者的户籍所在地、学历、家族史
对608例患者的户籍所在地进行统计,结果显示,上海户籍患者为335例,占总人数的55.1%;江苏籍患者为86例(14.1%);浙江籍 79 例(12.9%);安徽籍 44 例(7.1%);江西籍22例(3.5%);其他地区(包括福建、黑龙江、河南、四川、山东等)共 42例(6.9%)。
将患者按学历分为小学及以下、中学、大专及以上,其中小学及以下的患者有235例,占38.7%;中学学历为327例,占53.8%;大专及以上学历为46例,占7.6%。
在608例胃癌病例中,24例患者有胃癌家族史病史,占3.9%。其中,父亲有胃癌病史的患者有11例,占45.8%;母亲有胃癌病史的患者有7例,占29.2%;其余亲属有家族史的患者有3例,占12.5%;患者有2名家族成员以上有胃癌史的患者有3例,占12.5%。
三、患者的症状及出现症状至确诊的时间
608例患者中有185例出现上腹痛;128例存在上腹胀;95例出现黑便呕血;58例存在中上腹不适;28例存在进食梗阻、吞咽困难;34例有嗳气、呃逆;20例出现消瘦、贫血、发热、乏力等全身症状的;11例出现恶心呕吐;9例食欲减退;5例表现为进食后饥饿感;另有35例患者为体检发现。胃恶性肿瘤患者的主要临床症状为腹痛、上腹胀、上消化道出血,多数症状无特异性。而从出现症状至经胃镜病理检查确诊≤12周的患者为267例,占44.1%;≥12周的为341例,占56.1%。
四、胃恶性肿瘤的种类、胃镜病理与术后病理符合的情况
608例胃癌患者中,腺癌 517(85.0%);印戒细胞癌50例(8.2%);高级别内瘤变 30例(4.9%);黏液腺癌 11例(1.8%)。另外,发现腺癌合并胃低风险间质瘤2例;印戒细胞癌合并胃低风险间质瘤1例;腺癌合并肝脏混合型肝细胞癌-胆管细胞癌1例;腺癌合并肺鳞癌2例;腺癌合并胃神经鞘瘤1例;腺癌合并胃体神经内分泌肿瘤(G2型)1例;胃腺癌合并食管鳞癌1例。
有7例(1.1%)患者在手术前曾行胃镜检查,而病理检查结果为阴性;45例(7.2%)患者的术前病理检查结果为高级别内瘤变,而术后病理检查证实为腺癌或印戒细胞癌。
五、早期胃癌患者的情况
608例胃癌患者中早期胃癌共172例,占(28.3%,172/608)。按照巴黎分型标准行形态学分类。结果显示,0-Ⅰ型5例 (2.9%),其中出现淋巴结转移的 1例;0-Ⅱa型13例(7.6%),其中出现淋巴结转移的 2例;0-Ⅱb型 26例(15.1%),出现淋巴结转移者 2 例;0-Ⅱc型 73例(42.4%),出现淋巴结转移的6例;0-Ⅲ型54例(31.4%),出现淋巴结转移者9例;0-Ⅱa+0-Ⅱc型1例 (0.6%),患者无淋巴结转移。0-Ⅱ型最多见,共112例,占早期胃癌的 65.1%;0-Ⅲ型的淋巴结转移率最高,为16.7%。
六、诊断时间前3年与后3年的胃癌患者临床分期及病理学比较
根据诊断时间将病例分为前3年组(N=196)和后3年组(N=412),2组间的性别、年龄、学历、家族史、发病部位比较,差异均无统计学意义(P>0.05)。2组患者的病理学特征构成见表2,临床分期为Ⅲ期的患者最多,其次为Ⅰ期患者,Ⅳ期患者最少,但2组临床分期差异无统计学意义(χ2值为7.199,P>0.05)。 Borrmann 大体分型中,局限溃疡型患者最常见,分别占总数的48.5%和50.2%,2组间的差异无统计学意义(χ2值为 9.484,P>0.05)。 诊断时间前 3 年组中早期胃癌患者为51例 (26.0%),后3年组中早期胃癌患者为 121例(29.4%),2组的早期胃癌占比差异无统计学意义 (χ2值为0.764,P>0.05)。2组中均以低分化型为最多,差异无统计学意义(χ2值为 1.103,P>0.05)。
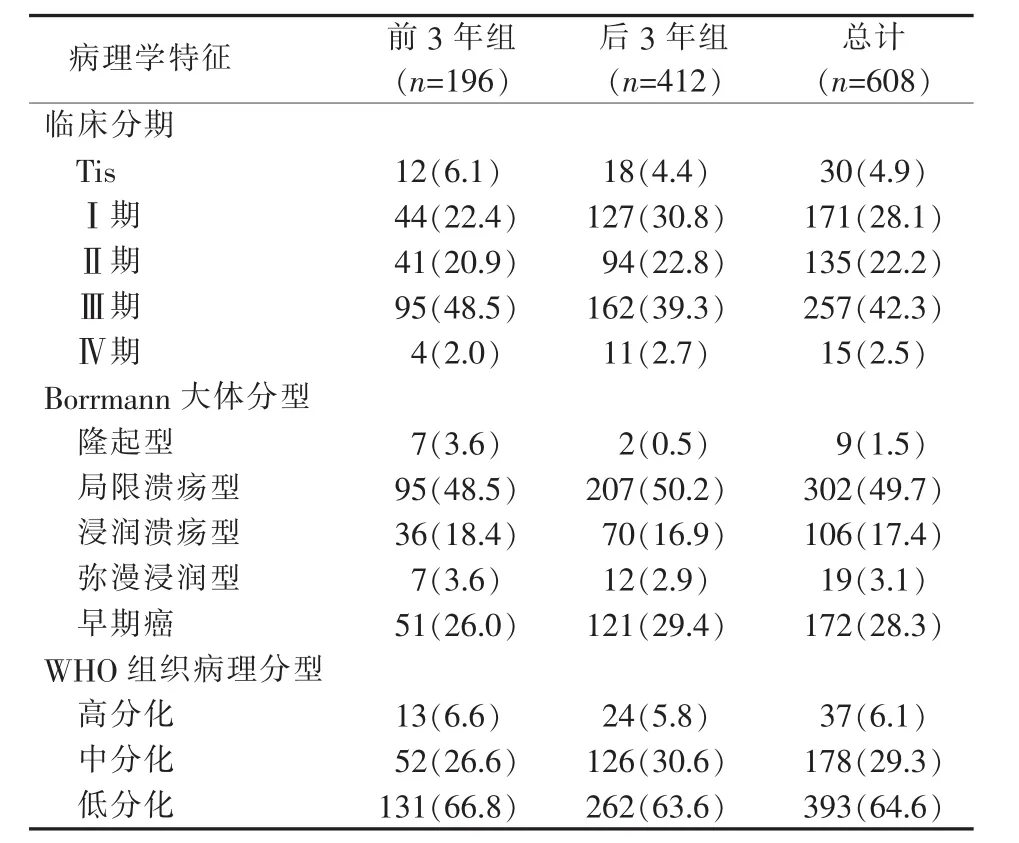
表2 患者病理学特征情况构成情况[n(%)]
讨 论
近年来,虽然胃癌的死亡率较以往有下降趋势,我国与世界部分地区均发现此趋势[7-8]。但胃癌一直是我国发病率和死亡率最高的恶性肿瘤之一。由于症状非特异性、就诊晚、惧怕胃镜检查、临床诊断水平等众多因素造成我国胃癌患者进展期居多,早期胃癌少。许多患者确诊时已为时已晚,甚至已有远处转移。而肿瘤的分期对于患者的生存率有着非常大的影响。一项来自全国85家中心的研究包含了胃癌手术病例88 340例,其中早期胃癌17 187例,占19.5%[9]。本研究纳入胃癌患者608例,其中早期胃癌172例,占总数的28.3%,较以往的早期胃癌手术率已有提高,但对比日韩相关数据仍差距甚远。且术后临床分期为Ⅲ期的患者最多,共257例,占42.3%。大于60岁的老年胃癌患者共384例,占61.7%,其中最高龄的患者为89岁,超过80岁的患者共19例。随着社会老龄化的加剧,老年胃癌患者将越来越多,患者的基础疾病增多,处理复杂,对胃癌的诊治也提出了新的挑战。因此,提高早期胃癌的诊治水平,尽早发现肿瘤,仍是医师面临的一项重要课题。
本研究纳入的病例以户籍为江浙沪地区的患者为主,学历为小学及以下的共243例,占39.1%;中学学历者共332例,占53.4%。江浙沪地区患者占多数,学历较低的患者占多数。体检发现胃癌的患者仅35例,占5.6%。谢玲等[10]的研究发现,患者出现症状、就诊、确诊为胃癌的及时性与患者有无医保、不适主诉、常住地址等密切相关。不同学历的患者对于疾病的认识程度不同,对胃镜检查接受度的差异,就诊及检查的费用,医疗资源的分配等因素,对于能否尽早确诊都有影响。608例患者中共有24例患者有胃癌家族史病史,占3.9%。与散发性胃癌相比较,家族性胃癌患者可能具有预后较差、分化较低的特点[11]。但家族性胃癌患者相对较少,散发性胃癌患者明显更多。本研究对前3年诊断组与后3年诊断组进行比较,结果显示,我院早期胃癌的诊断率后3年较前3年有所上升,但进展期胃癌仍占多数。为达到提高早期胃癌诊断率的目标,必须重视早期胃癌的筛查。我国目前尚未推行人群大规模胃癌筛查。但根据我国国情和胃癌流行病学资料,我国胃癌筛查目标人群的定义为年龄≥40岁,且符合下列任一条者:①胃癌高发地区人群;②幽门螺旋杆菌感染者;③既往患有慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃、肥厚性胃炎、恶性贫血等胃癌前疾病;④胃癌患者一级亲属;⑤存在胃癌其他风险因素(如摄入高盐、腌制饮食、吸烟、重度饮酒等)[12]。对于目标人群进行血清学(包括血清胃蛋白酶原、胃泌素-17、幽门螺旋杆菌感染检测、肿瘤标志物检测)和(或)内镜筛查。
内镜筛查是最直接的证据,是诊断胃癌的金标准。但其也存在一定的局限性。本研究中有患者存在术前曾行胃镜检查,但病理结果为阴性或胃镜病理与术后病理不符的情况。同时,内镜设备、内镜检查的质量、内镜医师的诊断水平等会严重影响筛查的结果。通过对胃癌漏诊的总结分析,可注意以下几点,以避免漏诊[13-14]。①胃镜操作者需熟识胃癌及癌前病变的形态特征;②规范胃镜操作,充分、仔细地观察胃腔;③坚持长期对低级别上皮内瘤变患者的随访和复查;④及时处理高级别上皮内瘤变;⑤重视特殊类型的胃癌,如浅表扩散型早期胃癌、弥漫浸润型胃癌、形似胃炎样胃癌、胃淋巴瘤等。除了常规胃镜检查,目前放大内镜、色素染色、超声内镜、共聚焦内镜等技术的应用也有效提高了胃癌的检出率。对于高危患者进行重点随访,并行放大内镜和色素内镜等精检内镜检查是有必要的。不断地总结经验教训,开展交流学习,多学科讨论的模式,对于提高胃癌的诊断水平是有益的。
在提高早期胃癌诊断的同时,对于已经确诊的无法手术的胃癌患者,或不能耐受手术的老年患者,面临治疗上的困境,不少学者也已对转化治疗进行探索。但临床上对于病例的选择、疗效的评价、手术的时机等,还需要更多高质量的研究来证实。随着免疫学及分子生物学技术的发展,胃癌的免疫治疗也成为了新兴的治疗手段。
总而言之,在提高胃癌诊治水平的道路上还有很长的路要走。医学知识的普及、医疗资源的合理配置、经验教训的总结与交流、内镜技术的发展、基础研究的进展等共同作用,才能进一步提高我国胃癌防治的水平。

