鼓室内激素治疗突发性耳聋的疗效及影响因素分析
杨艳艳
048006山西晋城大医院耳鼻喉科
突发性耳聋为临床常见病,主要是由于突然发生的非波动性感音神经性听力损失,临床根据病情程度分为轻度、中度和重度,同时伴有恶心呕吐、耳鸣和眩晕等症状,且具有病情反复发作等特点,若治疗不及时,易导致听力受到损伤,进而影响患者日常生活[1]。目前临床对于该疾病的发生机制尚未明确,多数学者认为与免疫因素、病毒感染以及微循环紊乱等密切相关[2]。本研究对突发性耳聋患者实施治疗,并对影响因素进行分析,具体内容如下。
资料与方法
2017年6月-2018年8月收治突发性耳聋患者100 例,随机分为两组各50例。观察组男24例,女26例,年龄22~68 岁,平均(45.21±1.93)岁。对照组男25 例,女25 例,年龄23~68 岁,平均(45.78±1.82)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
纳入标准:①耳聋发病时间1~7 d,未接受其他治疗。②所有患者和家属均签署知情同意书。
排除标准:①伴有其他严重疾病,如精神疾病、造血系统异常以及血液系统疾病。②伴有意识障碍以及语言障碍,无法良好沟通。③各项临床资料不完善,无法顺利完成研究者。④伴有内听道肿瘤、中耳炎以及内耳畸形。
方法:①对照组实施地塞米松治疗,使用剂量为15 mg,静脉滴注,连用3 d 后改为10 mg/d,再连用3 d 后改为5 mg/d。②观察组实施鼓室内激素治疗,患者取仰卧位,将患耳朝上,给予1%丁卡因实施鼓膜表面麻醉,共5 min。于鼓膜前下象限部位进行穿刺,将甲基强的松龙作为注射药物[3]。待穿刺后,头部向健侧偏斜45°,将药物注入,于耳镜下对药液从下鼓室流至后鼓室情况进行观察,在3 min内缓慢注射,注射剂量在0.4~0.5 mL,需保证针头在鼓膜部位,治疗结束后将针头拔出。告知患者保持头位0.5 h,并叮嘱禁止说话和吞咽,隔日注射1次,共5次。

表1 两组患者临床疗效比较(n)
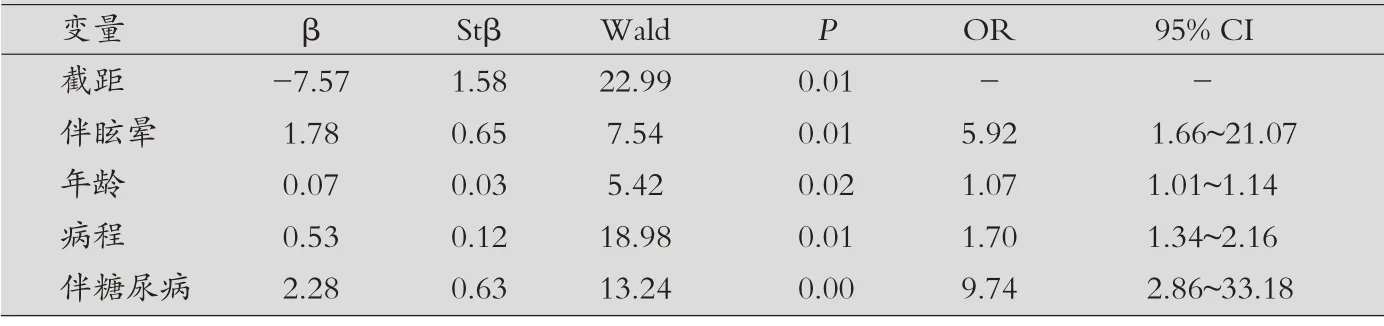
表2 影响鼓室内激素治疗突发性耳聋的多因素分析
观察指标:对比两组治疗效果及对影响因素进行分析。
统计学方法:数据应用SPSS 26.0 软件分析;计数资料以[n(%)]表示,采用χ2检验;应用Logistic 回归分析进行多因素分析;P<0.05为差异有统计学意义。
结 果
两组患者治疗效果比较:观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05),见表1。
影响鼓室内激素治疗突发性耳聋的多因素分析:伴眩晕、年龄、病程和糖尿病与疗效具有密切关联,即年龄越大、病程越长、伴有眩晕、糖尿病者疗效差,见表2。
讨 论
研究显示,突发性耳聋的发病机制尚未明确,但研究认为与自身免疫系统具有密切关联,若存在血浆补体C3bc 水平升高,则提示机体存在补体激活情况[4-5]。研究认为,糖皮质激素主要是通过糖皮质激素受体而发挥作用,且经耳蜗GRs含量测定,相比前庭组织较高,内耳GRs 的存在提示皮质激素在细胞水平中能够对内耳功能造成直接影响,皮质激素能够应用于内耳和中耳疾病中,比如自身免疫性内耳疾病、梅尼埃病和SSHL[6]。
本次研究中,通过给予鼓室内分别注入甲基强的松龙、地塞米松治疗,其甲基强的松龙治疗效果更为显著,其在人体外淋巴液和内淋巴液中具有较高的药物浓度,且持续时间较长。故此,应将甲基强的松龙作为糖皮质激素经鼓室给药的首选药物[7]。且在鼓室内将类固醇药物进行灌注,其能够通过圆窗膜进行直接吸收,由此促进外淋巴中的药物浓度明显提高。而从影响鼓室内激素治疗突发性耳聋的多因素分析可见,伴眩晕、年龄、病程和糖尿病与疗效具有密切关联[8]。
本研究数据显示,观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。伴眩晕、年龄、病程和糖尿病与疗效具有密切关联,即年龄越大、病程越长、伴有眩晕、糖尿病者疗效差。
综上所述,鼓室内激素治疗突发性耳聋效果显著,早期治疗具有较高安全性,值得进一步推广与探究。

