比较两种方法对有晶状体眼ICL术后拱高的影响
罗丽佳
长沙爱尔眼科医院屈光手术专科 410000
有晶状体眼ICL 是一种屈光性晶状体,放置于虹膜后面及晶状体前面,并在睫状沟水平固定[1],为了不和自然晶状体前囊相接触,ICL 朝前方拱起一定高度。UBM 一方面能够清晰扫描包括睫状沟在内的眼球后房结构[2];一方面能够探测眼前节结构,ICL 的长度可通过测量睫状沟直径来明确。本研究对110 例行ICL 植入术的患者分别采用传统方法和UBM 两种方法测量睫状沟的直径,并分析了患者的术后拱高,现将研究结果报告如下。
1 资料与方法
1.1 资料
本研究对象为2018年1月~2018年9月我院收治的110 例(200 眼)行ICL 植入术的近视散光患者,患者的术前球镜度数为-500~-23.00DS,平均度数-12.28DS;中央角膜厚度(CCT)为455~628μm,平均厚度为522μm;最佳矫正视力0.3~1.1。所有患者全部符合以下标准:前房的深度≥2.8mm;角膜的横径≥11.0mm;眼压为10~21mmHg(1kPa=7.5mmHg);角膜的内皮细胞计数>2200mm-2;没有眼部活动性炎症和其它眼科疾病,晶状体透明。常规方法组55例(100 眼):将角膜3 点钟~9 点钟的直径作为ICL 长度。UBM 组55 例(100 眼),将3 点钟~9 点钟的睫状沟距离作为ICL 长度。根据STARR 公司的建议,若患者的前房深度<3.5mm,则ICL 长度在白到白的基础上加0.5mm;如果前房深度>3.5mm,则ICL 长度在白到白的基础上加1.0mm。
1.2 方法
实施表面麻醉,在术前1h 充分散瞳,在颞侧作一宽度位3.2mm 的透明胶膜切口,将黏弹剂注入前房,使用助推器把ICL 植入后房,使其居中,冲洗掉黏弹剂。术后使用7d 妥布霉素迪赛米松滴眼液。助推器与ICL 均购自瑞士公司[3]。
1.3 观察指标
随访半年,检查两组患者的屈光度、ICL 和透明晶状体间隙、角膜厚度、拱高、视力、ICL 长度和度数、中央前房深度。应用购自德国Oculus 公司的Pentacam HR 三维眼前节分析诊断系统检查患者的LCL 和透明晶状体间隙,以及中央前房深度。
1.4 统计学方法
本研究应用SPSS19.0 统计学软件进行处理,P <0.05 为差异有统计学意义。
2 结果
2.1 两组患者的一般资料比较
年龄、性别、ICL 长度、ICL 度数、CCT、等效球镜度数以及中央前房深度等一般资料,两组患者之间没有统计学差异(P >0.05),如表1所示。
表1:两组患者的一般资料比较(±s)
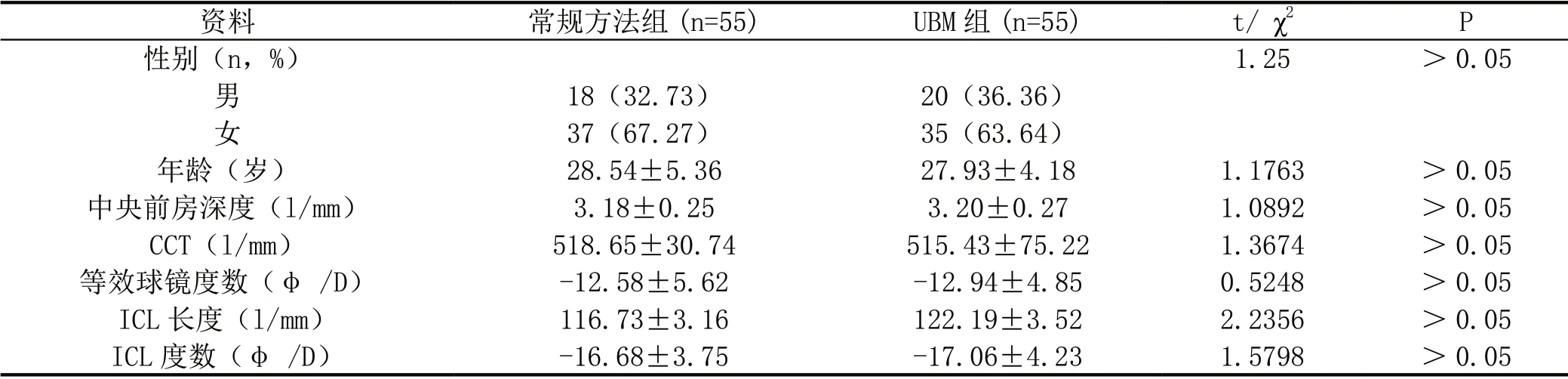
表1:两组患者的一般资料比较(±s)
资料 常规方法组(n=55) UBM 组(n=55) t/ χ2 P性别(n,%)1.25 >0.05男18(32.73)20(36.36)女37(67.27)35(63.64)年龄(岁)28.54±5.36 27.93±4.18 1.1763 >0.05中央前房深度(l/mm)3.18±0.25 3.20±0.27 1.0892 >0.05 CCT(l/mm)518.65±30.74 515.43±75.22 1.3674 >0.05等效球镜度数(φ /D)-12.58±5.62 -12.94±4.85 0.5248 >0.05 ICL 长度(l/mm)116.73±3.16 122.19±3.52 2.2356 >0.05 ICL 度数(φ /D)-16.68±3.75 -17.06±4.23 1.5798 >0.05
2.2 两组患者的术后拱高比较
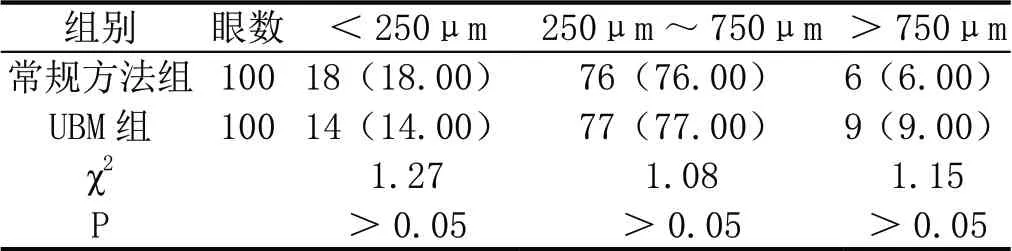
表2:两组患者的术后拱高比较(n,%)
UBM组拱高(465.17±218.54)μm;常规方法组(448.39±195.68)μm,差异没有统计学意义(P >0.05)。拱高的理想范围约250μm~750μm,两组的理想拱高所占比没有统计学差异(P >0.05),如表2所示。
3 讨论
目前,多项报道都证实了ICL 矫正近视稳定、有效和安全。通常,用ICL 后表面、晶状体前囊二者的距离(拱高,vault)来表示ICL 与晶状体之间的距离[4]。手术成功与否,往往取决于拱高,最理想的拱高大约为500μm,即一个中央角膜的厚度。如果拱高太高,很可能会损伤角膜内皮,导致前房变浅,甚至造成色素播散性青光眼或者瞳孔阻滞。如果拱高太低,则很可能与自然晶状体前囊相互接触,导致白内障。角膜水平直径指的是白至白的距离,该距离无法代表睫状沟的水平直径[5],因此选择ICL 的长度时可能存在偏差。
资料显示[6]:拱高超过90μm 便能够预防ICL 术后白内障;若拱高超过150μm,ICL 便无法接触晶状体,拱高最高应控制在<1350μm。本研究中,拱高<250μm 的所占比,传统方法组较高;而拱高>750μm,则UBM 组的所占比较高,但组间比较差异不明显(P >0.05).
总而言之:与传统方法相比,采用UBM 测量出的数据,更能够真实、客观的反映出睫状沟的距离,从而位ICL 长度的选择提供参考依据。

