单孔腹腔镜下直器械间的“小三角”操作模式的临床体会
龚 瑶,唐均英
(重庆医科大学附属第一医院,重庆,400016)
单孔腹腔镜手术的理念优于传统多孔腹腔镜手术[1]。与多孔腹腔镜手术相比,单孔腹腔镜手术具有术后疼痛轻、康复快、美容效果好等优势,尤其美观优势是大多数女性患者选择单孔手术的主要原因[2]。但其也具有技术难点,如器械的相互干扰、视野的局限等,限制了单孔腹腔镜技术的广泛开展[3]。此外,有学者认为,单孔腹腔镜下三角操作关系的缺失,降低了手术操作性[4-7]。事实上,单孔腹腔镜下的三角操作并未消失,只是操作角度变小,我们称之为“小三角”操作。本文在临床手术经验及体外实验的基础上,通过形成“小三角”的一角两边三线,重点论述“小三角”操作模式在单孔腹腔镜下的作用及实现途径。
1 腹腔镜下的三角操作与交叉操作
常规多孔腹腔镜下,器械由不同位置进入腹腔,器械间可形成三角关系进行操作,即为三角操作(图1A)。多孔腹腔镜手术中以三角操作为主,交叉操作为辅(图1B),交叉操作几乎无用武之地,有经验的术者甚至避免使用交叉操作,可谓“大三角小交叉”。这种情况在单孔腹腔镜手术中发生了改变。单孔腹腔镜手术时器械均经肚脐单一切口进入,远端的三角关系减弱,但并未消失,只是角度减少,即为“小三角”(图1C)。同时左右器械交叉操作可提供相对广阔的操作空间(图1D),可减少器械间的打架,更适合单孔腹腔镜手术[8],可谓“小三角大交叉”。单孔相关的文章常提出单孔腹腔镜下“三角关系”缺失的论断。但我们认为“三角关系”只是减弱,并未消失。这种弱化的“小三角”操作在单孔中仍具有重要作用[2,9]。
2 小三角操作在单孔腹腔镜手术中的作用
单孔腹腔镜的手术医师强调更多的是交叉操作。我们的经验是,“小三角”操作在单孔腹腔镜手术中同样有用。以妇科手术为例,妇科腹腔镜操作动作可分三大类:切、剥与缝。切:切输卵管、子宫、淋巴结等;剥:剥卵巢包块,挖肌瘤;缝:缝合重塑卵巢,缝合阴道残端、肌瘤瘤腔等。对于常规的切、剥等动作,交叉操作活动空间大,优势明显,无需三角操作即可完成(图2A)。但对于精细操作及缝合,小三角操作更具优势。如在淋巴结清扫术中,因淋巴组织质软易碎,两枚器械必须近距离操作,此时小三角操作较交叉操作更具优势。卵巢囊肿剥除术中需分清剥离层次时,小三角的精细操作更容易完成手术(图2B)。缝合操作中,小三角操作优势更为明显。缝合操作可分为持针、进针与拔针三个步骤。持针动作可单手完成,也可两器械形成“小三角”完成,但很难通过器械交叉操作完成。这与中国人使用筷子有相似之处。器械持针好比使用筷子夹持食物。夹持食物时,筷子前端形成的是“小三角”(图2D),如果形成“交叉”,筷子很难完成夹持动作(图2E)。
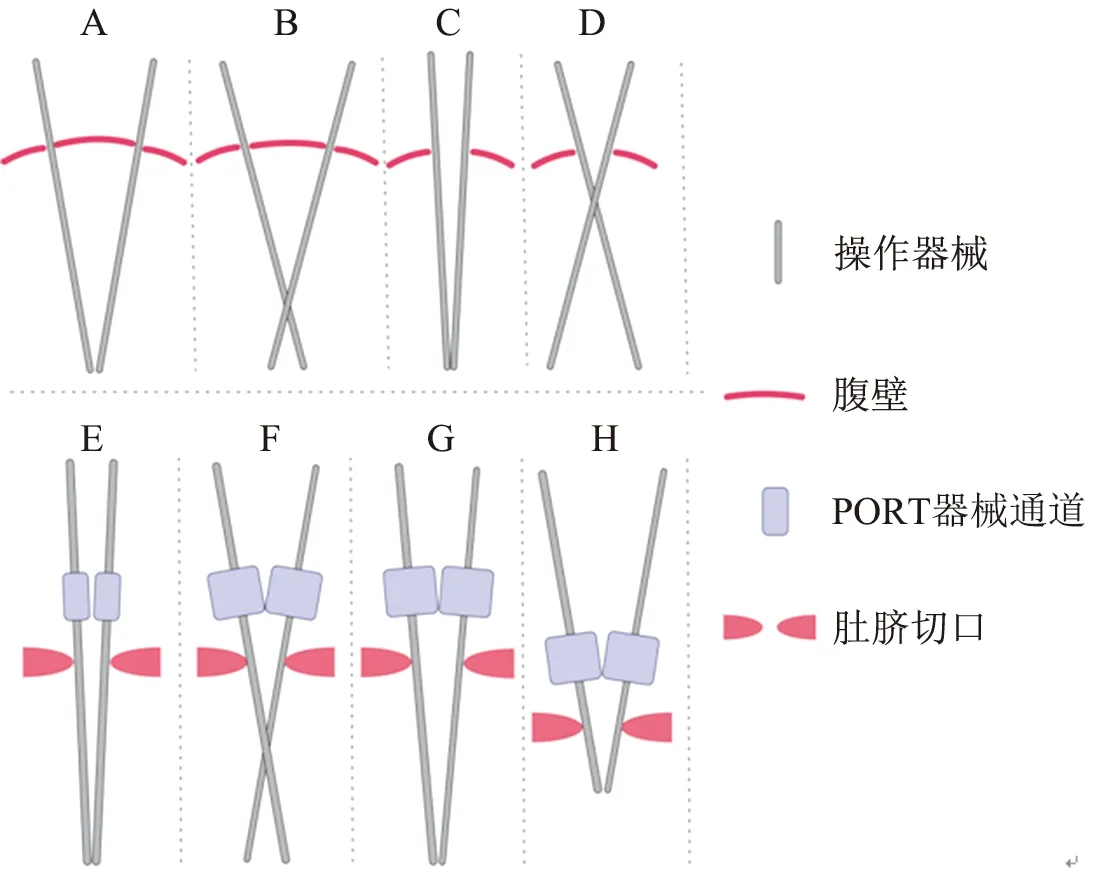
图1 腹腔镜下的三角操作与交叉操作
3 形成小三角的“一角两边三线”
图3为单孔腹腔镜直器械操作的模拟图,具体包括“一角两边三线”,“一角”指两器械形成的小三角,即A角。“两边”即两器械,为直器械。可弯曲器械或可活动关节器械形成三角操作的原理与直器械有一定差异,不属本文讨论范畴。“三线”包括B、C、D线。B线位于肚脐水平,其长度代表肚脐切口大小;C线位于入路平台(port)的器械通道水平,代表此处器械之间可靠近的最小距离;D线即操作手水平,表示器械手柄、操作手可靠近的最小距离。
根据此模拟图,我们可以看出,阻碍直器械形成“小三角”即A角的原因包括:(1)A角B线间距过大,即操作目标远离肚脐水平。图1F显示腹腔内操作目标远离肚脐,因肚脐切口的限制及腹腔外的干扰,器械间只能交叉操作;图1H显示在肚脐切口大小、腹腔外干扰不变的情况下,操作目标靠近肚脐则可形成“小三角”。(2)B线过短,即肚脐切口过小。与图1G相比,图1F肚脐切口更小,则器械远端交叉,难以形成“小三角”操作。(3)C线太长,即port器械间距过大。(4)D线过长,即器械手柄及操作手之间可靠近的最短距离较大,器械手柄间的干扰较大。(5)“两边”过大、较短,即直器械粗、短。器械越粗、越短,越不容易形成三角。(6)B、C线间距过小,即port与肚脐之间的距离过小。B、C线长度一定的情况下,其间距越短,越不容易形成小三角。

图2 单孔腹腔下的“小三角”操作
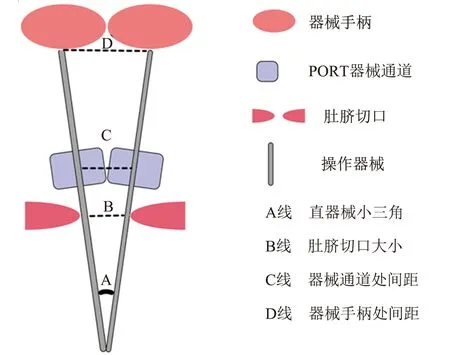
图3 单孔腹腔镜直器械形成“小三角”的一角两边三线
4 实现小三角操作的方法
针对以上原因,实现“小三角操作”的方法为:(1)操作目标靠近肚脐(缩短A角B线间距)。对于操作目标位置固定的操作,这一点无法实施,但它可解释以下现象:盆腹腔淋巴结清扫术中,腹主动脉旁低位淋巴结、髂总淋巴结等离肚脐切口更近位置的操作较容易进行,而切除较远距离的闭孔淋巴结则较困难。子宫底瘤腔的缝合较阴道残端更容易,因为子宫底处离肚脐近,更容易形成“小三角”操作。单孔腹腔镜手术在较矮的患者中操作比高的患者容易,因为身材矮的患者操作目标离肚脐更近。对于操作目标相对活动的器官组织,根据这一原则,我们可将目标尽量靠近肚脐。如卵巢皮质的缝合,可将卵巢尽量牵拉靠近肚脐;子宫瘤腔的缝合,可让举宫助手尽量上推子宫、靠近肚脐。(2)扩大肚脐切口(延长B线)。单孔下3 cm的肚脐切口较1.5 cm的切口操作顺畅,部分原因在于大切口有助于形成“小三角”操作。但大切口增加术后脐疝的发生率[10],势必影响术后美容效果,有悖于我们选择单孔的初衷。(3)减少腹腔外干扰(缩短C线及D线,增加BC、CD线间距)。笔者此前谈到采用“三位一体”的思路认识及处理单孔下腹腔外水平、肚脐水平、腹腔内水平器械间的干扰[3]。更进一步说,减少三个水平干扰的目的之一是为形成“小三角”创造条件。因此,使用更小内径(间接延长B线)、更小手柄的器械(缩短D线)及小器械通道(缩短C线)均有助于减少腹腔外水平的干扰,有助于形成“小三角”操作。
小的Port有助于单孔的操作,针对此,我们进行了相应的体外实验,具体实验方法可参阅已发表文献[11]。实验中,我们选择大小不同的器械通道进行操作,器械间距分别为1.8 cm(图2F)、3.6 cm(图2G),进行针对活动目标的双手缝合,缝合时间分别为(12.1±0.3)s与(18.6±0.5)s,差异有统计学意义(P<0.01),提示小的器械通道可提高缝合效率。其主要原因在于缝合过程中小器械通道更容易形成“小三角”操作,因此缝合耗时更短。我们设计的小器械通道已获批专利,并已完成百余台单孔腹腔镜手术,初期手术数据已发表[12](图2C)。龚文敬等[9]采用与我们类似的设计方案,利用切口保护套、手套及小器械通道制作单孔Port,采用单孔腹腔镜手术治疗顽固性便秘取得一定成果。作者认为,此装置可形成操作三角,避免器械间的“打架”,可提供更大的操作空间,使手术更加便利顺畅,利于患者安全。
此外,使用长短结合的器械(间接缩短D线)及加长器械(增加CD间距)均有助于减少器械干扰[3]。增加Port与肚脐之间的距离(增加BC间距),也有助于“小三角”的形成。
需要指出的是,本文论述的主体及模拟图只包含两个直器械,实际操作中,至少还有腹腔镜的加入。镜体的大小、位置会影响“筷子效应”[3],对“小三角”的形成也有干扰。镜体越大,占据的肚脐空间越大,间接缩短B线,操作器械更不容易形成“小三角”。因此,5 mm的腹腔镜较10 mm的更适合单孔下操作。此外,镜体处于两枚器械之间,也会阻碍“小三角”的形成,妨碍操作,因此单孔操作中需及时调整镜体位置,避免镜体被夹在操作器械之间。
综上,“小三角”操作在单孔腹腔镜手术中具有重要作用。在“一角两边三线”的基础上,认识“小三角”操作,了解妨碍“小三角”操作形成的原因及对策,有助于我们理清单孔器械的改进方向,少走弯路,同时可帮助手术医生认识手术操作的方式,分析操作困难的原因,进一步提高操作技能,降低手术风险,保证患者安全。

