经自然腔道取标本手术在完全腹腔镜中高位直肠癌根治术中的应用体会
丁轶人,宋 军,江 涌,赵 伟,周武元
(徐州医科大学,江苏 徐州,221000)
我国结直肠癌的发病率、死亡率在恶性肿瘤中分别排第四位[1]、第五位[2]。目前在结直肠癌的手术治疗中,腹腔镜手术已成为首选术式,在临床上得到广泛开展与应用[3-4]。而经自然腔道取标本手术(natural orifice specimen extraction surgery,NOSES)与腹腔镜技术相结合,可实现腹部无辅助切口的完全腹腔镜结直肠癌根治术,避免了常规腹腔镜手术经腹部切口取标本导致的腹部切口感染、切口疝、切口肿瘤种植等并发症[5],同时腹部手术后“无痕”,取得了良好的美容效果。2016年1月至2018年9月我院对符合NOSES条件的中高位直肠癌患者施行NOSES完全腹腔镜中高位直肠癌根治术,效果良好。现将结果报道如下。
1 资料与方法
1.1 临床资料 选取2016年1月至2018年9月我科收治的符合NOSES条件的72例中高位直肠癌患者,尊重患者的知情同意权,告知针对患者的病情可选择NOSES与常规腹腔镜手术,并告知两种术式的做法、相关并发症及费用等,由患者自愿选择术式。72例患者分为NOSES组与对照组(行常规腹腔镜手术),每组36例。两组患者性别、年龄、体质指数(body mass index,BMI)、肿瘤大小、部位等一般资料差异无统计学意义(P>0.05),见表1。本研究经过医院伦理委员会通过,患者签署知情同意书。
1.2 手术方法 全身麻醉,患者取截石位,头低足高15°,常规消毒铺无菌单,脐部做1.0 cm切口,建立CO2气腹,压力维持在12~15 mmHg,按五孔法于对应部位穿刺Trocar,建立手术操作通道。常规腹腔镜探查未见肿瘤远处转移,采取中间入路法,解剖显露肠系膜下动静脉根部并闭合切断,同时清扫此处淋巴结、脂肪组织,按直肠癌的全直肠系膜切除原则游离乙状结肠系膜、直肠系膜,并裁剪乙状结肠系膜,于肿瘤上缘10~15 cm处切断乙状结肠系膜并裸化此处肠管,同理于肿瘤下缘约5 cm处切断直肠系膜,并裸化此处肠管。
1.2.1 NOSES组 肿瘤下缘约4.0 cm处用7号丝线结扎直肠肠管(图1),用超声刀于肿瘤下缘约5 cm处离断直肠,直肠断端予以碘伏纱条消毒,助手再次消毒会阴部并扩肛,碘伏纱布消毒肛管直肠腔,将管型吻合器抵钉座送入盆腔(图2),根据乙状结肠长度,于肿瘤上缘10~15 cm处预定为肠管离断线,超声刀打开离断线下约2 cm肠壁,碘伏纱条消毒肠腔后,将吻合器抵钉座放入近端肠腔(图3),用切割闭合器闭合切断乙状结肠(图4),抵钉座尖端由闭合线中间穿出(图5)。经肛门保护套内伸入卵圆钳(图6),标本经直肠肛门完整拖出(图7、图8)。术区腹盆腔用稀释络合碘、生理盐水冲洗后,镜下切割闭合直肠端,将残端置入标本袋取出。管型吻合器经肛门置入,与近端肠管内的吻合器抵钉座对接(图9),完成吻合。盆腔注入适量生理盐水,水位超过吻合口,通过肛门充气,观察吻合口处无气泡冒出。确定吻合可靠后再次用蒸馏水冲洗腹腔,检查无出血后于吻合口旁放置引流管一根,引出体外,撤出器械,放气腹,缝合腹壁切口(图10)。
1.2.2 对照组 距肿瘤下缘约5 cm处用腔镜直线切割闭合器离断肠管。下腹部做5.0 cm切口,逐层入腹,置入切口保护器,距肿瘤上缘10~15 cm处以荷包钳夹闭并穿入荷包线,切断远端肠管,移除标本,结肠端肠管内置入管型吻合器抵钉座,收紧荷包线打结固定。助手再次消毒会阴部并扩肛,用稀释络合碘灌洗肛管直肠腔后,将管型吻合器由肛门置入,与结肠内的吻合器抵钉座对接,完成吻合。证实吻合确切及冲洗、引流方法同NOSES组。

图1 肿瘤下缘约4.0 cm处结扎直肠肠管 图2 吻合器抵钉座送入盆腔

图3 吻合器抵钉座放入乙状结肠肠腔 图4 切割闭合器闭合切断乙状结肠
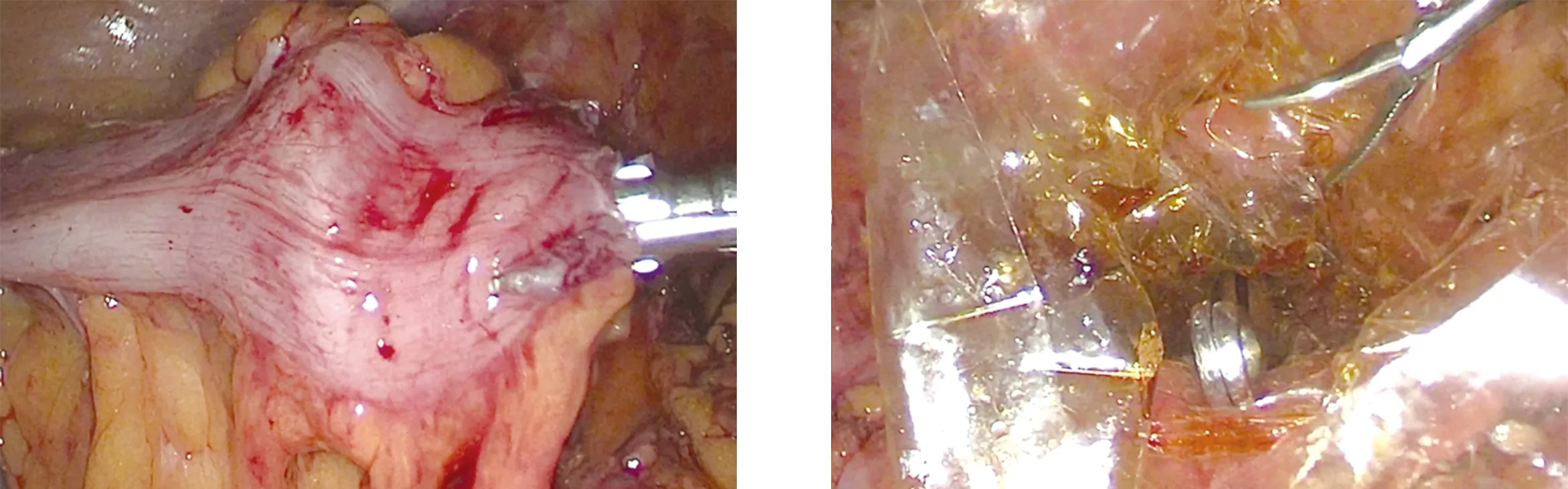
图5 抵钉座尖端从闭合线中间穿出 图6 经肛门保护套内伸入卵圆钳
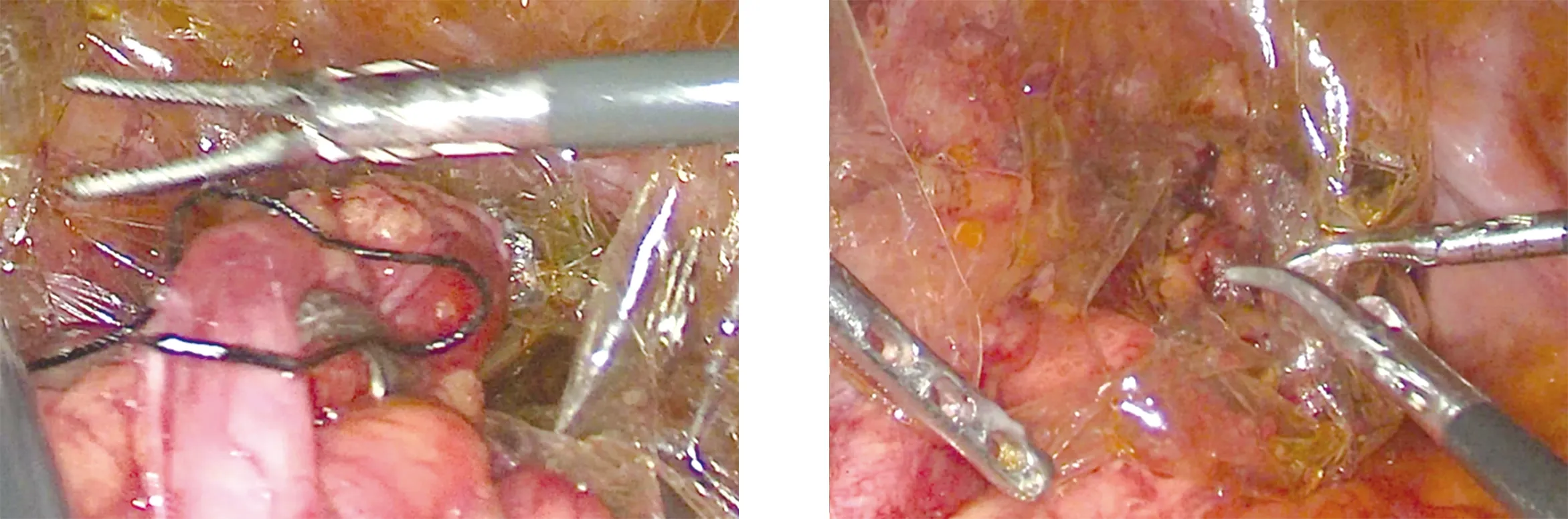
图7 在保护套内卵圆钳夹住标本 图8 标本经直肠肛门完整拖出

图9 吻合器抵钉座对接 图10 腹壁切口
1.3 观察指标及评价标准 术中观察指标:术中失血量、手术时间;术后观察指标:术后1~3 d疼痛评分、首次下床活动时间、首次肛门排气时间、住院时间、切口感染、腹腔感染、切口出血、切口疝、吻合口出血、吻合口漏、复发等情况。

2 结 果
患者均顺利完成手术,无中转其他术式,术后康复出院。两组术中出血量、手术时间差异无统计学意义(P>0.05),NOSES组术后疼痛、首次下床活动时间、首次肛门排气时间、住院时间优于对照组,两组差异有统计学意义(P<0.05),见表2。术后两组均未发生切口出血、切口疝、腹腔感染、吻合口出血、吻合口漏,对照组发生切口脂肪液化1例;术后随访6~32个月,均无肿瘤复发。


组别性别(n)男女年龄(岁)BMI(kg/m2)肿瘤环周直径(cm)肿瘤距肛门位置(n)<10 cm≥10 cmNOSES组171961.5±3.123.5±3.22.7±0.21917对照组201660.4±3.524.2±3.52.6±0.41818t/χ2值0.4901.4110.8860.4510.056P值0.4790.1630.3780.6480.814


组别术中出血量(mL)手术时间(min)首次下床时间(d)首次肛门排气时间(d)住院时间(d)术后疼痛评分第1天第2天第3天NOSES组79.3±65.1130.5±17.31.40±0.791.70±0.576.10±2.104.01±0.792.71±0.510.72±0.59对照组85.8±73.0125.1±30.52.21±0.722.80±0.758.20±1.504.80±0.903.20±0.891.10±0.71t值0.2300.5332.6254.0451.7453.9802.3572.623P值0.8200.5990.0150.0010.0130.0020.0210.011
3 讨 论
常规腹腔镜中高位直肠癌手术因需做腹壁辅助切口完成标本取出、消化道重建,因此并非严格意义上的完全腹腔镜直肠癌根治术,并且会引起切口相关并发症,如术后切口疼痛、出血、感染、切口疝、切口下肠粘连、切口肿瘤种植等。大宗病例统计显示,常规腹腔镜直肠癌手术后切口感染率约为9%[6],切口疝发生率为0.5%~3%[7],切口肿瘤细胞种植发生率为0~3.9%[6]。而NOSES的出现,对于有适应证的中高位直肠癌患者,可达到完全腹腔镜直肠癌根治术,同时避免了腹壁辅助切口相关并发症的发生。但NOSES也有一定的适应证与禁忌证,术中对无菌、无瘤的要求与常规腹腔镜手术一致,同时也与常规腹腔镜手术一样,应对术后患者的功能性指标(如排便排尿功能、性功能等)的评估、肿瘤复发情况进行随访。
3.1 NOSES的定义及适应证、禁忌证[8]NOSES是指使用腹腔镜器械、经肛门内镜或软质内镜等设备完成腹腔内手术操作后,经自然腔道(直肠、阴道等)取出手术标本的腹壁无辅助切口手术。其与常规腹腔镜手术最大的区别在于标本经自然腔道取出,避免了腹部辅助切口,术后腹部仅留有几处微小的Trocar疤痕。NOSES的适应证主要包括:肿瘤的侵润深度以T2~T3为宜;经直肠NOSES的标本环周直径<3 cm,经阴道NOSES的标本环周直径以3~5 cm为宜;NOSES的相对适应证包括:肿瘤局部病期较晚,病灶较大,肥胖患者(BMI>30 kg/m2)。但在临床工作中还需结合患者的实际情况、术中患者肠系膜肥厚程度、自然腔道解剖结构等情况而定。应遵守无瘤无菌原则,当肿瘤标本不易经直肠或阴道取出时,应适时中转为常规腹腔镜手术,经腹壁辅助切口取出,治疗质量与患者的安全永远是第一位的。
3.2 NOSES术中的无菌及无瘤操作 NOSES术中的无菌与无瘤操作是备受关注的问题。通过术前充分的肠道准备,我们的做法是对拟施行NOSES的患者,入院后进行无渣饮食,术前1 d开始口服复方聚乙二醇电解质散,进行肠道准备,术中预防性使用包括针对需氧菌及厌氧菌的抗生素,抗生素在切开皮肤30 min前使用,如果手术时间超过3 h,可于术中追加一次。术中吸引器密切配合,切开肠管前,在肠管下方垫纱布,肠管切开后及时吸净肠内渗液,术中使用碘伏纱布及时消毒处理肠管断端,纱布使用后及时置入标本袋中,待取标本时一并取出,腹腔用稀释络合碘、生理盐水及蒸馏水冲洗,可有效避免术后腹腔感染。而NOSES术中的无瘤操作与常规腹腔镜的区别在于标本切除后的处理。标本切除后置入标本袋内,取标本时避免过度牵拉、标本袋破损,标本取出后腹腔用稀释络合碘、生理盐水及蒸馏水逐次冲洗腹腔,可达到无瘤技术的要求。经过规范的无菌无瘤操作,临床资料显示[9],腹腔镜直肠癌全直肠系膜切除术经直肠取出标本目前未发现开放肠腔可增加细菌污染腹腔、癌细胞播散的发生。
3.3 NOSES术后评价[8]NOSES术后在院期间的评价指标主要包括:(1)术后疼痛,主要采用视觉模拟评分法;(2)首次下床活动时间;(3)首次肛门排气时间;(4)住院时间;(5)术后并发症(切口出血、切口感染、切口疝、腹腔感染、吻合口出血、吻合口漏、切口种植等);(6)围手术期死亡率等。本研究,两组术中出血量、手术时间差异无统计学意义(P>0.05)。两种术式的区别在于:对照组有腹壁切口、开腹关腹操作,NOSES组无腹壁切口,但存在腹腔内切除标本取标本的操作,因此两种手术在手术时间、出血量方面差异无统计学意义。对照组术后发生切口液化1例,两组均无其他并发症发生。NOSES组术后疼痛评分、首次下床活动时间、首次肛门排气时间、住院时间优于对照组(P<0.05),其原因主要是NOSES无腹壁切口,因此腹壁无瘢痕,美容效果好,患者心理满意度高,术后疼痛轻,可早期下床活动,术后恢复优于对照组。
综上所述,NOSES完全腹腔镜中高位直肠癌根治术切实可行,术后腹部无辅助切口,具有疼痛轻、下床活动早、肛门排气早、住院时间短、康复快、腹部“无痕”、美容效果好等优点,因此可在符合条件的患者中推广应用。其近远期总体疗效尚需大样本前瞻性随机对照临床研究的进一步证实[10]。

