医改背景下军队医院建设存在的问题及应对策略
朱建军,刘 阳,孙志东
伴随国家深化医药卫生体制改革和军队医疗保障制度改革的持续推进,军队医院的发展出现了一些新情况和新问题,在各种改革的大背景下,如何围绕军队卫勤保障打得赢的根本任务,谋求军队医院更好、更快、更持续的发展,是一个亟待解决的问题。
国家医药卫生体制改革涉及医疗卫生领域的方方面面,是一次触及利益的彻底变革,其体系、制度、方式的变化对军队医疗保障制度改革产生巨大影响:一方面军队医疗保障作为国家医疗保障体系的重要组成部分,两者密不可分,军队医疗保障制度与国家医疗保障制度有着共同的国家政策背景,军队医疗体系一定程度上需要依托地方医药卫生资源运行,军队医疗长期以来一直是地方医疗的有力补充;另一方面军队医疗在隶属关系、组织结构、运作机制、管理模式等方面又有别于地方医疗体系,基本上是一个相对独立的系统,在运转规律、经费补助和执行任务等方面有自身的特殊性。面对国家深化医药卫生体制改革的大趋势,军队医疗保障制度改革既迎来了改革进取的重要机遇期,也不可回避地要面对地方医疗保障体制改革带来的各种挑战。
1 医改背景下军队医院建设面临的主要问题
1.1 军队医疗经费跟国家医疗经费投入的差距在拉大随着我国综合国力的不断提升,特别是国家经济实力的增强,对卫生事业投入的经费总量不断增加。新医改前三年,中国卫生总费用年平均增长速度达13.18%,远高于同期GDP的年平均增长速度[1],2017年我国财政医疗卫生支出年预算安排14044亿元,是医改启动前2008年的4.4倍,比2016年同口径支出增长5.1%,比同期全国财政支出预算增幅高 1.9个百分点,医疗卫生支出占全国财政支出的比重提高到了7.2%,增加了2.2个百分点[2]。人均医疗消费水平持续增高,报销比例持续走高,个人付费比重不断下降[3]。
从全球水平来看,由于人口基数比较庞大,中国医疗卫生费用总量和人均卫生费用还不算高,但是卫生总费用的增长速度是非常快的。据统计,1996年—2013年,我国卫生总费用平均增长速度达到12.5%,超过同期GDP平均增长速度近3个百分点。卫生费用占国内生产总值的比重从1996年的3.81%增长到2013年的5.57%。相比而言,近年来我国国防经费增长虽然相对平稳,但军队卫生费占国防费的比例却一直不高,军队卫生费缺口有增加趋势,军队经费保障跟地方的差距也不断增大。数据统计显示,仅军队师级医院卫生经费缺口2007年就为 219.6%,2009年为 314.6%,2010年为 291.9%,2011年为394.1%,2012年为392.6%,经费缺口持续加大[4]。
1.2 军队医院面临病员量减少的情况地方实行分级诊疗制度以后,地方医疗资源配置更加合理,医疗卫生机构分工协作机制基本形成,基层首诊、双向转诊、急慢分治、上下联动的分级诊疗模式逐步形成。地方医疗卫生机构定位更准,各级医院职责更加明确。城市三级医院主要提供危急重症和疑难杂症的诊疗服务,城市二级医院主要接受三级医院转诊的急性病恢复期患者、术后恢复期患者及危重症稳定期患者。县级医院主要负责县域内常见病、多发病诊疗以及急危重症患者抢救和疑难杂症向上转诊服务。基层医疗机构和康复医院、护理院等为诊断明确、病情稳定的慢性病患者等提供治疗、康复、护理服务。地方分级诊疗体系的重建,特别是基层首诊和双向转诊制度的建立,将使得军队医院面临地方病员数量急剧减少的情况。军队医院的生存状况遇到前所未有的挑战,以某师级医院为例,收治地方患者数量出现下降趋势。见表1。
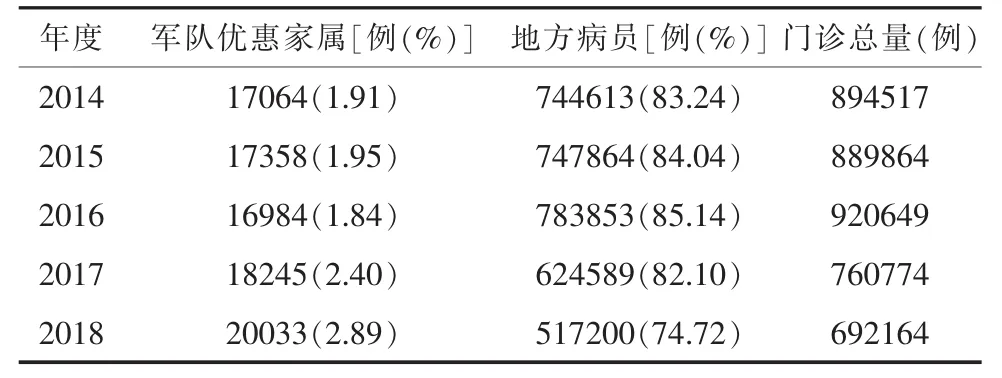
表1 2014年—2018年某师级医院门诊工作量统计
1.3 军队医疗机构获得的补贴比例下降地方公立医院改革是这次深化医改的难点,重在破除“以药补医”、创新体制机制、大力推进便民惠民措施,逐步建立维护公益性、调动积极性、保障可持续性的运行新机制。长期以来军队医院的卫生事业费主要依靠军队拨款和医院自筹,取消“以药补医”制度后,军队医院的药品收入不断下降(表2),军队医院为地方群众提供医疗服务的成本以及医疗经济核算必须与地方公立医院标准一致,如果军队医院得不到国家的政策性补贴,军队医院的经济运行将受到重大影响,军队医院收取地方患者越多亏损越多,军队医院为地方患者提供医疗服务的能力会大幅减弱。国家取消药品加成政策以后,完善了公立医院补偿机制,公立医院的补偿从服务收费、药品加成和财政补贴三种渠道减少为服务收费和财政补贴两个渠道。全国范围内政府对公立医院的财政补助占总运营成本不足10%,而药费占医院总收入40%[5]。地方医院药品零差价率的这部分损失将由医疗服务收费调整和政府财政补贴解决(公立医院取消药品加成后,城市医院和县级医院分别补助10%和20%的损失),军队医院目前还没有这一部分经费的补充。见表2。
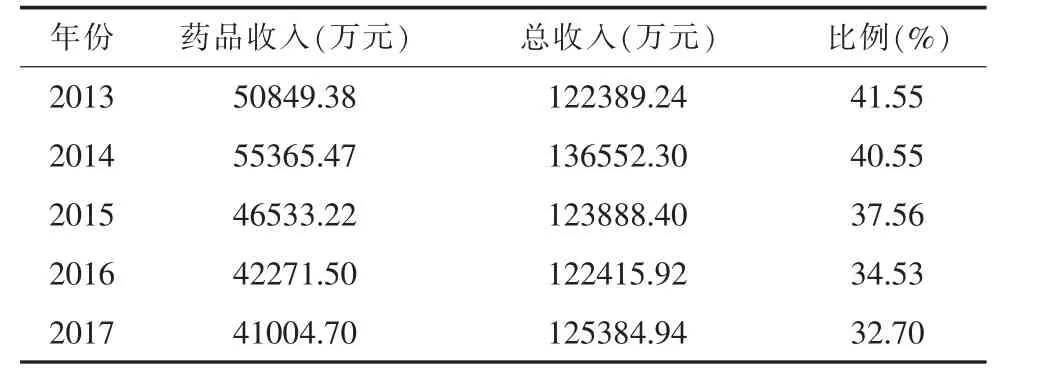
表2 某师级医院2012年—2017年门诊药费收入占医院总收入的百分比
2 医改背景下军队医院的主要应对措施
2.1 积极争取军地双方补助,扭转军队医院政策性亏损状态随着国家GDP的增长,医疗经费投入不断增加,因此需要继续呼吁不断增加医疗卫生事业费投入,与发达国家军人医疗保障水平尽量缩小差距,尽量减少军地人员医疗保障水平之间的差距,逐渐满足军人的合理诊疗需求。同时提高军队医疗机构的服务水平与能力,保持与地方医疗机构平等获取病员的能力,避免军队医疗机构,特别是军队大型综合性医院,技术能力滞后于地方同级医疗机构的问题,使得军队医院能够参与市场公平竞争。一方面应该积极建立相关制度,积极争取地方财政对军队医院的补贴,另一方面军队医院要自己探索经费核发标准,扭转当前军队医院不同程度面临政策性亏损的状态。
2.2 军队医院和门诊医疗机构建立自己的联合体地方实施医疗联合体政策以后,特别是三级医疗体系的重建。患者直接从社区医疗机构转入相应级别的医院。这样一来军队医院,特别是中心级以上医院患者来源会直接减少,有的医院门诊量减到改革前的三分之一。因此军队医疗机构要加快建立自己的联合体,或者探索实施与地方社区医疗机构的技术合作,争取更多的患者,因为临床医学发展飞速,如果临床医师的救治数量少和病种分类少,技术力量将很快落伍或者很快会能力萎缩,这对于军队医院将来执行军事救援任务是非常不利的。
2.3 军队医院积极扩大救治范围从外军的保障范围来看,我军的救治范围比较小,仅仅涵盖了军人、军人子女(18周岁以下)和军人配偶(没工作没收入的家属)。为了保障军队医院的救治能力不降低,应该将所有军人家属,包括军人父母、子女和军人配偶纳入军队医疗减免范围。
随着国家医疗保障制度改革的推进,我国已经基本建立起覆盖全民的医疗保障体系。在国家医疗保障经费及投入不断增高的前提下,个人医疗支付比例则不断下降,人民群众的就医满意度不断提升。我国人均医疗保障水平也在不断提高,2015年全国对城乡居民医保的补助,由最初的每人40元增加到每人的420元。2013年,我国卫生总费用是31868.95亿元,人均费用2300元左右,排在世界第100位左右;卫生总费用占GDP的比重是5.57%,排在世界第120位左右。在卫生总费用中,政府卫生支出比例从2012年的30.0%,提高到2013年的30.1%;社会卫生支出从2011年的34.6%,提高到2013年的36.0%;个人自付比例从2011年的34.8%,下降到2013年的33.9%,医疗费用个人自付比例呈现出逐步下降的趋势。改革后农村居民应该住院而未住院的比例比10年前下降了近50%,患者应该进行治疗而不进行任何治疗的比例从改革前的14.3%下降到了2.5%,小病拖、大病扛的现象基本得到缓解[6]。
在国家医保改革的大背景下,军队医院将这些军属纳入减免范围,实际支出不高,但社会价值和积极影响大幅度提升,因为绝大部分军属都参加了各种形式的医保(城镇居民医保、城镇职工医保和新农合医保等),军队将军属的医疗保障拉到军队医院来医治,一方面将医保不能解决的部分给予报销;另一方面可以提高军队医院患者的数量,为军队医院维持正常的业务发展和技术提高提供了实践基础;最主要的是可以优化就医环境,实施军属优先,这样用较少的投入,获取较大的社会效益,让军人安心工作,享受职业带来的获得感,同时对于提高军人社会地位,让军人成为社会尊崇的职业都有实打实的说服力。

