剖宫产产妇再次妊娠子宫下段的超声影像学特征及临床价值
方琴琴
(浙江省仙居县下各中心卫生院 浙江 台州 317300)
随着近年来剖宫产率的不断升高,剖宫产后再次妊娠孕妇也随着增多,孕妇由于子宫瘢痕愈合不良、妊娠月份的增加、宫内压力增大,子宫可能会从其瘢痕处发生自然破裂,同时在分娩时会引起子宫破裂、大出血等严重并发症,严重危及着孕妇及胎儿的生命安全[1]。本文对剖宫产后再次妊娠孕妇子宫下段的超声影像特征进行观察,并分析临床应用价值,现报告如下。
1.一般资料与方法
1.1 一般资料
采用数字随机法,选取2018年1月至2019年1月于我院进行超声检查的孕妇210例,排除前置胎盘、胎儿畸形、羊水过多过少等孕妇,将孕妇分为观察组与对照组,观察组为子宫下段横切口剖宫产再次妊娠孕妇(n=120),年龄24~41岁,平均年龄(28.42±2.54)岁,孕周7~41周,平均孕周(15.91±3.23)周;对照组为顺产后再次妊娠孕妇(n=90),年龄22~39岁,平均年龄(27.95±2.83)岁,孕周7~40周,平均孕周(14.73±2.79)周;两组孕妇在年龄、孕周等一般资料方面对比差异不显著,无统计学意义,两组具有可比性(P>0.05)。本次研究均征得我院医学伦理委员会及孕妇家属的同意,并与孕妇家属签署知情同意书。
1.2 检查方法
本文采用美国GE P6彩色多普勒超超声仪,按照标准的检查规范,分别在孕12周前、孕20~25周、35周后对两组孕妇进行腹部超声检查,超声检查前充盈孕妇膀胱,取仰卧位,伸直双腿,使用腹部凸阵探头,探头频率选取2.5~5.0HMz,多次、不同切面对孕妇的子宫下段进行扫描,以观察孕妇的子宫肌层有无开裂、消失的现象,对子宫子宫肌层最薄处超声图像进行保存,并对低回声部位的子宫肌层厚度进行测量,取最小值[2]。
1.3 统计学分析
2.结果
2.1 观察组孕妇子宫下段超声影像特征
观察组孕妇进行了子宫下段横切口剖宫产,所有子宫下段具有瘢痕,超声检查可见观察组孕妇的瘢痕位置低回声层局部较薄,边界不清,回声增强,呈现出切迹样改变;详见图1。
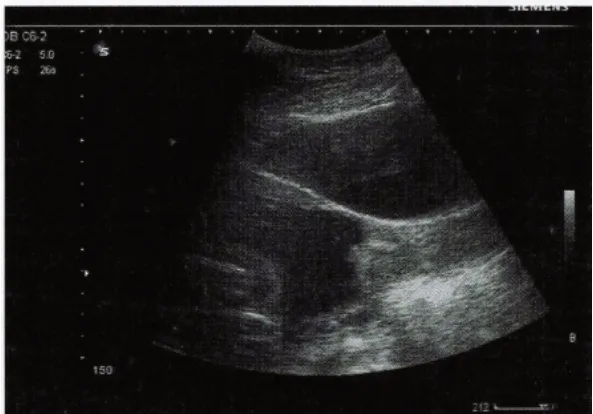
图1 子宫瘢痕部位肌层薄,边界不清,回声增强
2.2 两组孕妇子宫下段肌层厚度对比
两组孕妇孕35周后的子宫下段肌层厚度显著薄于孕20~25周、孕12周前(P<0.05),观察组孕妇孕12周前、孕20~25周、孕35周后的子宫下段肌层厚度显著薄于对照组(P<0.05);详见表1。
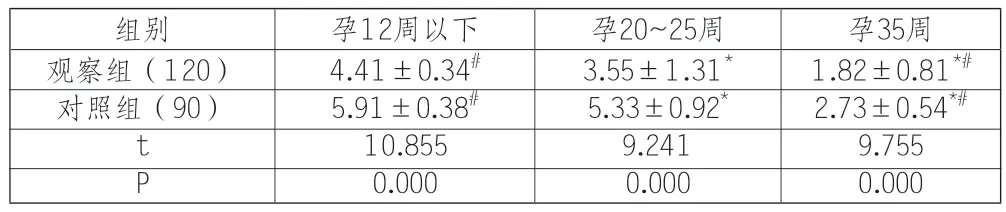
表1 两组孕妇子宫下段肌层厚度对比
2.3 两组孕妇不良妊娠结局发生率对比
观察组孕妇不良妊娠结局发生率显著高于对照组(P<0.05);详见表2。
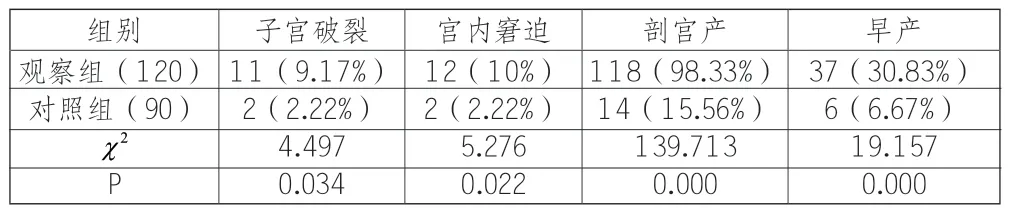
表2 两组孕妇不良妊娠结局发生率对比
3.讨论
剖宫产后通常不影响正常妊娠,但剖宫产后子宫壁的刀口在短期愈合不佳,过早的怀孕,由于胎儿的发育使子宫不断增大,子宫壁变薄,尤其剖宫产孕妇由于切口愈合不佳、子宫瘢痕,再次妊娠时胎儿的发育孕妇子宫不断大,子宫壁变薄,切口处的结缔组织缺乏弹性,在妊娠晚期或者分娩过程中子宫瘢痕容易裂开,同时前置胎盘、胎盘植入等的风险也会增加,造成产后出血发生概率增加,严重威胁着孕妇及胎儿的生命[3]。超声检查是常用的妇产科影像学检查方法,是产前预测子宫破裂风险的一种常用手段。使用常规超声腹部扫描能够显示孕妇子宫瘢痕愈合情况,超声将子宫瘢痕愈合情况分为3级,I 级指子宫前壁下段肌层厚度≧3 mm,子宫下段各层次回声连续;II 级指子宫前壁下段肌层厚度小于3mm,子宫前壁下段肌层回声失去连续性,局部肌层缺失,加压时无羊膜囊突出;III 级指子宫前壁下段肌层厚度小于3mm,可见局部羊膜囊或胎儿隆起,可见前壁肌层内羊水中的强光点或光斑[4]。超声检查可以有效降低剖宫产后再次妊娠孕妇妊娠与分娩时的危险,对剖宫产后再次妊娠孕妇具有重要的临床意义[5]。
本文研究结果显示,超声检查可见剖宫产后再次妊娠孕妇的瘢痕位置低回声层局部较薄,边界不清,回声增强,呈现出切迹样改变;两组孕妇孕35周后的子宫下段肌层厚度显著薄于孕20~25周、孕12周前(P<0.05),观察组孕妇孕12 周前、孕20~25 周、孕35 周后的子宫下段肌层厚度显著薄于对照组(P<0.05);观察组孕妇不良妊娠结局发生率显著高于对照组(P<0.05)。研究结果表明,妊娠早期剖宫产后再次妊娠孕妇的子宫下段内膜出现损伤及缺陷,导致绒毛及胎盘容易侵入肌层级浆膜层,出现瘢痕妊娠或者胎盘植入,致使瘢痕处子宫破裂,严重威胁着孕妇的生命安全,妊娠中期子宫瘢痕处出现穿透型胎盘植入或者凶险型前置胎盘状态,后期造成子宫破裂、大出血,临床上出现这两种情况应及时终止妊娠,以防止子宫破裂的发生[6]。本文中,子宫下段肌层厚度对随着孕周增多而变薄,剖腹产后再妊娠产妇的子宫下段肌层厚度要比顺产后再次妊娠产妇薄,且剖宫产后再次妊娠产妇子宫破裂、宫内窘迫、早产等不良妊娠发生率高于顺产后再次妊娠孕妇,增加了剖宫产后再次妊娠孕妇再次分娩的风险[7]。因此应用超声检测剖宫产后再次妊娠孕妇的子宫下段情况及子宫厚度,对剖宫产再次妊娠孕妇具有重要意义[8]。
综上,超声检查可以发现剖宫产后再次妊娠孕妇的潜在危险,为孕妇选择适宜的分娩方式提供参考依据,有利于改善母婴结局,具有临床推广使用价值。

