胃肠道手术术前风险度列线图评价模型的建立
杨少蓉,马国卫
(湖北省天门市第一人民医院1静脉配置中心;2普外科,湖北天门,431700)
胃肠道手术是普通外科手术中的主要组成部分,随着医学技术的进步,手术适应症在逐渐扩大,但同时也增加了手术并发症。根据患者病情严重而实施不同级别的护理方式,是目前护理工作中的一项重要制度,如何进行术前评估患者状态,科学预测手术风险,无疑对减少并发症的发生,提高手术治愈率起着重要的作用。近年来,病情量化评分系统越来越多,如急性生理与慢性健康评分(acute physiology and chronic health evaluation,APACHE)[1]、美国麻醉医师协会评分(american society of anesthesiologists, ASA)[2]、生理学和手术严重性评分 (physiological and operative severity score for the enumeration of mortality and morbidity,POSSUM)[3]等,均逐渐应用于临床。但上述评分系统均各有侧重,评价指标也不适用于胃肠道手术。如何在术前评价胃肠道手术风险,使患者得到高效、合理的护理服务,避免护理资源浪费,已经成为目前亟待解决的问题。因此,本研究综合上述评分系统的优缺点,结合本院临床实际情况,分析胃肠道手术患者发生术后并发症的危险因素,并进一步利用R软件建立列线图预测模型,评估列线图预测模型对胃肠道手术风险的预测价值,具有一定的可操作性,现将研究报道如下。
1 资料与方法
1.1 一般资料
选择2015年1月至2018年1月,根据非概率抽样法,选择本院普外科收治的胃肠道手术患者323例作为研究对象。其中,术后发生并发症的78例患者作为并发症组,术后无发生并发症的245例患者作为对照组。病情转归以术后1个月为截止点,转归分为发生并发症和未发生并发症,因术后并发症死亡病例计入并发症组。纳入标准:①本院普外科收治的胃肠道手术患者,疾病种类包括:胃十二指肠疾病、小肠疾病、阑尾疾病、结直肠疾病。②疾病诊断标准、并发症诊断标准均依据陈孝平等主编的第 8版《外科学》[4];③患者年龄≥18岁。排除标准:①恶性肿瘤患者;②胸腹联合伤患者、多发伤患者等;③临床资料不完整患者。④非术后并发症所致死亡病例。⑤术中死亡病例。其中,并发症组患者发生术后心律失常8例,心力衰竭5例,高血压4例,休克2例,肺部感染8例,肺栓塞2例,肺不张2例,应激性溃疡6例,肠瘘1例,胆瘘1例,残端瘘1例,吻合口瘘3例,肝功异常 2例,肠梗阻2例,肾衰竭2例,短暂性脑缺血发作2例,下肢静脉血栓2例,切口感染11例,切口疝1例,切口裂开9例,深静脉置管感染1例,多器官功能障碍综合征 (multiple organ dysfunction syndrome,MODS)2例,弥散性血管内凝血(disseminated intravascular coagulation,DIC)1例。
1.2 资料收集
利用“住院患者信息管理系统”,根据非概率抽样法,收集研究样本。记录术前诊断、手术类型、病史、年龄、性别、心功能分级、心电图检查结果、胸部X线检查结果、肺功能检查结果、血压、肝肾功能检查结果、Glasgow 昏迷量表[5]评分等。
1.3 评分系统建立
①参考 APACHE-Ⅱ评分系统[6]和 POSSUM评分系统[7],结合本院普外科实际情况,选择心功能指标、心电图检查结果、心肌梗死史作为心血管系统评价项目,上述指标均正常患者评分0分;心功能I级、心电图轻度异常患者评分1分;心功能II级、心电图中度异常(偶发房早等)患者评分2分;心功能III级、半年内心肌梗死史、心电图房颤、ST改变、异位心律等患者评分3分;心功能III级以上、严重心电图异常患者评分4分。②选择吸烟史、上感史、胸部X线检查结果、肺功能检查结果作为呼吸系统评价项目,上述指标均正常患者评分0分;存在吸烟史、近期上感史、胸片轻度异常患者评分1分;存在轻度COPD、肺部炎症患者评分2分;肺功能明显异常患者评分3分,呼吸衰竭患者评分4分。③选择高血压危险分层作为高血压评价项目,正常患者评分0分;低危高血压患者评分1分;中危高血压患者评分2分;高危高血压患者评分3分;极危高血压患者评分4分。④选择总胆红素指标作为肝储备功能评价项目,正常患者评分0分;总胆红素<34μmol/L患者评分1分;总胆红素34~51μmol/L患者评分2分;总胆红素>51μmol/L患者评分3分。⑤选择白蛋白指标作为营养状态评价项目,正常患者评分0分;白蛋白28~35g/L患者评分1分;白蛋白<28g/L患者评分2分。⑥选择血清肌酐作为肾脏功能评价项目,正常患者评分0分;血清肌酐133~177μmol/L患者评分1分;血清肌酐177~443μmol/L患者评分2分;血清肌酐443~707μmol/L患者评分3分;血清肌酐>707μmol/L患者评分4分。⑦选择Glasgow昏迷量表评分[5]作为昏迷评价项目,15分患者评分0分;12~14分患者评分 1分;9~11分患者评分 2分;≤8分患者评分3分。⑧以白细胞指标作为感染状态评价项目,正常患者评分0分;10~20×109/L或 3~4×109/L 患者评分 1 分;>20×109/L 或<3×109/L患者评分2分。⑨选择血糖指标作为血糖状态评价项目,正常患者评分 0 分;7.0~8.4mmol/L 患者评分 1 分;8.4~11.1mmol/L 患者评分 2 分;>11.1mmol/L患者评分3分;>11.1mmol/L并伴有并发症患者评分4分。
1.4 统计学分析方法
数据应用 SPSS 19.0 和 R 3.5.0 软件对数据进行统计分析。符合正态分布的计量资料采用(±S)描述,两组间比较采用t检验。计数资料以率或百分比表示,组间计数资料比较采用χ2检验。将单因素分析具有统计学意义的变量纳入多因素Logistic回归模型,确定胃肠道手术术后并发症独立危险因素。再将得出的独立危险因素引入R软件,应用rms程序包建立胃肠道手术术后并发症列线图预测模型。根据列线图模型结果绘制列线图模型的ROC曲线,通过计算曲线下面积 (Area under the ROC curve,AUC)和 Hosmer-Lemeshow 检验,评估其对胃肠道手术术后并发症的预测价值。P<0.05表示差异具有统计学意义。
2 结果
2.1 并发症组和对照组一般资料比较
并发症组和对照组一般资料比较见表1。由表1可见,与对照组比较,并发症组平均年龄高于对照组,组间比较,差异具有统计学意义(P<0.05);两组患者性别、术前诊断比较,差异无统计学意义(均 P>0.05)。
表1 并发症组和对照组一般资料比较(n;±s)

表1 并发症组和对照组一般资料比较(n;±s)
项目t/χ2P年龄(岁)性别并发症组(n=78)72.12±14.72对照组(n=245)50.56±15.9711.650<0.001男 女42 36 119 126 0.6580.417术前诊断胃和十二指肠损伤小肠损伤急性阑尾炎胃十二指肠溃疡穿孔肠梗阻9 7 2 5 31 2.4110.661 21 22 96 61 1635
表2 并发症组和对照组各系统评分比较 (分,±S)

表2 并发症组和对照组各系统评分比较 (分,±S)
评分心血管系统评分呼吸系统评分高血压评分肝储备功能评分营养状态评分肾脏功能评分昏迷评分感染状态评分血糖状态评分并发症组(n=78)3.06±0.86 2.96±0.80 3.08±0.64 2.42±0.66 1.65±0.55 3.40±0.89 1.90±0.93 0.89±0.64 2.04±1.00对照组(n=245)1.85±0.96 1.68±0.97 1.67±1.07 1.34±0.91 0.59±0.65 1.47±0.86 1.01±0.83 0.82±0.59 1.30±1.01 t P 9.914 10.578 10.995 9.770 13.036 17.162 7.972 0.894 5.634<0.001<0.001<0.001<0.001<0.001<0.001<0.001 0.372<0.001均值差值1.21 1.28 1.40 1.08 1.07 1.93 0.89 0.07 0.75 95%CI 0.97~1.45 1.04~1.51 1.15~1.65 0.87~1.30 0.91~1.23 1.71~2.15 0.67~1.10-0.11~0.17 0.65~1.21

表3 胃肠道手术术后并发症危险因素Logistic回归分析
2.2 并发症组和对照组各系统评分比较
并发症组和对照组各系统评分比较见表2。由表2可见,并发症组心血管系统评分、呼吸系统评分、高血压评分、肝储备功能评分、营养状态评分、肾脏功能评分、昏迷评分、血糖状态评分均明显高于对照组,组间比较,差异具有统计学意义(均 P<0.05);两组患者感染状态评分比较,差异无统计学意义(P>0.05)。
2.3 胃肠道手术术后并发症危险因素Logistic回归分析
以是否发生术后并发症作为因变量(1:发生;0:未发生),将具有统计学意义的临床资料(年龄、心血管系统评分、呼吸系统评分、高血压评分、肝储备功能评分、营养状态评分、肾脏功能评分、昏迷评分、血糖状态评分)作为自变量进行多因素Logistic回归分析,见表3。由表3可见,心血管系统评分、呼吸系统评分、高血压评分、肝储备功能评分、营养状态评分、肾脏功能评分、昏迷评分是发生术后并发症的影响因素(均 P<0.05)。

图1 预测胃肠道手术术后并发症发生列线图模型
2.4 胃肠道手术术后并发症发生风险列线图模型建立与验证
根据列线图模型,随着心血管系统评分、呼吸系统评分、高血压评分、肝储备功能评分、营养状态评分、肾脏功能评分、昏迷评分的增加,列线图模型相应评分也增高,对应的并发症发生风险上升,预测胃肠道手术术后并发症发生列线图模型见图1。
2.5 列线图模型对胃肠道手术术后并发症的预测价值
Hosmer-Lemeshow检验结果见表4。由表4可见,其预测效能为 93.50%(302/323),P>0.05。 列线图模型的ROC曲线见图2。由图2可见,列线图模型预测发生的 AUC 为0.982(95%CI:0.971~0.992),特异性为 89.80%,敏感性为 96.15%。
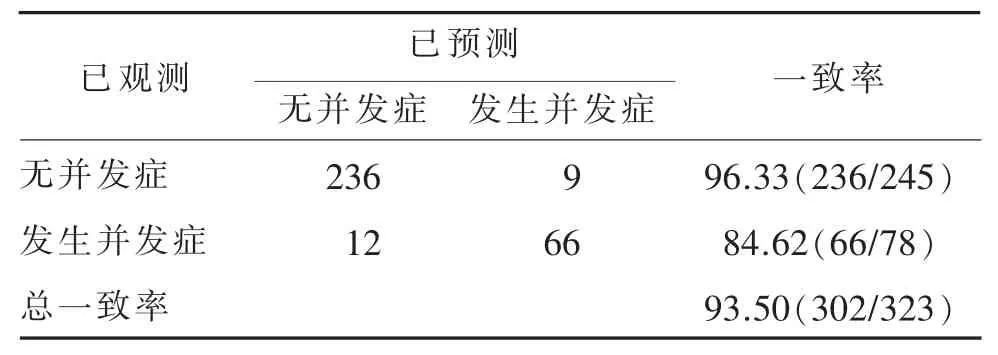
表4 Hosmer-Lemeshow检验结果 n/%

图2 胃肠道手术术后并发症预测列线图模型的ROC曲线
3 讨论
3.1 胃肠道手术术前风险度列线图评价模型建立的结果分析
胃肠道手术术后并发症发生率为12%~35%,老年患者行腹部手术术后并发症发生率则高达50%~60%[8-9]。 随着医学技术的发展,手术适应症随之扩大,术后并发症也相应增加[10]。这不仅影响患者的生活质量,也给临床护理带来了挑战。以往对于术后并发症的预测只能从经验上判断,如何量化预测成为目前的研究热点。尽管APACHE-Ⅱ评分系统、ASA评分系统和POSSUM评分系统已广泛应用于临床,但APACHE-Ⅱ评分系统有效性是有限的,仅适用于危重患者,对于胃肠道手术患者术后并发症预测效能较差[11];ASA评分系统则主要用于评估患者进行手术的危险性,侧重点在于麻醉耐受的评价[12];POSSUM评分系统对于低危患者的预测过度,同时由于缺少营养状态的评估,对器官储备功能的评价欠缺[13]。此外,尽管目前有众多学者进行了恶性肿瘤患者术后并发症和死亡率预测方面的研究,但关于胃肠道手术术后并发症的预测却鲜见报道。基于以上,本研究以APACHE-Ⅱ评分系统和POSSUM评分系统作为依据,结合本院普外科实际情况,建立了胃肠道手术术后并发症预测模型。
本研究发现,血管系统评分、呼吸系统评分、高血压评分、肝储备功能评分、营养状态评分、肾脏功能评分、昏迷评分是发生术后并发症的危险因素(均 P<0.05),这一结果与以往众多研究结果相一致[14-16]。提示,患者各系统各器官的异常,均会对术后并发症的发生起着重要的作用。值得注意的是,尽管年龄因素是单因素分析中有意义的结果,但并非胃肠道术后并发症的危险因素,这可能是随着患者年龄的增长,各系统各器官均会出现高评分状态,因此年龄并不是导致并发症发生的直接原因,由年龄增长所导致的系统异常才是其原因。
随后,本研究根据多因素Logistic回归结果建立列线图模型,结果显示,随着心血管系统评分、呼吸系统评分、高血压评分、肝储备功能评分、营养状态评分、肾脏功能评分、昏迷评分的增加,列线图模型相应评分也增高,对应的并发症发生风险上升。列线图又称诺莫图(Nomogram plot),可以将Logisitic回归的结果可视化、直观化,更易于临床推广[17]。研究证实[18-19],列线图可以用于肿瘤预后、术后并发症等风险预测。通过建立的列线图模型,有利于医护人员术前直观分析患者发生术后并发症的风险权重。根据本研究所建立的列线图,例如当某位患者心功能II级,心血管系统评分2分,对应分数为70分;存在轻度 COPD、肺部炎症,呼吸系统评分2分,对应分数为20分;高危高血压,高血压评分3分,对应分数为35分;总胆红素<34μmol/L,肝储备功能评分1分,对应分数为22分;白蛋白36g/L,营养状态评分0分,对应分数0分;血清肌酐520μmol/L,肾脏功能评分3分,对应分数为55分;Glasgow昏迷量表评分15分,昏迷评分0分,对应分数0分,则该患者总分数为202分(由肉眼测量所得),但依据这个临床例子,将各系统评分在列线图上找出对应风险分数,并将总分数相加,得出222分,再根据222分所对应的风险值为12.5%。实际应用中,只需要将各系统评分输入R软件,由软件直接算出总分值。需要说明的是,肉眼测量各项单独风险分数可能产生误差,导致相加得到的总分值与R软件计算结果不一致。接下来,为了验证列线图的预测效能,本研究进行了Hosmer-Lemeshow检验和ROC曲线分析,结果显示,该列线图预测效能为93.50%;列线图模型预测发生的AUC为0.982,特异性为89.80%,敏感性为96.15%。这说明,该列线图模型对于预测胃肠道手术术后并发症具有较好的价值。
3.2 胃肠道手术术前风险度列线图评价模型的建立的意义
以往分级护理制度中,分级划分标准是依据疾病轻重来划分的,但随着疾病种类的增多,对疾病认识的深入,这种仅以病情作为划分依据的护理分级,显得不够细致和全面,缺乏个体差异的考虑。将列线图模型应用到护理分级中,可以更客观的反应患者发生术后并发症的风险。临床护理工作中,可根据列线图预测结果,对于并发症高风险患者,针对列线图中高风险评分系统,不仅可为患者提供有针对性的护理服务,还能够节约护理资源。
4 结论
本研究基于心血管系统评分、呼吸系统评分、高血压评分、肝储备功能评分、营养状态评分、肾脏功能评分、昏迷评分建立预测胃肠道手术术后并发症发生风险的列线图模型,具有良好的特异性和敏感性,临床价值较高。但是本研究样本量较少,并且属于单中心研究,对于纳入的样本要求比较严格,这些均可能导致结果存在偏倚。下一步我们将扩大样本量、联合多中心,验证和完善胃肠道

