乳腺癌伴2型糖尿病的临床特征分析
冯 宇,雷 婷,李艳萍,赵 霞,张 曼
(1.首都医科大学附属北京世纪坛医院乳腺外科,北京100038;2.首都医科大学附属北京世纪坛医院医学检验科尿液细胞分子诊断北京市重点实验室,北京100038)
随着社会经济水平的不断提高,营养过剩和能量负担过度成为对人类健康的最大威胁之一。肥胖导致了慢性疾病的流行,包括2型糖尿病,心血管疾病和肿瘤[1]。大量流行病学资料显示,2型糖尿病患者有较高的乳腺癌发病风险[2]。与正常个体相比,2型糖尿病患者患乳腺癌的风险高1.1~2.15倍[3-5]。有研究表明,乳腺癌合并2型糖尿病患者的临床病理分期及组织学分级更高,2型糖尿病可以增加乳腺癌患者的复发、远处转移风险及病死率[6-8]。本研究选取2015年6月至2018年12月于我院进行手术治疗的乳腺癌患者,对其病历资料进行回顾性分析。探讨2型糖尿病的代谢改变与乳腺癌分期等临床特征的关系。
材料和方法
1 一般资料
选取2015年6月至2018年12月于首都医科大学附属北京世纪坛医院乳腺外科手术的伴2型糖尿病的女性浸润性乳腺癌患者65例为研究组,非糖尿病的乳腺癌患者140例为对照组。为减少年龄因素对肿瘤的影响,筛选年龄≥55岁的绝经后患者纳入研究。
2 方法
对2型糖尿病组与对照组患者的临床分期、肿瘤组织学分级、分子分型进行对比分析。并对糖尿病组患者的空腹血糖、糖化血红蛋白、尿糖等指标与临床特征进行相关性分析。
糖尿病诊断标准:①有经内分泌科专业医生确诊的2 型糖尿病病史;②入院空腹血糖≥7.0mmol/L,完成口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)2h血糖试验≥11.1mmol/L并由内分泌科会诊明确诊断2型糖尿病。
乳腺癌诊断标准:经穿刺活检或切除活检病理明确诊断为乳腺浸润性导管癌或浸润性小叶癌,并于我院接受乳腺癌根治性手术的患者。根据中国抗癌协会乳腺癌诊治指南与规范(2017版)进行肿瘤组织学分级、临床分期及分子分型。
剔除标准:①乳腺原位癌患者;②特殊类型乳腺癌;③IV期乳腺癌,即首诊时已发生远处转移的患者;④空腹血糖异常或糖耐量异常,但未达糖尿病诊断的患者;⑤年龄<55岁的患者;⑥未绝经的患者。
3 统计学处理
应用SPSS24.0统计软件处理数据,计数资料比较采用χ2检验或秩和检验,计量资料比较采用t检验或单因素方差分析。P<0.05为差异有统计学意义。
结 果
伴2型糖尿病组与对照组均为绝经后女性,伴2型糖尿病组患者平均年龄67.4±8.2岁,对照组平均年龄63.5±6.7岁,两组间有统计学差异(P<0.05)。见表1。

表1 一般情况比较
对比伴2型糖尿病及对照组患者的临床分期,对照组中I期患者比例最高,而伴2型糖尿病组中II期患者比例最高。两组相比,对照组中早期乳腺癌患者比例更高,伴2型糖尿病组患者肿瘤临床分期晚于对照组,差异有统计学意义(P=0.044)。但两组患者在肿瘤分子分型及组织学分级上差异均无统计学意义。见表2~表4。
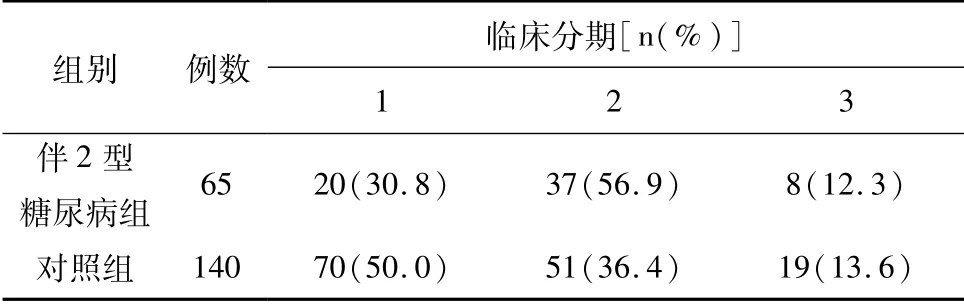
表2 糖尿病与乳腺癌临床分期
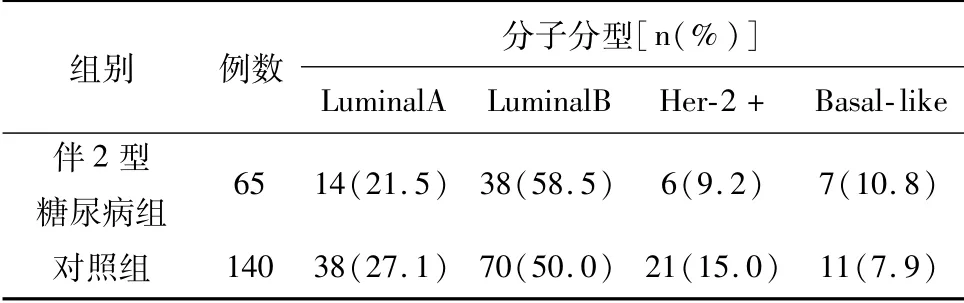
表3 糖尿病与乳腺癌分子分型
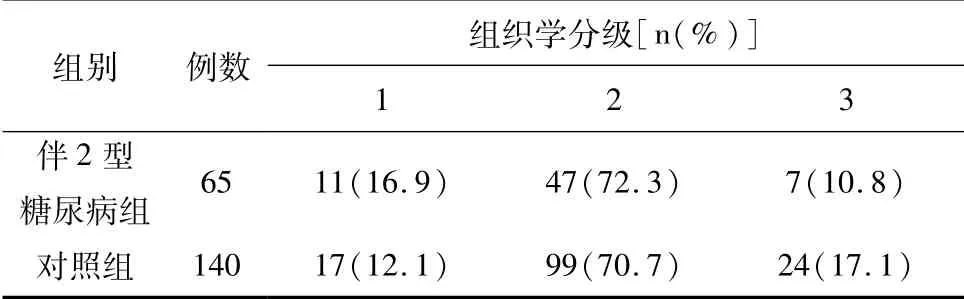
表4 糖尿病与乳腺癌组织学分级
对两组患者淋巴结转移个数及原发灶大小进行比较,虽然两组间淋巴结转移个数无统计学差异(P>0.05),但伴2型糖尿病组患者肿瘤原发灶较对照组大,差异有统计学意义(P<0.05)。
对伴2型糖尿病组中不同分期患者的空腹血糖水平、糖化血红蛋白水平进行单因素方差分析,不同临床分期的患者空腹血糖及糖化血红蛋白水平差异无统计学意义。
讨 论
近几十年来,2型糖尿病的发生率持续增高,在发达国家,大约10%的人口受到影响。由于高热量和廉价食物更易获取,很多发展中国家的发病率也迅速接近这一水平[9]。中国已成为全世界糖尿病发病率增长最快的国家之一,已严重影响我国居民的健康[10]。与此同时,乳腺癌的发病率也在增长[11]。在女性恶性肿瘤中,乳腺癌的发病率及病死率均位居第一[12]。国内外研究显示,2型糖尿病和乳腺癌的关系错综复杂,但都认为2型糖尿病可能是乳腺癌发生的高危因素之一[13-14]。大量的流行病学数据分析发现,2型糖尿病与乳腺癌中存在共同的分子机制[11]。
受2型糖尿病发病年龄影响,伴2型糖尿病的乳腺癌患者多为年龄55岁以上的绝经后女性。因此,为降低年龄及绝经状态对于乳腺癌临床特征可能产生的影响,我们筛选年龄55岁以上的患者作为研究对象。
目前,广泛的基因研究已经确定乳腺癌是一种异质性疾病,由许多不同的亚型和分类组成,这些亚型和分类反映出不同的疾病特征[15],不同分子表型的乳腺癌患者预后也不相同。同时,在不同的乳腺癌表型中也观察到了不同的代谢表型[16]。
以高空腹血糖为代表的葡萄糖利用率是乳腺癌患者死亡的独立危险因素[17]。在乳腺癌中有许多机制与高糖血症和高胰岛素血症调节葡萄糖代谢相关。发生在2型糖尿病患者的高糖血症可以通过提高葡萄糖利用率来促进肿瘤细胞的增殖,并通过诱导有利于细胞转化的代谢改变对肿瘤细胞产生深远的影响。大多数组织中的葡萄糖摄取和利用是胰岛素依赖性过程,但乳腺癌细胞中的葡萄糖摄取和利用,基本上不依赖胰岛素,而是通过糖酵解产生葡萄糖-6-磷酸(G6P),进入戊糖磷酸途径。乳腺癌细胞中高水平的葡萄糖转运,与糖酵解速率增加和通过戊糖磷酸途径代谢的比例升高有关[18]。2型糖尿病胰岛素抵抗所致的高胰岛素血症与组织糖酵解率升高有关,高血糖和高胰岛素血症通过Akt途径和磷脂酶c依赖机制对乳腺癌细胞生长产生协同作用[19]。除了提高葡萄糖利用率外,2型糖尿病的其他代谢改变也可以促进这些途径的演变。例如,2型糖尿病发展过程中出现的高胰岛素血症可增强乳腺癌细胞中戊糖磷酸途径的流量。雌二醇(E2)在2型糖尿病患者的循环水平经常降低,它的受体在雌激素受体(ER)阴性乳腺癌患者中缺失[20],这可能是解释绝经后妇女2型糖尿病与乳腺癌之间关系的一种机制。
有研究表明,三阴性乳腺癌(Basal-like型)高度依赖于谷氨酰胺氧化[21],在无谷氨酰胺培养基中培养此型细胞,抑制了细胞的增殖,而ER阳性的细胞则未被抑制。这种ER-选择性可能与E2对氧化代谢的转录控制缺失有关,从而导致谷氨酰胺更多进入回补途径。2型糖尿病患者血浆游离谷氨酰胺水平升高,提示在糖尿病状态下谷氨酰胺的可利用性增高,可能对这种表型很重要[22]。谷氨酰胺对乳腺癌细胞氧化乳酸也至关重要,当葡萄糖利用率降低时,乳酸可作为氧化燃料来源为肿瘤细胞提供能量[23]。在这种背景下,谷氨酰胺被用来合成谷胱甘肽,谷胱甘肽缓冲氧化代谢底物如乳酸产生的活性氧。大多数2型糖尿病患者都存在低氧,这表明来自周围低氧脂肪细胞的乳酸可能是这些患者乳腺癌细胞的重要燃料来源[24]。
脂肪酸和其他脂类的合成对于膜生物合成至关重要,这是细胞增殖中不可或缺的部分。基因表达分析揭示了脂肪酸代谢途径在不同乳腺癌亚型中的改变。在ER阳性乳腺癌细胞中,参与脂肪酸合成和利用的基因上调,而在ER阴性乳腺癌细胞中,参与摄取和储存的基因增加,参与氧化的基因减少[25]。
由于基底通透性和氧的利用率以及肿瘤的渗透性不同,肿瘤的不同区域也存在代谢异质性[26]。因此,同一肿瘤可能会参与许多假定的机制。对于不同的乳腺癌亚型,2型糖尿病影响其发展的机制可能会有显著差异。本研究中,2型糖尿病组Luminal B型及Basal-like型患者比例较对照组高,但与对照组相比较,两组的分子分型并不差异存在统计学意义(P>0.05)。两组间虽在肿瘤分期中存在统计学差异,但肿瘤组织学分级无统计学差异,可能与2型糖尿病组患者年龄相对偏大,经筛查发现的乳腺癌比例偏低有关。对伴有2型糖尿病的患者来说,肿瘤分期偏晚,提示预后不良,需要进行辅助性化疗的可能性较大。但患者年龄偏大,且糖尿病对患者肾脏功能可能有影响,因此,在化疗方案的选择上需要慎重考虑。此外,本研究中,对伴有2型糖尿病组患者分期与其空腹血糖、糖化血红蛋白水平进行统计学分析,不同分期的患者空腹血糖及糖化血红蛋白水平无明显差异。
综上所述,在2型糖尿病中观察到的基质利用率和激素环境的变化,特别是高胰岛素血症,为乳腺癌的发展创造了有利的代谢环境。在乳腺癌中观察到的葡萄糖、氨基酸和脂类代谢的许多变化可由2型糖尿病引起。伴有2型糖尿病的乳腺癌患者较对照组临床分晚,原发灶大,但在肿瘤分子分型及组织学分级上与对照组差异不存在统计学意义。合并糖尿病是乳腺癌患者预后不良的危险因素。

