产后出血联合应用两种结扎方式的临床疗效
黄鸿燕 李淑云 单丝洁
对于分娩产妇而言,各类型并发症时有发生,其中较为常见的并发症就是产后出血[1]。最近几年,临床中剖宫产率不断上升,这也造成产妇出现产后出血率较高[2]。在剖宫产术中出现出血征象的产妇如果无法接受及时处理很容易引起产后出血,甚至造成产妇面临子宫被切除的危险[3]。剖宫产产妇在生产过程中容易出现宫缩乏力等,进而继发出血,且产妇出现产后出血情况也容易造成其感染等[4]。如果产妇生产后出血情况较为严重,产妇的器官功能就有可能出现衰竭,生命安全会受到直接威胁[5]。我院针对产妇产后出血选择子宫浆肌层缝扎以及双侧子宫动脉上行支结扎联合处理方案,收到了较好的反馈效果,现根据研究情况作如下分析:
1 资料与方法
1.1 一般资料
从2017年2月—2018年3月在我院接受剖宫产生产的女性当中择取94例产后出血产妇作为研究对象,本次研究预先征得产妇及其家属同意,且通过了相关部门审查。在研究开始之前,将以下对象排除:一般资料不全产妇、非自愿入组产妇、无家属监护产妇、未出现产后出血的产妇、精神功能障碍产妇、意识不清产妇、认知与表达能力缺失产妇。按照随机均匀分组的方式,所有产妇被均分成对比组与研究组,分别有47例产妇。对比组产妇年龄在23~36岁,初产妇为36例,经产妇为11例,孕周38~42周,平均孕周(41.3±0.4)周;研究组对象年龄21~37岁,初产妇为35例,经产妇为12例,孕周39~42周,平均孕周(41.1±0.6)周,两组研究对象的个人资料比较后差异部存在统计学意义(P>0.05),存在可比性。
1.2 方法
所有产妇先接受常规给药并且排除弥散性血管内凝血(DIC)存在,在此基础上,对比组产妇接受临床常规方式处理,主要方法为宫腔水囊填塞与纱条填塞,术者需要将水囊置入产妇的宫腔底位置,并且将已经预热好的生理盐水经导管注入水囊,注入500~800 mL即可。然后将环形纱条放在产妇的阴道后穹隆部位,纱条厚度为4层,进行止血操作。
研究组产妇则需要接受子宫浆肌层缝扎与双侧子宫动脉上行支结扎止血处理,主要治疗方法如下:
术者需要选择“8”字缝合方式进行子宫浆肌层缝扎,缝扎时的进针距离为4 cm,并且需要观察产妇的假象出血点,进针的位置应当位于正方形中心部位。术者选择右上角部位作为进针点,经左上角出针,之后选择右下角进针,并且在左下角部位出针,最后进行外部打结然后进行相应的缝扎,经由产妇的腹腔将其子宫搬出,选择预热的纱布垫对产妇子宫体进行包裹,确定具体的出血位置,先对出血量较多的部位进行缝扎,再缝扎出血量较少的部位。如果产妇子宫出血部位无法明确,术者要对其子宫的前壁与后壁进行多个“8”字缝合,控制出血情况。等到缝扎完成之后,还要进行双侧子宫动脉上行支结扎。术者首先需要找到产妇子宫的切口,并且确认其切口侧角下部的动脉搏动情况,在距离产妇子宫侧边2~3 cm部位进针,从前至后穿过产妇的子宫肌层,经由不存在血管的阔韧带部位,从后至前穿过进行打结,选择1号线进行缝合处理,对产妇的子宫肌层多次缝合,在缝合的时候需要避开蜕膜层,以免引起感染,另一侧操作方向与此一致。产妇双侧子宫动脉上行支结扎成功之后,如果产妇子宫的颜色转为淡红色,且出现了较为明显的变硬或者收缩状态,这时表示止血成功,术者关闭产妇腹腔,并且在止血后观察产妇的各项指标与体征等[6]。
1.3 临床观察指标
对比两组产妇产后出血的具体出血量、血性恶露的消失时间,同时观察两组产妇接受不同方案处理后的血清炎性因子情况,包括IL-6、TNF-α等主要临床指标。
1.4 统计学处理
此次研究当中的主要数据需要接受SPSS 21.0软件包进行处理,计量资料采用(±s)表示,采用t检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 产妇出血相关指标
从上表1中数据可看出,研究组产妇的出血量少于对比组,且血性恶露消失时间较快,数据对比差异具有统计学意义。
表1 两组产妇出血指标观察比较(±s)

表1 两组产妇出血指标观察比较(±s)
?
2.2 产妇血性因子情况
根据表2中内容可看出,研究组产妇的各项血性因子指标优于对比组,数据比较差异存在统计学意义。
表2 两组产妇血性因子指标对比分析(ng/mL,±s)
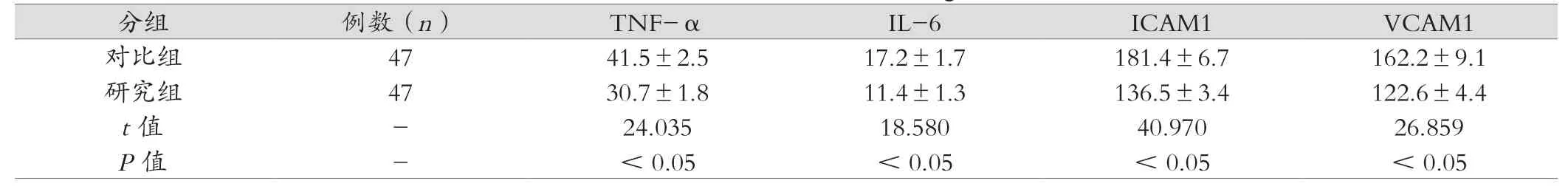
表2 两组产妇血性因子指标对比分析(ng/mL,±s)
?
3 讨论
对于产妇生产后并发症的发生而言,产后出血是常见并发症之一,且这一症状影响较为严重,产妇在生产过程当中出现宫缩乏力、产道受到不同程度损伤以及身体凝血障碍等等是导致产后出血的诱因[7]。目前,受到不同方面因素的影响,接受剖宫产的产妇较多,这也就直接导致产后出血的产妇数量相对增多[8]。如果产妇产后出血无法得到及时处理,就可能导致其出现难治性出血,这对于产妇的生命安全存在极为严重的威胁,部分产妇甚至会死亡。所以,针对产后出血产妇进行及时、有效干预十分关键。
对于产后出血的处理,临床中多会选择子宫按摩、促宫缩药物,也会选择纱布填塞、水囊填塞等方式,但是有时止血效果相对较差,无法达到及时止血的目的[9]。而如果给予产妇子宫切除,虽然可以达到紧急控制出血的目的,但是会让产妇失去生育功能,并且导致其生理功能等出现变化[10]。我院针对产后出血的产妇选择子宫浆肌层缝扎以及双侧子宫动脉上行支结扎处理,手术医生利用“8”字缝合的方式对子宫浆肌层进行缝扎,可以让产妇的子宫动脉分支与末梢血管联系更为紧密,对于因为胎盘剥离而造成的小面积出血有极为明显的效果。子宫浆肌层缝扎可以对产妇子宫出血点进行较快处理,且可以有效抑制产妇子宫侧支循环导致的出血反应。但是,如果单纯给予产妇子宫浆肌层缝扎,无法对其子宫动脉供血进行及时截断,特别是对于宫缩乏力引发出血以及弥漫性出血的产妇而言效果不够理想。所以,我院医生还会在子宫浆肌层缝扎的基础上给予产后出血产妇双侧子宫动脉上行支结扎。产妇子宫的血供有独特的解剖学特点,产妇子宫内90%以上的血流都是来自于双侧子宫动脉,其余血流来自于卵巢以及阴道血管等[11-12]。双侧子宫动脉上行支结扎可以及时、有效阻断子宫部位的血供情况,也能很好地控制产妇子宫肌壁出现的暂时性出血,可以刺激产妇子宫的收缩功能,进一步控制其子宫出血症状。产妇接受双侧子宫动脉上行支结扎之后,子宫部位毛细血管侧支循环情况会得到快速建立,可以保证子宫的正常供血情况,等到结扎线完全脱落后,子宫供血状态就会转为正常,且子宫其他功能均不会受到不利因素影响[13]。
在此次研究当中,两组出现产后出血的产妇分别接受不同类型的临床处理。在对比相关数据之后可看出,研究组产妇接受临床干预后出血量少于对比组,且血性恶露的消失时间更早。此外,研究组产妇的各项血性因子指标要优于对比组产妇,相关数据对比差异具有统计学意义。从本次研究的这一数据可以看出,双侧子宫动脉上行支结扎与子宫浆肌层缝扎联合应用在产后出血产妇当中有显著的效果。
针对临床中接受剖宫产手术生产的产妇而言,在其出现出血征象后给予其双侧子宫动脉上行支结扎以及子宫浆肌层缝扎的效果较好,产妇出现产后出血率较低且出血量较少,产妇相关临床指标也会得到较好改善。
——扶镜手

