高分辨率DWI表观扩散系数直方图鉴别腮腺常见肿瘤
宋承汝,程敬亮,张勇,张赞霞,吕青青,许珂
腮腺肿瘤的发生率占所有涎腺肿瘤的80%左右[1],不同病理类型腮腺肿瘤的手术方式、预后、复发率均不尽相同,因此提高术前诊断的符合率具有重要的临床意义。但是,部分腮腺良恶性肿瘤的影像学特征有所重叠,且细针穿刺活检术常因取检组织过少等原因导致诊断不明,因而腮腺肿瘤的鉴别诊断仍存在一定的困难。近年来,国内外研究[1-2]发现DWI对腮腺肿瘤的诊断效能显著,但以往的研究通常仅限于平均ADC值的测量,未能体现肿瘤内部的异质性。本研究通过对69例腮腺常见肿瘤的ADC图像进行直方图分析并评估各参数的鉴别诊断效能,旨在提供一种新的鉴别诊断思路和具有客观性及可重复性的量化指标。
材料与方法
1.一般资料
回顾性分析2013年11月-2018年2月初诊为腮腺肿瘤的患者的病例资料。根据常见病理类型将腮腺肿瘤分为三组:多形性腺瘤、Warthin瘤、恶性肿瘤。纳入标准:①治疗前行MRI扫描,临床及影像资料完整;②经手术或穿刺活检病理及免疫组化确诊为上述病理类型;③DWI及ADC图伪影较小、显示清晰。排除标准:①DWI及ADC图伪影较大,病变显示不清;②经两位放射科医师观察后确定为全囊性病变。根据上述标准共纳入69例腮腺肿瘤,其中多形性腺瘤36例,Warthin瘤14例,恶性肿瘤19例(包括粘液表皮样癌6例、腺样囊性癌3例、鳞癌3例、多形性腺瘤癌变2例、淋巴瘤2例、腺泡细胞癌2例、上皮肌上皮癌1例)。多形性腺瘤组中,男14例,女22例,年龄16~80岁,平均(36.7±12.7)岁。Warthin瘤组中,男13例,女1例,年龄41~72岁,平均(60.2±7.4)岁。恶性肿瘤组中,男13例,女6例,年龄18~83岁,平均(49.5±19.3)岁。
2.仪器与方法
所有患者均采用Siemems Skyra 3.0T MR扫描仪,20通道头颈联合线圈,患者头先进取仰卧位。扫描序列及参数:横轴面自旋回波T1WI (TR 250 ms,TE 2.5 ms),横轴面TSE T2WI(TR 4000 ms,TE 83 ms),横轴面压脂T2WI(TR 4571 ms,TE 82 ms),矩阵224×320,视野230 mm×230 mm,层厚4 mm,层间距0.4 mm。冠状面压脂T2WI与横轴面压脂T2WI扫描参数相同。Resolve-DWI:b= 0,1000 s/mm2,扫描参数TR 3300 ms,TE 54 ms,矩阵160 ×160,视野240 mm×240 mm,层厚4.0 mm,层间距1.2 mm,分段读出次数5,扫描后自动重建出ADC图。
3.图像处理与分析
自PACS工作站导出所有病例的MR图像,存储为BMP格式。挑选出各个病例肿瘤最大层面的横轴面ADC图像,调整窗宽及窗位,使所有ADC图像在窗宽及窗位上保持一致性。通过MaZda软件4.6版本(罗兹工业大学,波兰,http://www.eletel.p.lodz.pl/mazda/)分析所选取的ADC图像。在纹理特征提取前,所有图像均在[μ-3δ,μ+3δ]( μ和δ分别是平均灰度值和标准差)范围标准化其灰阶水平,以减小对比度和亮度变化的影响。沿病变边缘手动勾画兴趣区(regions of interest,ROI),以红色填充肿瘤区域,直方图由软件自动生成(图1~3)。直方图横坐标代表ROI内不同灰度值,纵坐标代表各灰度值出现的频率。相应的12个直方图参数亦由软件自动计算得出,包括:面积(area)、最小值(min norm)、最大值(max norm)、均值(mean)、变异度(variance)、偏度(skewness)、峰度(kurtosis)、第1百分位数(Perc.01%)、第10百分位数(Perc.10%)、第50百分位数(Perc.50%)、第90百分位数(Perc.90%)、第99百分位数(Perc.99%)。ROI选取时共两位放射科医师在场,进行共同商讨后,由其中一名医师进行所有样本的ROI勾画,另一名医师进行全程监管协商,并同时参照MRI其他扫描序列确定瘤体边缘。
4.统计学分析


表1 多形性腺瘤组、Warthin瘤组和恶性肿瘤组三组间直方图参数统计分析
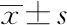
结 果
1.直方图参数分析
对直方图分析所得的12个参数进行正态性检验和方差齐性检验,第10百分位数、第99百分位数、峰度的数据满足正态分布和方差齐性,选用单因素方差分析(ANOVA),组间两两比较选用LSD-t检验。其余参数的数据不满足正态分布和/或方差齐性,选用Kruskal-Wallis检验,组间两两比较选用Mann-Whitney检验。
结果显示:最小值、最大值、均值、变异度、偏度、第10百分位数、第50百分位数、第90百分位数、第99百分位数这9个参数在三组间的差异具有统计学意义(P均<0.05),面积、峰度、第1百分位数在三组间的差异无统计学意义(P均>0.05)。其中在多形性腺瘤与Warthin瘤两组间、多形性腺瘤与恶性肿瘤两组间,最小值、最大值、均值、偏度、第10百分位数、第50百分位数、第90百分位数、第99百分位数共8个参数的差异均具有统计学意义(P均<0.05)。但在Warthin瘤与恶性肿瘤两组间,仅均值的差异具有统计学意义(P<0.05)。三组间各直方图参数统计结果见表1。
2.直方图参数的ROC曲线分析
采用ROC曲线及Youden指数分别评价上述有统计学意义的8个参数在多形性腺瘤与Warthin瘤组间、多形性腺瘤与恶性肿瘤组间的鉴别诊断效能。其曲线下面积(AUC)、最佳阈值、敏感度、特异度、Youden指数分别见表2、表3;ROC曲线图见图4~7。
对于多形性腺瘤与Warthin瘤组,第10百分位数、均值、第50百分位数具有较高的鉴别诊断效能,其AUC分别为0.911、0.909、0.906,Youden指数分别为0.790、0.818、0.762。8个参数联合鉴别诊断的AUC为0.929,大于各单一参数的鉴别诊断效能。而联合均值、第10百分位数、第50百分位数进行鉴别诊断时,其AUC为0.911。
对于多形性腺瘤与恶性肿瘤组,第10百分位数、第50百分位数、均值具有较高的鉴别诊断效能,其AUC分别为0.841、0.832、0.819,Youden指数分别为0.592、0.617、0.512。8个参数联合鉴别诊断的AUC为0.904,大于各单一参数的鉴别诊断效能。而联合均值、第10百分位数、第50百分位数进行鉴别诊断时,其AUC为0.851。
表2 各直方图参数对多形性腺瘤与Warthin瘤的鉴别效能

表3 各直方图参数对多形性腺瘤与恶性肿瘤的鉴别效能
讨 论
涎腺肿瘤约占头颈部肿瘤的2%~5%[3],其中约80%发生于腮腺,其病理学类型复杂多样,大多数为良性[1]。腮腺良性肿瘤最常见的病理类型为多形性腺瘤和Warthin瘤。恶性肿瘤中较常见的为粘液表皮样癌、腺样囊性癌、腺泡细胞癌等。不同病理类型腮腺肿瘤的手术方式、预后、复发率均不尽相同,提高术前诊断的符合率具有重要的临床意义。多形性腺瘤和Warthin瘤虽同为良性,但多形性腺瘤的术后局部复发率可高达85%,Warthin瘤仅约2%[2]。并且由于Warthin瘤的恶变风险(低于1%)明显低于多形性腺瘤,所以术前确诊的Warthin瘤有时可不必手术[4-5]。鉴于两者的临床特征大不相同,且有文献报道Warthin瘤的ADC值低于其余良性病变及部分恶性病变,在将其从良性组剔除后ADC值的诊断效能可明显提高[6],因此在本研究中将腮腺常见肿瘤分为三组(多形性腺瘤组、Warthin瘤组、恶性肿瘤组)进行研究。由于腮腺肿瘤囊变的发生率较高,为其影像学特征之一。因此本研究在进行ROI勾画时,包含了同层面瘤体的全部,并未剔除囊变坏死等区域,以避免人为减少肿瘤的异质性特征。
近年来,国内外研究[1-2,6-7]发现DWI有助于腮腺肿瘤的鉴别诊断,但部分结论不一,不典型者仍鉴别困难,ADC值之间存在较多重叠。通常认为多形性腺瘤的平均ADC值最高,恶性肿瘤其次,Warthin瘤最低[8-9]。亦有较多报道[2,6]称Warthin瘤与部分恶性肿瘤的ADC值并无显著差异,但本研究结果显示Warthin瘤组与恶性肿瘤组间ADC均值差异具有统计学意义。
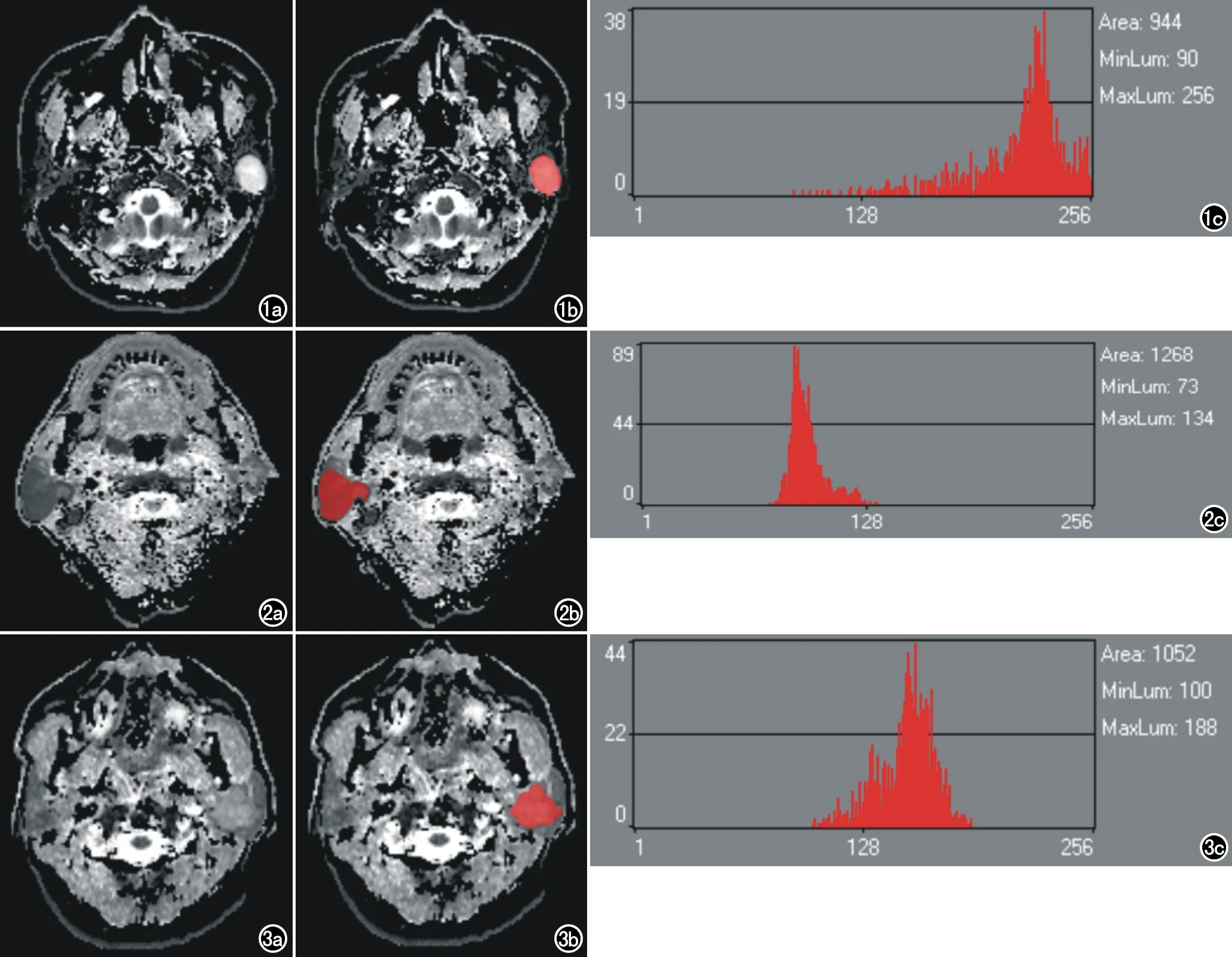
图1 腮腺多形性腺瘤。a)横轴面ADC图;b)ROI选择示例图;c)直方图。 图2 腮腺Warthin瘤。a)横轴面ADC图;b)ROI选择示例图;c)直方图。 图3 腮腺腺样囊腺癌。a)横轴面ADC图;b)ROI选择示例图;c)直方图。
以往的ADC研究通常仅限于对ADC均值的比较,忽略了肿瘤的内部异质性特征。直方图分析利用数学的方法对ROI的灰阶强度分布进行评价,是一种应用于量化肿瘤内部异质性的新方法,可提供临床及传统影像学分析无法提供的量化信息,从而提高诊断的符合率。基于ADC图像的直方图分析可以进一步体现肿瘤的弥散特性,从多方面反映肿瘤的异质性[10]。目前,已有报道显示直方图分析有助于子宫内膜癌、直肠癌、膀胱癌等肿瘤的分级或预后的评估[11-13],以及胶质母细胞瘤与单发转移瘤、后颅窝肿瘤等的鉴别诊断[14-15]。但是直方图应用于头颈部肿瘤的报道较少[16],且多集中于对头颈部鳞癌的相关研究。Wang等[17]的研究显示直方图可应用于头颈部淋巴瘤和鳞癌转移性淋巴结的鉴别。Perrot等[18]发现HPV阳性头颈部鳞癌与HPV阴性头颈部鳞癌的直方图特征不同。而有关直方图在腮腺肿瘤中应用的报道更为少见,Julia等[19]的研究显示增强T1WI的纹理特征有助于腮腺良恶性占位的鉴别。目前国内外尚未查阅到利用ADC直方图对腮腺肿瘤进行鉴别的相关文献。
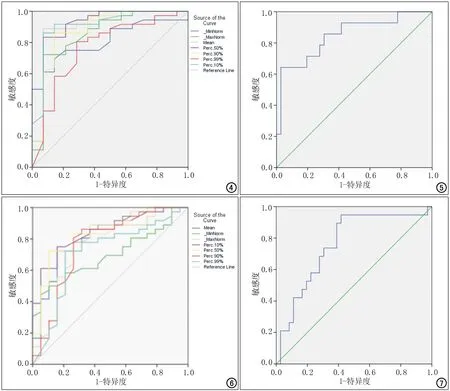
图4 多形性腺瘤与Warthin瘤组间最小值、最大值、均值、第10百分位数、第50百分位数、第90百分位数、第99百分位数的ROC曲线。 图5 多形性腺瘤与Warthin瘤组间偏度的ROC曲线。 图6 多形性腺瘤与恶性肿瘤组间最小值、最大值、均值、第10百分位数、第50百分位数、第90百分位数、第99百分位数的ROC曲线。 图7 多形性腺瘤与恶性肿瘤组间偏度的ROC曲线。
本研究对三类腮腺常见肿瘤的ADC图像进行了直方图分析,结果显示均值在多形性腺瘤与Warthin瘤、多形性腺瘤与恶性肿瘤、Warthin瘤与恶性肿瘤间的差异均具有统计学意义,多形性腺瘤的ADC均值最大,恶性肿瘤次之,Warthin瘤最低,与文献报道基本一致[8-9],进一步证明了ADC对腮腺肿瘤的鉴别诊断具有重要价值。对于多形性腺瘤与Warthin瘤/恶性肿瘤的鉴别来说,共有8个参数的差异具有统计学意义。除均值外,第10百分位数、第50百分位数的诊断效能也十分显著(AUC均大于0.8),其中第10百分位数和第50百分位数对多形性腺瘤与恶性肿瘤的鉴别诊断效能要高于均值。将一列数据按大小排序,第n百分位数表示在这列数据中有n%的数据的值小于或等于这个值[20]。例如在本研究中,多形性腺瘤的第10百分位数是125.17±21.808,可理解为在整个瘤体中,10%区域的ADC灰度值≤125.17。因此直方图分析结果中不同肿瘤间第n百分位数的差异在一定程度上代表了不同肿瘤间瘤体的组织成分不同(肿瘤间的异质性)及瘤体内部的构成或分布不同(肿瘤内部的异质性)。偏度和峰度是描述直方图曲线分布的参数,也是反映肿瘤异质性的较好指标[21-22]。峰度反映的是与正态分布相比此分布的相对尖锐度或平坦度,正峰值表示比正态分布尖锐,负峰值表示比正态分布平坦。偏度是用来衡量数据分布不对称性的指标,偏度为正值表示分布的主体集中在右侧,即绝大多数的值(包括中位数在内)位于平均值的左侧(小于平均值),直观表现为右边的尾部相对于与左边的尾部要长。偏度为负值时则相反。偏度的绝对值越大,分布形态偏移程度越大。本研究结果显示多形性腺瘤与Warthin瘤的偏度均呈负值,恶性肿瘤的偏度值呈正值,可能与恶性肿瘤多数细胞密度较大有关。其中Warthin瘤偏度的绝对值最大,考虑可能与Warthin瘤大多数信号混杂有关[5,23]。
本研究中亦存在许多局限性。第一,Warthin瘤和恶性肿瘤的病例数相对较少。第二,恶性组中包含多种肿瘤亚型,不同病理类型的恶性肿瘤间可能会存在一定的差异性而对结果产生影响。第三,对其他腮腺良性肿瘤(如腮腺基底细胞腺瘤)及恶性肿瘤不同病理类型的分析有待进一步研究。
综上所述,基于ADC的直方图分析可为腮腺常见肿瘤的鉴别诊断提供更多有用信息。均值、第10百分位数、第50百分位数等参数具有良好的鉴别诊断效能,为临床工作中腮腺肿瘤的进一步精确鉴别诊断提供了新的思路和方法。