内镜下支架置入对肝门部胆管癌的治疗评价
陶聪会,聂占国,雷婷,游云,热合曼江,李艳,张建红
肝门部胆管癌(hillar cholangiocarcinoma, HCCA)又称Klatskin瘤,是指侵犯肝总管、左右肝管及其汇合部的胆管粘膜上皮癌。约占胆管癌的50%[1]。在北美每年有将近7 000例患者诊断为HCCA[2],我国目前尚无确切发病率报道,但临床上可见肝门部胆管癌病例逐渐增多。肝门部胆管癌主要的根治方法仍为手术切除,但因肝门部胆管癌特殊的解剖结构及生物学特性,手术切除率低[3],且多数患者就诊时已处于疾病晚期,失去手术根治的机会。即使行根治性切除治疗,预后较差且容易复发[4]。但此时若不进行有效引流,胆汁淤积极易导致内环境紊乱,影响免疫系统及肝、肾等脏器功能状态。文献显示此类患者平均生存期通常是2~5个月[5]。因此,对于不能手术切除或者放弃手术治疗的肝门部胆管癌患者,通过姑息性胆道引流减轻梗阻性黄疸、瘙痒、胆管炎或疼痛等来提高生活质量并延长生存期显得尤为重要[6]。本研究在于探索内镜下行支架置入对肝门部胆管癌的治疗效果,并对单塑料支架及双塑料支架进行疗效的对比。
1 资料与方法
1.1 基本资料
本研究获我院医学伦理委员会批准,回顾性分析2014年1月至2017年1月在新疆军区总医院行ERCP支架置入术的70例HCCA患者的临床资料。其中,男性41例,女性29例,年龄41~92岁,平均(70.8±11.5)岁,有63例成功置入支架。所有患者均经B超、CT、MRCP或ERCP诊断为肝门部胆管癌,且已经失去手术机会或放弃手术治疗。
1.2 入选标准
1.2.1 诊断标准[7]①临床表现:皮肤及巩膜黄染,伴或不伴有皮肤瘙痒、发热、腹痛、体重减轻,小便深黄或大便陶土样改变;②实验室检验:血清总胆红素、直接胆红素、碱性磷酸酶、谷氨酰转肽酶、谷丙转氨酶及谷草转氨酶明显升高,肿瘤标志物(CA-199、CEA等)异常;③影像学检查:经B超、CT、MRI、MPCP、ERCP等检查证实胆道梗阻,且除外胆道结石等良性病变所致的梗阻。
1.2.2 纳入标准 ①结合临床表现、体征、实验室检查及影像学检查诊断为肝门部胆管癌者;②拒绝外科手术或有外科手术禁忌症者;③同意内镜手术治疗并签署同意书。
1.2.3 排除标准 ①合并严重内外科疾病,不能耐受内镜手术治疗者;②凝血功能障碍者;③对碘造影剂过敏者;④术前术后临床资料不完善者。
1.3 方法
1.3.1 术前准备 纳入研究的患者术前均行B超、CT、MRCP明确梗阻部位及类型,并签署手术同意书;观测患者术前临床表现、体征、肝功能指标。
1.3.2 ERCP检查 常规行ERCP,沿导管插入导丝,穿过狭窄部位到达扩张的左、右肝管,如左、右肝管受肿瘤侵犯而狭窄,争取抵达扩张的二级胆管分支。导丝插入成功后,必要时可循导丝插入扩张导管,对狭窄部位进行扩张,置入塑料或金属引流支架。支架的选择根据患者梗阻类型、年龄、经济条件等因素决定。
1.3.3 术后治疗 观测患者术后临床表现、体征、肝功能及术后2 h、24 h血清淀粉酶,并对术后并发症进行统计。
1.3.4 随访 对所有患者进行包括门诊复诊、电话随访等方式的随访,计算患者支架中位通畅期及中位生存期,绘制生存曲线。
我们国家在贸易上发展快速,产品多层次化、多样化、高精尖化,在产品升级改造过程当中,应继续增加其产品的附加值,对产品的新加工力度不断加强,实现全线产品的升级改造,将更多的高精尖技术融合到我们的传统产业当中,加大更多的研发投入,尤其是自主知识产权的开发,要掌握更多的核心技术。例如我们国家正大力投入的芯片技术,增加其投入和科技含量,树立自己的品牌,不断加大生产过程中贸易投入产品的比重,同时减少国产投入的比重,来避免人民币汇率波动以及相应的金融工具改变对出口产品价格的影响,升级改造产品结构就是要提升产品的价格竞争力以及科技含量竞争力。
1.4 观察指标及评价标准
1.4.1 观察指标
①收集记录患者的一般资料、置入支架类型及疗效;②记录患者ERCP前后临床不适症状(腹痛、黄疸、寒战发热、恶心呕吐)的发生情况;③记录患者术前、术后TBIL、ALT、AST、GGT、ALP含量;④记录患者术中出血、穿孔及术后急性胰腺炎、一过性高胰淀粉酶血症、胆道感染发生情况;⑤记录患者术后支架通畅时间及生存时间。
1.4.2 疗效评价
(1)支架置入成功:支架通过胆管狭窄处,有胆汁或造影剂从胆管或支架流出。
(2)有效引流标准:①显效,黄疸迅速消退,术后1周总胆红素下降1/3以上,或两周内降至50 umol/L以下;②有效,黄疸有所下降,术后1周总胆红素下降不足1/3,或两周内未降至50 umol/L以下;③无效,黄疸下降不明显甚至升高[8]。因此术后肝功能指标要记录至术后2周,以判断引流有效率。
(3)支架通畅时间:自患者支架置入至再次出现黄疸或有胆管炎表现或患者死亡,并排除胆管结石等其他疾病。
(4)患者生存时间:自患者手术日至死亡日或随访结束日。
1.5 统计学方法
2 结果
2.1 一般资料
共纳入研究70例患者,按照Bismuth分型[9]分为肝门部胆管癌Ⅱ型10例(14.3%),Ⅲ型29例(41.4%),Ⅳ型31例(44.3%)。症状及体征:黄疸61例(87.1%),腹痛39例(55.7%),寒战发热24例(34.3%),恶心呕吐12例(17.1%),体重减轻13例(18.6%)。
2.2 支架置入前后实验室指标及临床症状比较
70例HCCA患者中成功置入支架63例,成功置入支架HCCA患者术后肝功能各项指标均较术前相比显著降低(P<0.05),见表1;术后各临床症状发生率均较术前明显降低(P<0.05),见表2。
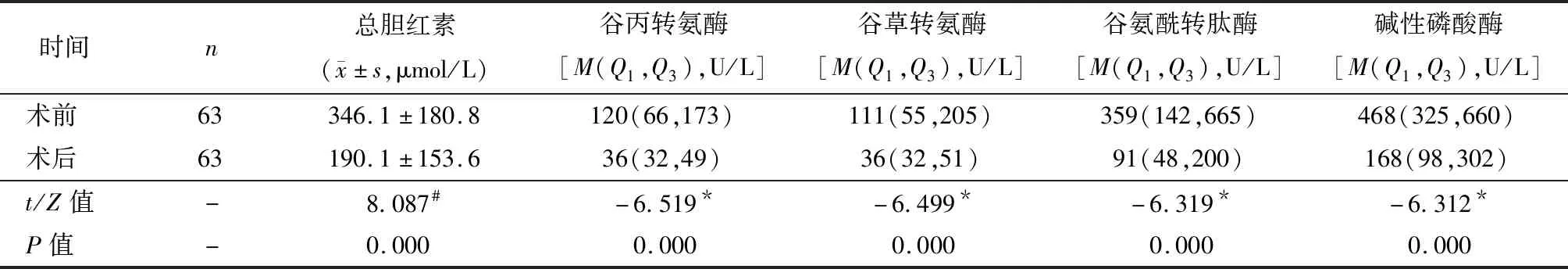
表1 成功置入支架HCCA患者术前与术后实验室指标比较
注:#采用配对样本t检验;*采用Wilcoxon符号秩和检验
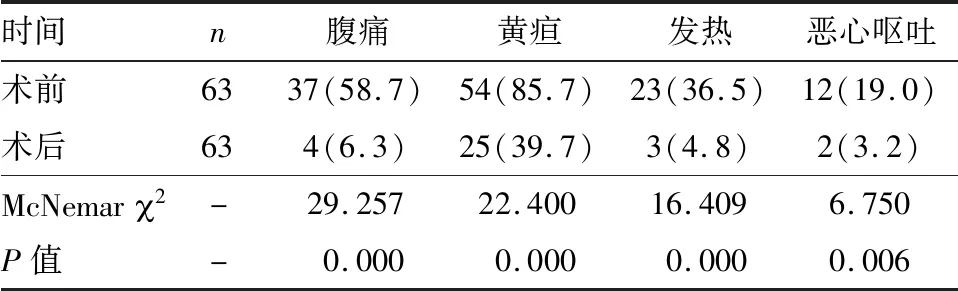
表2 成功置入支架HCCA患者术前与术后临床症状比较 [n(%)]
2.3 单侧、双侧塑料支架置入成功率比较
纳入研究的Ⅱ型肝门部胆管癌均成功放置单侧支架,为避免分型对单、双支架置入的分析结果带来偏倚,在进行单侧、双侧塑料支架对比分析时将Ⅱ型肝门部胆管癌排除。因此,将肝门部胆管癌Ⅲ型和Ⅳ型患者60例,根据置入塑料支架的数量分为单塑料支架组33例,双塑料支架组27例。两组术前对研究结果可能有影响的资料进行对比均无显著性差异,见表3。单塑料支架组支架置入成功31例(93.9%);有2例置入支架失败,均行经皮穿刺胆道引流术。双塑料支架组成功置入支架22例(81.5%);有5例置入失败,其中3例仅置入单侧支架,剩余2例行经皮穿刺胆道引流术。两组置入成功率无统计学差异(连续校正2=1.191,P=0.275)。
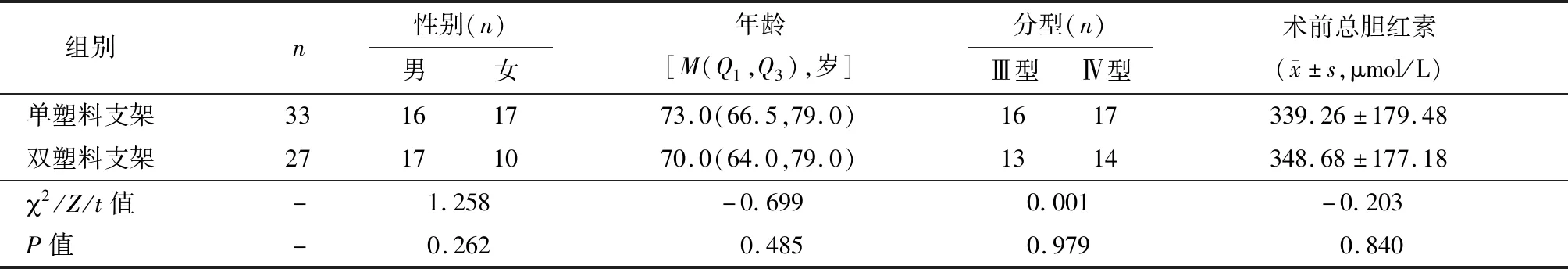
表3 单塑料支架与双塑料支架术前一般资料对比
2.4 成功置入支架患者疗效比较
将成功置入支架的Ⅲ型、Ⅳ型HCCA患者分为单侧塑料支架组(A组)31例、双塑料支架组(B组)22例,A、B两组一般资料进行比较无明显差异,见表4。比较两组的引流有效率、并发症发生率、支架中位通畅期及患者生存期。
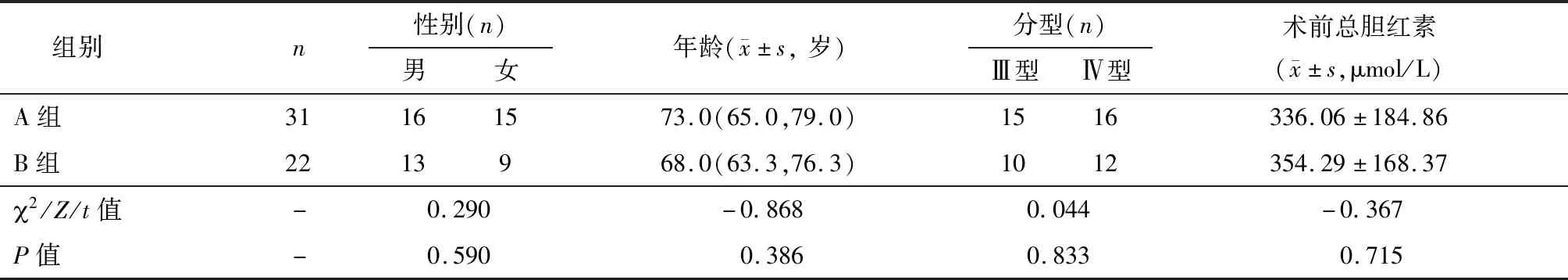
表4 A、B两组一般资料对比
2.4.1 有效引流率 A、B组有效引流率分别为58.1%、72.7%,两组比较无统计学差异(2=1.203,P=0.273)。
2.4.2 并发症 A组发生术后并发症发生率为25.8%(8/31),其中一过性高胰淀粉酶血症1例(3.2%),轻度急性胰腺炎3例(9.7%),胆道感染2例(6.5%),消化道术中出血2例(6.5%);B组并发症发生率为54.5%(12/22),其中一过性高胰淀粉酶血症2例(9.1%),轻度急性胰腺炎4例(18.2%),胆道感染7例(31.8%)。B组术后总体并发症发生率高于A组(2=4.523,P=0.033),其中B组胆道感染的发生率(31.8%)也显著高于A组的6.5%(2=4.212,P=0.040)。
2.4.3 支架中位通畅期及术后中位生存期 63例患者总体中位生存期为249天。A、B两组支架中位通畅期分别为130天、143天,相比无统计学差异(2=3.567,P=0.059); A、B两组生存期分别为233天、267天,比较差异无统计学意义(2=1.494,P=0.222),见图1。
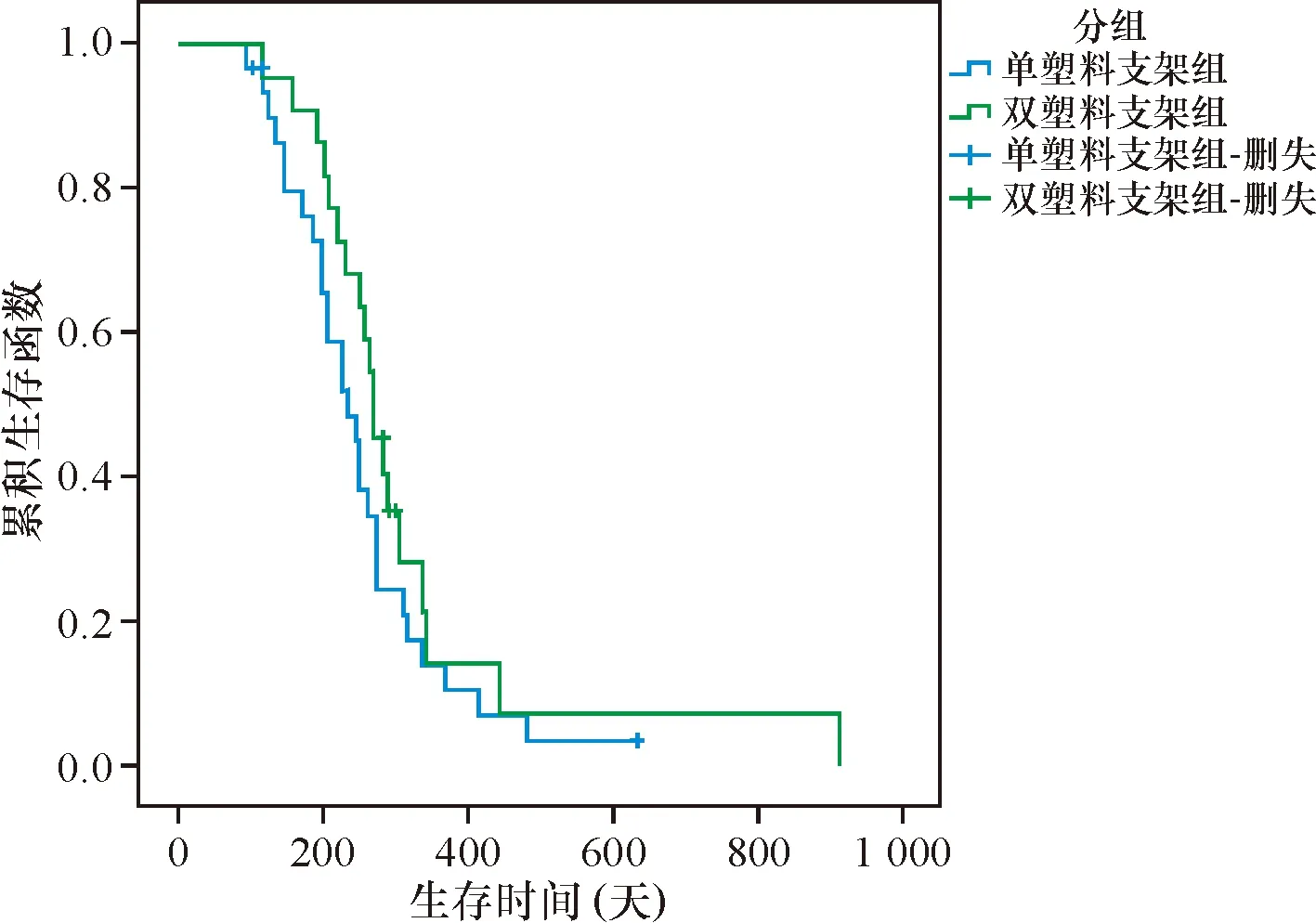
图1 单塑料支架组与双塑料组的Kaplan-Meier生存曲线分析
3 讨论
肝门部胆管癌占全部肝外胆管癌的40%~60%,发病率有逐渐增高趋势。已知的危险因素有原发性硬化性胆管炎、肝吸虫感染、肝内胆管结石,但多数为散发病例,且无明显的刺激因素[2]。因肝门部胆管癌对放化疗不敏感,预后差,长期生存率低,目前的治疗多以姑息性胆道引流为首选。
肝门部胆管癌早期诊断仍具有极大挑战,患者就诊时多以黄疸为主要临床表现,其余可表现为腹痛、恶心呕吐、发热,部分患者可有体重减轻。目前根治性手术切除仍是肝门部胆管癌患者获得长期生存的最有效手段,但由于肝门部解剖结构特殊,手术复杂,且当患者因黄疸就诊时多处于疾病晚期,手术切除率低[3],并且外科手术创伤大,手术治疗费用高、住院时间长、并发症多,ERCP支架内引流术与手术总体生存率相比无统计学差异[10]。同时多数患者高龄并伴有多系统疾病难以耐受手术。内镜下支架置入术具有创伤小、恢复快的优点,且胆汁引流经过人体自然管道,符合生理性胆汁排泄,对消化功能影响小,可减少体液丢失及体内水电解质紊乱的发生[11]。因此内镜下姑息性胆道引流越来越多的应用于临床。
一项前瞻性研究[12]评价了133例胆管癌患者的生存率和质量,结果显示内镜下胆道减压引流能快速改善患者的生活质量。本研究也显示,肝门部胆管癌患者行内镜下支架置入术后,临床症状均明显改善,术后肝功能各项指标均明显下降。因此,内镜下支架置入术对短期内改善患者肝功能、提高生活质量有重大意义。
对于胆管支架类型的选择,自彭式金属支架(SEMS)与塑料支架相比,其优点表现为:内经宽、表面光滑,因此不容易发生堵塞,术后并发症发生率和再介入率相对较低[13]。但金属支架常为永久性置入,且价格昂贵。塑料支架具有价格便宜、临床操作简单、可更换的优点。有学者认为预计生存期超过3个月的患者选用金属支架更具优势[14]。对于应放置支架数量的多少仍存在较多争议。BismuthⅠ型肝门部胆管癌患者多放置单个塑料支架或金属支架即可获得明显引流效果,而对于BismuthⅡ型及以上分型的肝门部胆管癌,肿瘤已侵犯肝总管汇合部及以上,常合并多部位胆管阻塞,左右肝管常不相通,理论上单侧支架置入难以实现胆管的有效引流,但双侧支架置入在临床应用中操作难度较大,当置入一侧支架后,因胆管扩张挤压邻近狭窄胆道,进一步加重周围胆管狭窄及梗阻程度,因此内镜下向邻近胆道置入第二根支架时,操作难度加大,也更容易发生胆道的损伤。本研究对单侧塑料支架组与双侧塑料支架组进行分析,显示双侧塑料支架组术后并发症发生率较高,尤其胆管炎的发生率,这与国内苏树英的一项随机对照研究结果相似[15]。另有研究[16]显示单侧支架置入与双侧支架置入的引流有效率、支架通畅期及患者生存期均无明显差异,本研究得出类似结论。因此认为单侧塑料支架置入可获得与双侧塑料支架置入同样的引流效果。但也有研究得出双侧支架置入的引流有效率明显高于单侧支架置入[17],且有人认为单支架置入常难以实现有效胆汁引流,并有可能因胆汁引流不畅引发严重胆道感染[18]。国内也有研究显示采用双侧胆道引流的通畅时间、生存时间均优于单侧胆道引流[19]。因此,对于选择单侧引流还是双侧引流,目前仍需要多中心的临床试验性研究。倾向于单侧引流的学者多偏向于考虑其操作简单、术后并发症少,而倾向于双侧引流的学者多是倾向于考虑其能保证多个胆道足够的引流减黄。临床中应由经验丰富的医师权衡利弊,针对不同的患者选择不同的引流方案。
肝门部胆管癌Ⅳ型患者胆道梗阻往往较重,内镜下造影剂有时并不能通过梗阻段,导致梗阻段以上胆管不显影,从而支架置入失败。因此对于BismuthⅣ型的晚期患者,部分学者选择经皮胆道引流术行减黄治疗,认为其可以实现多支胆道分别引流,也可减少ERCP术后胆道感染的发生率[20]。但也有人认为经皮穿刺胆道引流与ERCP在减黄效果方面无显著差异,其可作为ERCP失败后的第二选择方案[21]。
综上所述,内镜下支架置入能显著改善患者临床症状及肝功能,并可延长患者生存期。因单塑料支架引流与双塑料支架引流置入成功率及引流有效率相比无明显差异,因此认为对于肝门部胆管癌Ⅲ型和Ⅳ型的晚期患者,置入单侧塑料支架可获得与双塑料支架同样的引流效果。该研究为回顾性分析,对于不同分型肝门部胆管癌引流方式的选择,仍需要大样本多中心随机对照实验的进一步对比研究。

