FS-LASIK联合快速角膜胶原交联术矫正高度近视的疗效观察
郑春晖,安 阳,吴 曦,何 伟
作者单位:(110032)中国辽宁省沈阳市,沈阳何氏眼科医院有限公司
0 引言
飞秒激光制瓣准分子激光原位角膜磨镶术(femtosecond laser in situ keratomileusis,FS-LASIK)以其良好的安全性和有效性成为目前矫正屈光不正的主流角膜屈光手术之一[1-3]。但是,部分高度近视患者术后发生屈光回退,少数患者发生角膜扩张甚至圆锥角膜等并发症,严重影响患者术后的视力和生活质量。近年研究发现,角膜胶原交联技术(corneal collagen cross-linking,CXL)可以增强角膜硬度,提高角膜生物力学稳定性,应用于LASIK术后继发的角膜扩张及圆锥角膜治疗,可以延缓和阻止病情的进展[4-5]。Kanellopoulos[6]报道高风险的 LASIK 患者(如近视度数高、角膜薄、角膜曲率高、年龄偏小等)预防性地联合角膜胶原交联术对于术后屈光回退和潜在角膜扩张是一种安全有效的附加治疗方式。基于以上背景,本研究对高度近视患者行FS-LASIK联合角膜胶原交联术并进行临床观察,现将结果报告如下。
1 对象和方法
1.1 对象 前瞻性自身对照研究。选取2017-06/09在我院屈光中心拟行手术治疗的高度近视患者42例81眼,其中男17例32眼,女25例49眼;年龄18~40(平均20.1±3.6)岁;术前裸眼视力(LogMAR)1.44±0.18,等效球镜度数(spherical equivalent,SE)-8.01±1.23D,角膜厚度 525.33±30.42μm。纳入标准:SE>-6.00D,配戴软性角膜接触镜者停戴1wk以上,硬性角膜接触镜者停戴1mo以上,合并以下一点或几点:(1)角膜曲率>46D;(2)术中预留角膜基质床厚度<280μm;(3)12μm<角膜后表面高度<16μm(Pentacam眼前节分析仪);(4)年龄≤18岁;(5)角膜散光>2.0D;(6)角膜不对称散光。排除既往有眼部手术史、合并其它眼部疾病及全身器质性病变者。本研究经医院医学伦理委员会批准,所有患者均有自愿摘除眼镜的愿望并签署书面知情同意书。1.2方法
1.2.1 术前检查 术前,所有患者均进行裸眼视力(UCVA)、主觉验光、散瞳验光、裂隙灯显微镜等检查,并采用Pentacam眼前节分析仪测量角膜曲率、角膜最薄点后表面高度、角膜最薄点厚度、矫正眼压、角膜内皮细胞密度(endothelial cell density,ECD)。
1.2.2 手术方法 术前常规手术消毒、铺孔巾、角膜表面麻醉,采用Intralaser FS150kHz飞秒激光制作角膜瓣,厚度100~110μm,直径8.5cm,边切角度90°。掀瓣器将角膜瓣掀开,应用MEL90准分子激光机行角膜基质层消融。用Vibex Xtra核黄素溶液反复完整填充角膜基质床,浸泡时间90s,平衡盐溶液冲洗角膜基质床,复位角膜瓣。通过紫外线交联机进行紫外光连续照射角膜90s,照度 30mW/cm2,总能量为 2.7J/cm2[7-8]。术毕配戴角膜绷带镜,滴妥布霉素地塞米松滴眼液1滴,戴透明眼罩。术后1d摘除角膜绷带镜,裂隙灯显微镜下观察角膜瓣复位情况。所有手术均由同一位有经验的眼科医师操作。
1.2.3 随访观察 分别于术后1d,1wk,1、3、6mo复查时进行UCVA、电脑验光、Pentacam眼前节分析仪、裂隙灯显微镜等检查,并观察术后角膜瓣皱褶、角膜瓣移位、角膜上皮下雾状混浊(haze)等并发症发生情况。haze分级根据Fantes(1990)标准:0级:无混浊;0.5级:裂隙灯下仔细分辨能看出;1级:裂隙灯下能看出,但不影响视力;2级:影响视力,但不影响观察虹膜纹理;3级:影响观察虹膜纹理;4级:不能窥见虹膜纹理。
统计学分析:采用SPSS17.0软件进行统计学分析。计量资料均符合正态分布,采用珋x±s表示,手术前后各个时间点的比较采用重复测量数据方差分析,进一步两两比较采用LSD-t检验。术后不同时间的预矫等效球镜度数与实际矫正度数的相关性应用线性回归分析。以P<0.05为差异有统计学意义。
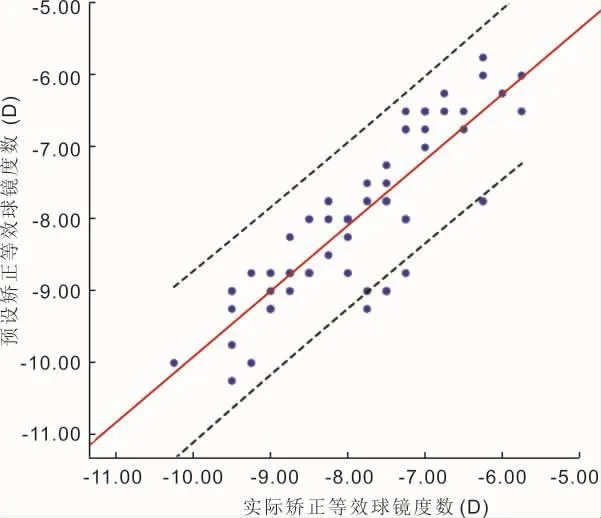
图1 术后6mo时实际矫正的等效球镜度数与术前预设矫正的等效球镜度数的相关性。

表1 术后UCVA分布情况 眼
2 结果
2.1 手术前后视力的比较 术前、术后 1d,1wk,1、3、6mo,本组患者 UCVA(LogMAR)分别为 1.44±0.18、0.01±0.05、-0.02±0.42、-0.02±0.04、-0.03±0.04、-0.03±0.04,差异有统计学意义(F=1266.96,P<0.001)。术后UCVA较术前显著改善,但术后各时间点UCVA比较差异均无统计学意义(P>0.05)。术后1d,95%术眼UCVA≥0.8;术后1wk~6mo,100%术眼 UCVA≥0.8(表 1)。
2.2 手术前后屈光度的比较 术前、术后1d,1wk,1、3、6mo,本组患者 SE 分别为-8.01±1.23、0.86±0.55、0.56±0.39、0.55±0.45、-0.06±0.48、-0.06±0.54D,差异有统计学意义(F=832.68,P<0.001)。术后SE较术前显著改善,但术后各时间点SE比较差异均无统计学意义(P>0.05)。术后6mo,本组患者SE为-0.51~-1.00D者8眼(10%),-0.14~-0.50D 者 18眼(22%),-0.13~0.13D者24眼(30%),0.14~0.50D 者 27眼(33%),0.51~1.00D者4眼(5%),其中85%(69/81)术眼 SE≤±0.5D,100%(81/81)术眼SE≤±1.0D,且本组患者实际矫正的等效球镜度数与术前预设矫正的等效球镜度数呈正相关(R2=0.730,P<0.05),见图 1。
2.3 手术前后角膜形态各参数的比较 手术前后,本组患者角膜曲率、角膜最薄点厚度比较,差异均有统计学意义(P<0.001),角膜最陡峭曲率由术前44.23±0.80D下降到术后6mo 37.39±1.17D,角膜最平坦曲率由术前42.87±0.61D下降到术后6mo 36.84±0.99D,但术后各时间点角膜曲率值比较差异无统计学意义(P>0.05);术后1d角膜最薄点厚度分别与术后1wk,1、3mo比较,差异均有统计学意义(P<0.05),术后其余时间点比较无统计学差异(P>0.05)。手术前后,本组患者角膜最薄点后表面高度和ECD比较,差异均无统计学意义(P>0.05),见表2。
表2 手术前后角膜形态参数的比较
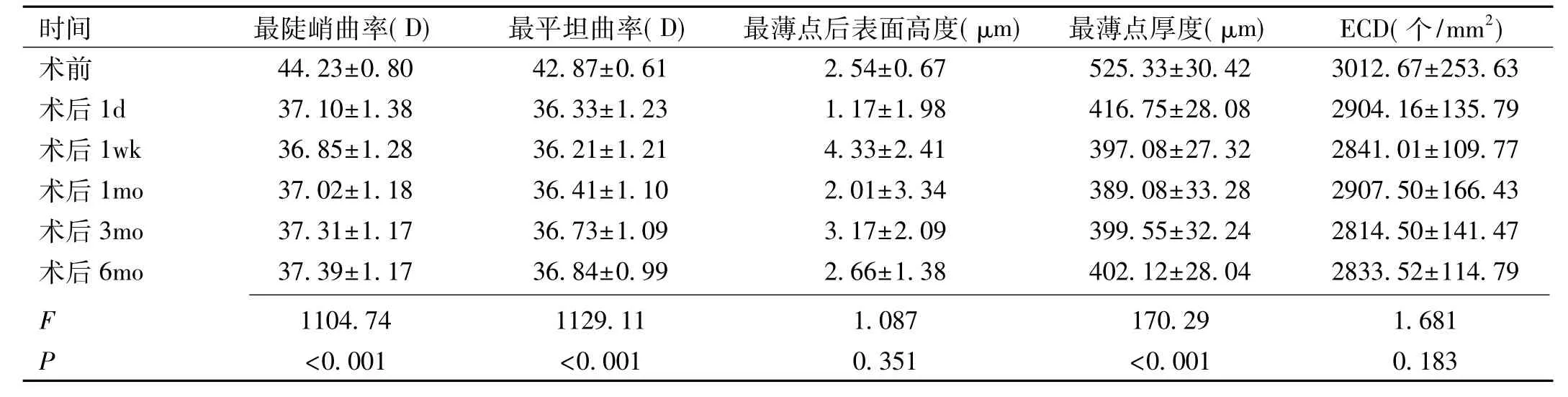
表2 手术前后角膜形态参数的比较
时间 最陡峭曲率(D) 最平坦曲率(D) 最薄点后表面高度(μm) 最薄点厚度(μm) ECD(个/mm2)术前 44.23±0.80 42.87±0.61 2.54±0.67 525.33±30.42 3012.67±253.63术后 1d 37.10±1.38 36.33±1.23 1.17±1.98 416.75±28.08 2904.16±135.79术后 1wk 36.85±1.28 36.21±1.21 4.33±2.41 397.08±27.32 2841.01±109.77术后 1mo 37.02±1.18 36.41±1.10 2.01±3.34 389.08±33.28 2907.50±166.43术后 3mo 37.31±1.17 36.73±1.09 3.17±2.09 399.55±32.24 2814.50±141.47术后 6mo 37.39±1.17 36.84±0.99 2.66±1.38 402.12±28.04 2833.52±114.79 F 1104.74 1129.11 1.087 170.29 1.681 P<0.001 <0.001 0.351 <0.001 0.183
2.4 手术前后矫正眼压的比较 术前、术后1wk,1、3、6mo,本组患者矫正眼压分别为 17.77±2.16、16.51±0.37、16.79±2.04、16.53±0.40、16.69±0.41mmHg,差异有统计学意义(F=7.858,P<0.001),但术后各时间点矫正眼压比较差异均无统计学意义(P>0.05)。
2.5 并发症情况 多数患者术后有畏光、流泪等眼部刺激症状,一般于术后6~24h缓解;术后1mo内,65眼(80%)出现0~1级 haze,2眼(2%)出现 1~2级 haze,3~6mo时逐渐减轻。本组患者术后未出现角膜感染、严重的非感染性炎症及角膜瓣相关并发症。
3 讨论
高度近视患者行LASIK术后更容易发生屈光回退和角膜扩张等严重并发症[9]。LASIK手术由于对角膜基质层进行切削,导致角膜生物力学结构的完整性遭到破坏,特别是对于高度近视患者,术中会切削更多的角膜基质,角膜的抗张强度进一步降低,角膜进行性向前膨隆的几率增加,更容易发生屈光回退[10]。Randleman 等[11]研究显示高度近视、顿挫型圆锥角膜及残留较少的基质床厚度是LASIK术后发生医源性角膜扩张(PLK)的高风险因子。推测高度近视患者术中由于需要矫正的度数高,切削角膜基质多,使得剩余基质床厚度(RSB)较少,而且深基质层生物力学稳定性弱于前基质层,更容易发生PLK。近年来,角膜胶原交联技术进入临床实践,广泛应用于圆锥角膜的治疗,并已经应用于LASIK术后角膜扩张的治疗[4,12]。其主要原理是核黄素(维生素 B2)作用于角膜,在紫外光的活化下产生活性氧成份。这种光化学反应过程使得角膜基质胶原蛋白产生聚合反应,从而改变了角膜的生物力学特性,使角膜更加坚硬。LASIK术联合角膜胶原交联术可以通过增加角膜的生物力学稳定性有效地预防屈光回退和角膜扩张的发生发展。本研究应用FS-LASIK联合快速角膜胶原交联术治疗高度近视,并对其治疗效果进行临床观察。
本研究显示,术后6mo本组患者UCVA(LogMAR)由术前1.44±0.18提高到-0.03±0.04,术后 1d,95%术眼UCVA≥0.8;术后 1wk~6mo,100%术眼 UCVA≥0.8。上述结果表明手术治疗的有效性。术后早期视力恢复慢可能与角膜炎症反应、角膜水肿及角膜基质层间混浊有关。我们发现,术后6mo时28%(23/81)术眼视力提高1行,2%(2/81)术眼视力提高2行,无视力降低,显示了手术的安全性。线性回归分析发现,术后6mo本组患者实际矫正的等效球镜度数与术前预设矫正的等效球镜度数十分相近,显示了手术具有较好的可预测性。术后6mo 85%术眼SE≤±0.5D,100%术眼 SE≤±1.0D,屈光状态稳定,体现了手术的稳定性。Kanellopoulos等[13]研究显示预防性的角膜胶原交联术联合LASIK术相比单纯的LASIK术可预测性更好,并能提高屈光度和角膜曲率的稳定性,而且具有很好的安全性和有效性。术后6mo,本组患者角膜曲率及最薄点厚度较术前明显下降,术后各时间点角膜曲率值比较均无显著差异,术后1d角膜最薄点厚度偏厚,与术后1wk,1、3mo比较均有统计学差异(P<0.05),但术后其余时间点比较均无差异。分析可能是由于术后早期角膜炎性反应及角膜水肿,使得测出的角膜厚度偏厚,随着时间的延长角膜厚度趋向平稳。本组患者角膜最薄点后表面高度手术前后无统计学差异,表明术后角膜形态相对较稳定,术后矫正眼压均低于术前,但术后各时间点矫正眼压之间比较差异均无统计学意义,这与既往研究结果一致[14-15]。本研究采用快速交联法,在保证角膜内皮和眼内组织安全的前提下,提高紫外线照度,但照射时间大幅缩短,光化学作用基本相同。术后ECD与术前比较无统计学差异,表明快速角膜胶原交联术安全、有效。
综上所述,高度近视患者行FS-LASIK联合快速角膜胶原交联术是安全、有效的,并且能使术后角膜形态和屈光度更加稳定,可预测性好。然而,即使选择联合手术,临床治疗中对于高度近视患者也要严格把控手术的适应证。但本研究样本量少,随访时间较短,仍有待于进一步进行大样本的长期研究探讨联合手术的疗效。

