头颅磁共振成像联合数字减影血管造影在基底动脉尖综合征诊断中的应用价值
梁 慧,谭 军
(1.焦作市第二人民医院神经内科,河南 焦作 454000;2.新乡医学院第三附属医院神经内科,河南 新乡 453003)
基底动脉尖综合征(top of basilar syndrome,TOBS)是一种特殊类型的脑梗死,系基底动脉尖端及其分支供血区血液循环障碍导致丘脑、枕叶等出现缺血性损害的临床综合征[1-2]。该病临床表现多种多样,容易误诊、漏诊,且起病急、病情凶险,致残率及病死率高,早期诊断及治疗尤为重要[3]。随着医学影像技术的不断发展,尤其是头部磁共振成像(magnetic resonance imaging,MRI)的临床应用,使得TOBS的诊断率显著提高[4]。本研究通过回顾性分析42例TOBS患者的临床资料,探讨头颅MRI联合数字减影血管造影(digital subtraction angiography,DSA)在TOBS诊断中的应用价值。
1 资料与方法
1.1 一般资料选择2015年6月至2018年6月焦作市第二人民医院收治的42例TOBS患者为研究对象,其中男29例,女13例;年龄37~79(59.21±9.86)岁;合并症:高血压32例,糖尿病15例,高脂血症14例,反复脑梗死8例;有吸烟、饮酒史者18例;临床表现:意识障碍23例,眼球运动障碍21例,眩晕11例,瞳孔异常17例,运动障碍14例,言语障碍13例,感觉障碍3例;发病时间<6 h者(超急性期)17例,6~72 h者(急性期)25例。患者均于入院24 h内完成头部MRI及DSA检查。
1.2 检查方法
1.2.1 MRI检查采用GE Signa 1.5T MRI扫描仪(美国GE公司)及8通道头部线圈。42例患者均行头颅T1WI(轴位、矢状位、冠状位)、轴位T2WI及弥散加权成像(diffusion-weighted imaging,DWI)扫描,12例患者加做磁共振血管造影(magnetic resonance angiography,MRA)检查。扫描参数:T1WI:应用快速自旋回波(fast spin echo,FSE)-增强液体衰减反转恢复序列(fluid attenuated inversion recovery,FLAIR),重复时间(time repeat,TR)1 854 ms,回波时间(time echo,TE)24.2 ms,反转时间(time of inverse,TI)750 ms;T2WI-FLAIR:TR 8 000 ms,TE 132 ms,TI 2 000 ms。DWI:应用回波平面序列(echo planer imaging,EPI),TR 5 499 ms,TE 107 ms,层厚6.0 mm,层距1.5 mm,矩阵128×128,视野22 cm×22 cm,b值=1 000 s·mm-2。3D-TOF MRA:TR 21.0 ms,TE 2.6 ms,层厚 1.4 mm,翻转角20°,矩阵256×192,视野24 cm×24 cm。
1.2.2 DSA检查应用美国GE公司Advantx Dlx LC+数字减影血管造影系统,均采用Seldinger技术经右股动脉穿刺行全脑血管造影。主动脉弓对比剂团注总量30 mL,速率18 mL·s-1;主动脉对比剂团注总量为7 mL,速率为3 mL·s-1,采集矩阵 512×512。
1.3 诊断标准急性起病;有高血压、糖尿病、高脂血症、吸烟、饮酒等危险因素;症状表现有意识障碍、瞳孔异常、眼球运动障碍、眩晕呕吐、肢体瘫痪等;查体显示存在丘脑、中脑、枕叶等受损体征。影像诊断:存在上述情况,且中脑DWI显示程度不一的高信号,并伴丘脑、枕叶等部位DWI高信号;DSA显示基底动脉及分支血管狭窄、闭塞。
1.4 治疗方法患者入院后均积极予以抗血小板聚集、改善微循环、营养神经、脱水等治疗。
2 结果
2.1 MRI表现42例患者均为多发性脑梗死,病灶数目2~5个。病灶部位:基底节区10例(23.81%),丘脑17例(40.48%),中脑12例(28.57%),桥脑32例(76.19%),小脑32(76.19%),桥小脑脚2例(4.76%),枕叶15例(35.71%),颞叶内侧面12例(28.57%);其中双侧同时受累31例,包括丘脑7例(16.67%)、小脑7例(16.67%)、颞叶内侧面5例(16.13%)、枕叶5例(16.13%)、中脑4例(9.52%)、基底节3例(7.14%)。17例超急性期患者中,12例MRI平扫仅显示多发陈旧性病变(未见责任病灶),5例可见长T1、T2信号影;25例急性期患者,MRI平扫可见程度不一的责任病灶,但难以与陈旧病变进行区分;DWI序列显示,所有患者责任病灶呈不同程度高信号改变,而陈旧病变呈低信号影,容易相互区分(图1A、图1B)。
12例患者行3D-TOF MRA检查显示基底动脉尖端血管形态、血流信号改变。10例基底动脉尖部狭窄患者中,6例合并右大脑后动脉走形纤细,2例左侧椎动脉起始部狭窄,2例基底动脉顶端交叉部狭窄,2例基底动脉血流信号异常,并合并基底动脉尖部纤细(图1C)。
2.2 DSA表现DSA显示29例患者基底动脉远端狭窄闭塞,其中12例同时伴左右大脑后动脉不显影,9例同时伴右侧大脑后动脉不显影,8例伴左侧大脑后动脉不显影;8例双侧椎动脉到小脑后下动脉远处闭塞;5例单侧椎动脉闭塞。
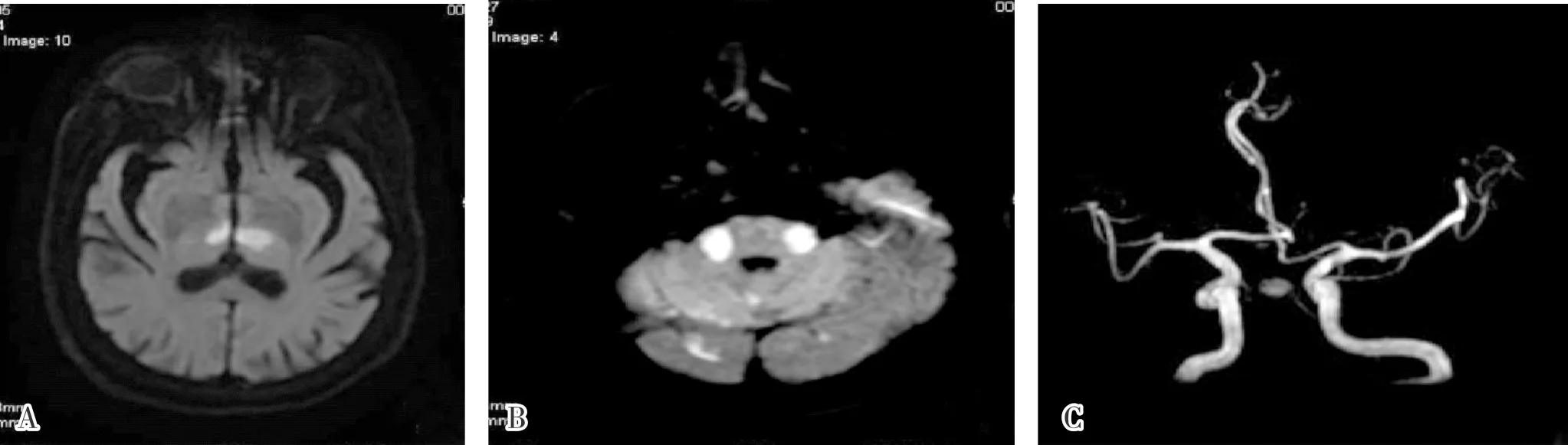
A、B:DWI显示脑干及双侧丘脑、小脑区异常高信号;C:3D-TOF MRA显示基底动脉重度狭窄。
图1 TOBS患者MRI表现
Fig.1 MRI manifestations of TOBS patients

图2 DSA显示左侧大脑后动脉闭塞
Fig.2 DSA manifestations of TOBS patients
3 讨论
基底动脉尖是指基底动脉及其分支组成的“干”字样血管结构,以丘脑、中脑、枕叶等为供血部位。TOBS是由多种因素引起的该区域血液循环障碍而导致的脑梗死,高血压、糖尿病等是其危险因素[5]。由于解剖部位特殊,TOBS患者病死率较普通类型脑梗死更高[6]。
TOBS影像学表现具有特征性,病灶常多发且呈对称性分布,以丘脑、小脑、枕叶等为常见部位[7]。双侧丘脑梗死是常见特征,病灶位于丘脑中心,呈蝶形异常信号。本组42例患者中,31例(73.81%)双侧同时受累,与既往报道[8]接近。因TOBS常累及多支血管,临床表现复杂多变,早期诊断比较困难。而该病起病急、病情变化快,患者预后较差。有研究报道,TOBS严重致残率为23%,病死率高达42%,而超早期溶栓治疗有助于降低致残率和病死率[9-10],故早期明确诊断、及时治疗是改善患者预后的关键。
MRI是脑血管疾病诊断的重要影像学方法,其诊断TOBS主要依靠DWI技术。MR-DWI能够从分子水平描述组织内水分子弥散运动的生物学特征,反映脑缺血微观变化,当脑缺血达到阈值时,细胞内水分子增加,细胞出现肿胀,细胞外间隙减小,进而使得缺血区水分子运动减弱,其DWI呈高信号[11]。故DWI较常规MRI能够有效区分新旧脑梗死,对超急性期脑梗死诊断的敏感度可达100%,特异度也高达86%[12]。本组17例超急性期患者中,12例MRI平扫仅显示多发陈旧性病变,未见责任病灶;而DWI显示出所有责任病灶。MRA是一种基于血流特性的脑血管成像方法,具有无创、操作简便、无需对比剂等优点,其作为MRI检查的重要补充,可显示血管狭窄、闭塞情况,为诊断提供依据[13]。本组12例患者行3D-TOF MRA检查显示,基底动脉尖端血管形态、血流信号改变,结合MRI平扫及DWI检查有助于明确病变血管狭窄情况、缺血范围。
DSA是基底动脉狭窄评价的主要手段[14]。本组患者DSA显示均存在动脉狭窄闭塞。在行DSA检查之外,还应行MRI平扫及DWI检查来排除陈旧性脑梗死、大面积脑梗死,预防术后出血。MRI联合DSA诊断TOBS,可明确病变部位,区分新旧梗死,了解基底动脉等血管狭窄、缺血情况等,为临床诊断提供全面信息,有利于早期诊断、及时治疗。
综上所述,MRI联合DSA检查诊断TOBS,不仅能够明确病变部位,还能较好地获取血管狭窄情况及缺血范围,在临床诊治中有重要的应用价值。

