拔牙窝内即刻植入Bio-Oss颗粒联合Bio-Gide胶原膜表面覆盖在磨牙区拔牙中的应用
孙守娟,胡秋斌,赵然
(中山市博爱医院口腔科, 广东 中山 528400)
种植牙为临床修复缺失牙的标准术式,其具有美观、舒适、咀嚼效率高等优势,可促进缺失牙患者咬合功能恢复。随着种植牙的广泛应用,发现牙齿拔出后牙槽骨功能性刺激丧失,出现不可逆吸收,导致种植牙牙槽骨高、宽度减少,加之软组织也会出现明显萎缩,不利于后期种植牙治疗[1]。因此,拔牙过程中采取有效措施避免或减少牙槽骨吸收,保证种植区具备良好骨质及充足骨量,以期为种植牙治疗创造良好条件。相关研究指出,拔牙过程中行拔牙位点保存术,有助于减少骨量丢失及软组织萎缩,为后期种植牙提供良好条件[2]。本研究选取60例磨牙区拔牙患者,分析拔牙窝内即刻植入Bio-Oss颗粒,并于表面覆盖Bio-Gide胶原膜在磨牙区拔牙中的应用效果。结果如下。
1 资料与方法
1.1 临床资料
选取2016年1月~2018年6月我院60例磨牙区拔牙患者,依据随机数字表法分组,各30例。其中观察组男16例,女14例,年龄19~60岁,平均年龄(39.45±10.12)岁;对照组男17例,女13例,年龄20~60岁,平均年龄(40.02±9.82)岁。两组年龄、性别等资料均衡可比(P>0.05)。本研究经我院医学伦理委员会审核批准。
1.2 选例标准
1.2.1纳入标准 (1)因牙体病、牙外伤或根尖病等所致无望保留的磨牙;(2)良好口腔卫生,且依从性良好,可配合医生完成治疗;(3)临床检查无拔牙禁忌症;(3)均对本研究知情同意,并自愿签署同意书。
1.2.2排除标准 (1)存在食物及药物过敏史者;(2)既往头颈部放射治疗史者;(3)吸烟者;(4)长期服用影响骨再生药物、非甾体抗炎药、皮质类固醇、双磷酸盐等)者;(5)伴有慢性或系统疾病者;(6)患牙伴有急性感染者;(7)合并血液传染性疾病者;(8)伴有自身免疫缺陷性疾病者;(9)伴有心血管疾病者;(10)合并恶性肿瘤者;(11)妊娠期、哺乳期女性;(12)伴有精神类疾病,无法配合本研究者。
1.3 方法
两组均行磨牙区拔牙,具体如下:局部浸润麻醉或阻滞麻醉,常规消毒铺巾;分离牙龈,微创拔牙,牙周膜以环切刀切断,分根法轻柔拔除牙根,避免颊舌向摇动,尽量保留舌、颊侧牙槽骨壁完整性,注意避免软、硬组织的损伤;采用刮匙去除拔牙窝内根尖脓肿、肉芽及感染组织后,以生理盐水行彻底冲洗,直至拔牙窝流出鲜红色血液;于此基础上,观察组于拔牙窝内即刻植入Bio-Oss颗粒,拔牙窝完全填充,植入高度与牙槽嵴顶平齐或高出0.5 mm左右,Bio-Gide胶原膜覆盖拔牙创口表面,胶原膜妥善缝合固定,两侧牙龈拉拢缝合;对照组于拔牙后压迫止血或缝合。术后均常规予以抗生素3 d,术后7~10 d拆线,6个月后复查,行锥形束CT(CBCT)检查。
1.4 观察指标
(1)随访3~6个月,观察两组有无并发症发生、牙槽骨外形、拔牙切口及牙龈愈合情况。(2)拔牙6个月后,新骨轮廓及骨密度,①牙槽骨新骨轮廓评价[3]:牙槽骨明显凹陷,需骨组织增量为0分;牙槽骨略凹陷或低平,但无需骨组织增量为1分;缺牙区轮廓协调自然为2分;②骨密度参照Zarb分类标准计分[4]:Ⅳ级以上为0分,Ⅲ级为1分,Ⅰ~Ⅱ级为2分。(3)拔牙前后牙槽骨宽度、高度,利用CBCT配套软件测量拔牙前、拔牙后6个月牙槽骨宽度及高度。
1.5 统计学方法

2 结 果
2.1 临床疗效
两组拔牙后均无并发症发生,拔牙伤口愈合良好。1个月,患者牙龈基本愈合,拔牙伤口关闭;3~6个月,对照组颊舌侧牙龈愈合,但牙槽骨外形较拔牙前缩窄,牙槽骨宽、高度则减少,特别是颊侧凹陷显著;观察组胶原膜被牙龈覆盖,颊舌侧牙龈呈平台状愈合,牙槽骨外形丰满
2.2 术后6个月情况
观察组新骨轮廓、骨密度评分较对照组高(P<0.05)。见表1。
2.3 拔牙前后牙槽骨宽度、高度
两组拔牙前牙槽骨宽度、高度相比,无明显差异(P>0.05);两组拔牙后6个月牙槽骨宽度、高度均较拔牙前有所下降,但观察组高于对照组(P<0.05)。见表2。

表1 两组术后6个月情况对比分)

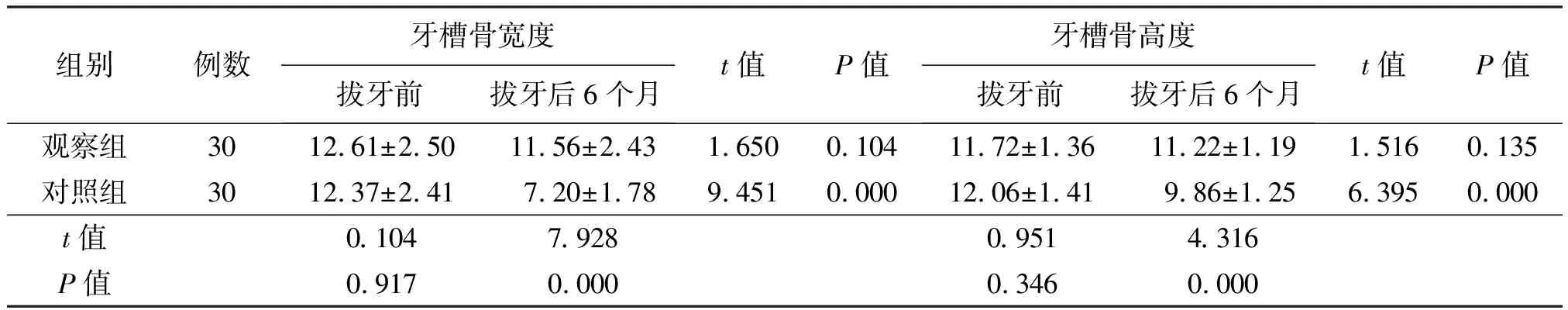
组别例数牙槽骨宽度拔牙前拔牙后6个月t值P值牙槽骨高度拔牙前拔牙后6个月t值P值观察组3012.61±2.5011.56±2.431.6500.10411.72±1.3611.22±1.191.5160.135对照组3012.37±2.417.20±1.789.4510.00012.06±1.419.86±1.256.3950.000t值0.1047.9280.9514.316P值0.9170.0000.3460.000
3 讨 论
种植位点骨量充足为种植牙开展先决条件,也是保证种植牙成功关键因素,但临床工作中,磨牙区拔牙后,拔牙位点牙槽骨吸收明显,种植位点牙槽骨明显缺损,骨量不足,致使种植牙无法开展,限制了种植牙的应用。近年来,随着种植牙技术逐渐普及,拔牙后牙槽骨吸收现象逐渐受到临床高度重视。研究指出,位点保存技术可通过拔牙同期的拔牙窝干预,预防拔牙后牙槽骨吸收,促进新骨形成,最大限度保存牙槽骨密度、高度及宽度[5]。本研究尝试采用位点保存技术,磨牙区拔牙即刻于拔牙窝内植入Bio-Oss颗粒联合Bio-Gide胶原膜表面覆盖,同时对比传统拔牙技术,观察其保存牙槽骨效果。
牙槽窝内新骨形成、外部牙槽骨宽度与高度丧失为拔牙窝愈合重要步骤。研究表明,拔牙后拔牙窝自然愈合时,新生的牙槽骨质量不佳,新骨钙化差;且拔牙后早期牙槽骨吸收明显,3个月后牙槽骨吸收量高达75%左右[6]。新骨钙化差、密度低,会对种植体植入稳定性造成一定影响,而牙槽骨高度下降可致使种植位点骨缺损,同时还可引起牙龈乳头退缩,种植修复后美学效果不佳。此外,良好的种植位点要求牙槽骨具有较高骨质密度及适当高度外,还要求牙槽骨具有足够宽度。国外学者指出,种植体植入牙槽骨后,舌侧、颊侧骨板厚度需满足“临界厚度”,即种植体舌侧、颊侧牙槽骨骨板厚度至少需保留1.8 mm,才可保证种植牙成功及远期效果[7]。然而,拔牙窝在自然愈合状态下愈合6个月,牙槽骨水平方向吸收可达4.4 mm。本研究中,磨牙区拔牙患者拔牙后于拔牙窝内即刻植入Bio-Oss颗粒联合Bio-Gide胶原膜表面覆盖,结果显示两组拔牙后6个月牙槽骨宽度、高度均较拔牙前虽均有所下降,但观察组下降程度低于对照组,且新骨轮廓、骨密度评分均高于对照组,充分说明磨牙区拔牙患者拔牙后于拔牙窝内即刻植入Bio-Oss颗粒联合Bio-Gide胶原膜表面覆盖,可显著减少因拔牙造成的牙槽骨吸收,维持拔牙位点骨量,增强新骨密度,效果较为显著。Bio-Oss颗粒作为一种源自牛天然骨无机材料的异种移植物,化学成分、宏观及微观多孔结构与人体骨无机结构类似,生物相容性良好,骨引导作用较强,但吸收替代率低,其填充于拔牙窝,可促进骨组织新生。但相关研究指出,磨牙区拔牙后,组织水肿,张力增大,易出现部分软组织开裂,致使植骨材料及胶原膜直接暴露于口腔中,引起细菌聚集,影响Bio-Oss颗粒发挥骨引导作用,造成骨再生量减少[8]。本研究于拔牙窝内即刻植入Bio-Oss颗粒后表面覆盖Bio-Gide胶原膜,Bio-Gide胶原膜是一种可吸收胶原膜,可有效减少上述情况发生,进一步提高治疗效果。
综上所述,磨牙区拔牙患者拔牙后于拔牙窝内即刻植入Bio-Oss颗粒联合Bio-Gide胶原膜表面覆盖,可显著减少因拔牙造成的牙槽骨吸收,维持拔牙位点骨量,为后期种植牙修复提供良好位点条件,且安全性高,在临床治疗中具有重要意义。但本研究样本量较小,无法完全排除选择性偏倚因素,还需临床扩大样本量,作进一步证实。

