苯巴比妥联合地西泮治疗小儿热性惊厥的有效性与安全性分析
苏韩
(贵州省威宁县人民医院 贵州 威宁 553100)
热性惊厥是一种高发于婴幼儿的神经系统疾病,是儿科常见的急症,通常在上呼吸道感染或感染性疾病的发病初期、患儿体温超过38℃后出现,患儿发病后会出现局部或全身肌群强制性或阵挛性抽搐、意识障碍等表现,严重者长时间发作或反复发作,将危及到生命安全,若不及时治疗不仅会留下严重后遗症,甚至会影响患儿智力的发育与身体健康[1]。本文选取2016年10月—2018年10月期间收治的80例小儿热性惊厥患者,试探究苯巴比妥与地西泮联合应用在小儿热性惊厥治疗中的安全性与有效性。
1.资料与方法
1.1 一般资料
选取2016年10月—2018年10月期间收治的80例小儿热性惊厥患者,以随机法将患儿分入对照组、研究组,各有40例。具体资料:研究组:男21例,女19例;年龄6个月~4岁,平均(2.34±0.32)岁。对照组:男22例,女18例;年龄4个月~5岁,平均(2.67±0.16)岁。将患儿平均年龄与性别比例进行组间对比,P>0.05,差异均无统计学意义,两组之间可采取统计学对比。
1.2 方法
患儿入院后均先采取物理降温、吸氧、抗感染等基础治疗,若患儿呼吸衰竭则为其使用呼吸兴奋剂。未免患儿咬伤舌头,应在其口中放置牙垫;为避免其窒息,应为其保持仰卧体位,松开衣领,口中分泌物需勤加清除。在此基础上,对照组单用使用苯巴比妥,研究组联合使用苯巴比妥与地西泮,两种药物的用法用量为:①苯巴比妥:肌肉注射,每日4~6次,每次100~200mg,连续1周;②地西泮:静脉注射,每日2次,每次根据患儿体重使用0.5mg/kg,速率为0.3mg/分钟,若患儿病情严重可酌情增加用量,但单日最大剂量不得超过4mg,连续1周。
1.3 观察指标
比较两组的治疗效果与不良反应率。治疗效果可参照如下标准评估:①显效:患儿体温降至正常水平,惊厥停止且在10分钟内未再次发生;②有效:患儿体温虽未降至正常水平但已稍有降低,惊厥停止;③无效:患儿体温无变化,惊厥未停止。治疗总有效率=(显效例数+有效例数)/总例数×100%[2]。
1.4 统计学方法
本研究选择了80例小儿热性惊厥患者,这些研究对象的临床数据需正确录入至SPSS19.0版统计学软件中进行检验。计数资料表示为(n,%),行χ2检验。P<0.05表示差异有统计学意义。
2.结果
2.1 疗效
研究组获得了90%的治疗总有效率,比对照组65%的治疗总有效率高,差异有统计学意义(P<0.05),见表1。

表1 疗效对比[n(%)]
2.2 不良反应
研究组仅有5%的不良反应率,比对照组25%的不良反应率低,差异有统计学意义(P<0.05),见表2。
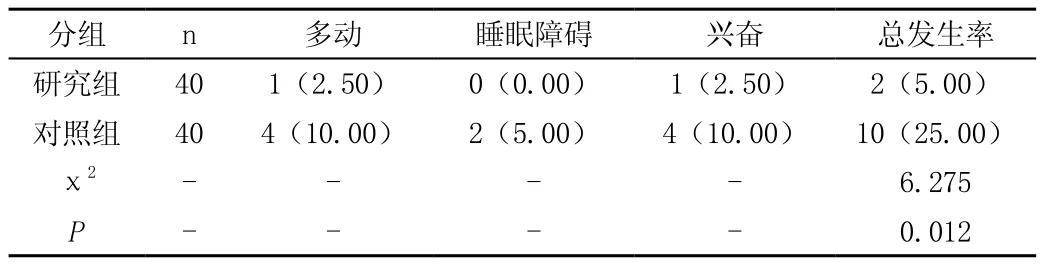
表2 不良反应率的对比[n(%)]
3.讨论
作为一种神经系统疾病,热性惊厥高发于18~22个月的婴幼儿,儿童期热性惊厥的发病率约为4%左右[3]。此病发病机制较为复杂,传统治疗方法为使用抗癫痫药物,但是脑神经尚未发育成熟的患儿若长期使用容易出现不良反应,因此临床尝试以苯巴比妥这种长效的镇静安眠药物来快速、长效地进行抗惊厥治疗。但是从结果中对照组低于研究组的治疗效果(65%vs95%)可以发现,单用苯巴比妥所取得的效果并不理想;并且苯巴比妥容易引发多动、睡眠障碍、兴奋等不良反应,单用安全性不高,这一点从结果中研究组低于对照组的不良反应率(5%vs25%)得到证实;而研究组联用苯巴比妥与地西泮两种药物,地西泮作为苯二氮卓类药物,可以镇静催眠、使患儿肌肉松弛,同样具有抗惊厥的作用,这两种药物共同使用可以发挥出药物的协同作用,使谷氨酸具有的兴奋作用受到抑制,从而抑制中枢神经间的单突触或多突触传递,减少惊厥的发作,二者联用不仅不良反应没有增加,安全性反而有所提高[4]。
综上,地西泮与苯巴比妥联合治疗小儿热性惊厥具有非常显著的安全性与有效性,临床应为患儿联合应用这两种药物。

