内固定术与人工关节置换术治疗老年髋部骨折的临床效果观察
陈仁浩
【摘要】 目的:比较老年髋部骨折患者内固定术与人工关节置换术治疗的效果。方法:选取2015年12月-2018年11月笔者所在医院收治的64例老年髋部骨折患者,分别经内固定术(内固定组)及人工关节置换术(人工关节组)治疗。比较两组手术相关指标、术后并發症发生率、术后3个月髋关节功能评分的随访结果。结果:两组患者的手术持续时间,术中出血量、术中及术后输血总量、术后引流量比较,差异均无统计学意义(P>0.05);内固定组下地负重时间晚于人工关节组,且术后并发症发生率高于人工关节组,差异均有统计学意义(P<0.05)。术后3个月随访,人工关节组患者的髋关节功能恢复效果优于内固定组,差异有统计学意义(P<0.05)。结论:老年髋部骨折患者经人工关节置换术后并发症更少,髋关节功能恢复更好。
【关键词】 髋部骨折; 内固定术; 人工关节置换术; 老年患者
doi:10.14033/j.cnki.cfmr.2019.13.012 文献标识码 B 文章编号 1674-6805(2019)13-00-03
Clinical Effect Observation of Internal Fixation and Artificial Joint Replacement in the Treatment of Hip Fracture in Elderly Patients/CHEN Renhao.//Chinese and Foreign Medical Research,2019,17(13):28-30
【Abstract】 Objective:To analyze the effect of internal fixation and artificial joint replacement in the treatment of elderly patients with hip fracture.
Method:A total of 64 cases of elderly patients with hip fracture from December 2015 to November 2018 in our hospital were treated with internal fixation(internal fixation group) and artificial joint replacement(artificial joint group).Compared the related indexes of operation,incidence of postoperative complications,the 3 months after operation follow-up results about hip function score.Result:Compared the duration of operation,intraoperative blood loss,intraoperative and postoperative blood transfusion,postoperative drainage between the two groups,the differences were not statistically significant(P>0.05).While the load bearing time of the internal fixation group was later than that of the artificial joint group and the complication rate of postoperative complications was higher than that of the artificial joint group,the differences were statistically significant(P<0.05).The follow-up results of hip function score at 3 months after operation showed that the effect of hip function recovery in the artificial joint group was better than that in the internal fixation group,and the difference was statistically significant(P<0.05).Conclusion:Elderly patients with hip fracture have fewer complications and better recovery of hip function after artificial joint replacement.
【Key words】 Hip fracture; Internal fixation; Artificial joint replacement; Elderly patients
First-authors address:Beijing Zhongguancun Hospital,Beijing 100190,China
髋部骨折发生率约为全身骨折发生率的3.5%[1]。以往针对老年髋部骨折,临床上多考虑老年患者存在骨质疏松及体质弱的情况而采用保守疗法。近年来经评估后,对有适应证的老年患者越来越多采用了骨科手术治疗[2-3]。笔者对所在医院64例老年髋部骨折患者的临床资料进行回顾性分析,现将结果报告如下。
1 资料与方法
1.1 一般资料
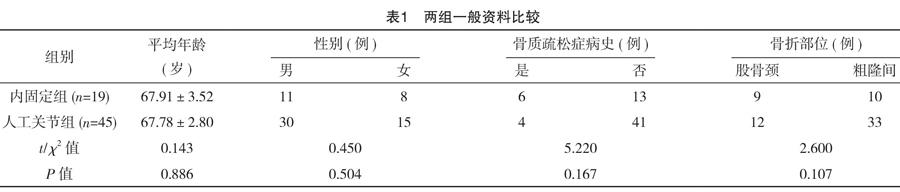
选取2015年12月-2018年11月笔者所在医院收治的64例老年髋部骨折患者。纳入标准:(1)年龄≥60岁;(2)骨折部位:股骨颈或粗隆间骨折;(3)首诊患者。排除标准:(1)既往髋部骨折病史或手术史;(2)肿瘤、糖尿病、免疫系统疾病等特定原因所致骨折;(3)临床资料不完整,不符合统计分析要求。患者采用不同治疗方式,分别接受内固定手术(内固定组,n=19)及人工关节置换术(人工关节组,n=45)。两组患者的年龄、性别、骨质疏松症病史、骨折部位等一般资料比较,差异无统计学意义(P>0.05),见表1。
1.2 方法
1.2.1 术前 积极术前准备。充分了解骨质状况,掌握骨折病变;备齐手术所需器械(材质、型号),常规备血。预防性抗生素治疗,并继续服用基础疾病的治疗药物,例如控制血压(血压<160/90 mm Hg),骨质疏松症患者继续服用二磷酸盐和钙剂。根据患者具体病情确定手术方案。
1.2.2 手术 (1)手术类型包括加压螺纹钉内固定术、Gammar钉内固定术、人工股骨头置换术和人工全髋关节置换术。(2)全麻或硬膜外麻醉下施行手术。内固定组采用内固定术:于股骨大粗隆下作切口,在X线透视下穿入导向器和导针,并依次拧入空心加压螺纹钉或髓内钉。人工关节组采用人工关节置换术:于患髋外侧做Hardinge小切口,于阔筋膜张肌与臂中肌的间隙进刀、切开关节囊以暴露股骨颈或髋臼,离断并取出股骨头,植入人工假体。(3)经X线透视下确定内固定钉或置换关节的安装合格后,测试假体稳定性及关节活动性。常规冲洗、搁置引流管,关闭伤口。(4)引流至术后2 d即可酌情拔管。常规监测心电和生命体征。常规予抗生素和低分子肝素钙皮下注射。(5)术后2 d可酌情进行床上肢体的平移活动。置入假体患者于术后7 d,内固定术患者于术后6~8周可借助双拐离床并酌情负重活动。
1.3 观察指标及评价标准
观察比较两组手术持续时间、术中出血量、术中及术后输血总量、术后引流量、术后下地负重时间、术后并发症,术后第3个月随访髋关节功能的改善情况(采用Harris髋关节功能评分表评估)。随访方式包括患者到门诊复查及电话随访。Harris髋关节功能评分标准:(1)疼痛:分为无痛、完全残废、卧床不起、跛行和静息痛,分值0~44分;(2)功能:评价步态(跛行、支持物辅助)日常活动能力,分值0~11分;(3)畸形:評价屈曲挛缩的程度,内收、伸展内旋的角度,肢体长度的相差值,分值1~4分;(4)运动范围:评价运动时屈曲、外展、屈曲外旋、伸展外旋和外展。指标值=运动度数×相应系数,由总分数×0.05来决定运动范围总分级。总分值在0~9分为差,10~29分为一般,30~39分为良,40~44分为优,比较优良率。
1.4 统计学处理
采用SPSS 19.0统计学软件分析数据。计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,等级资料采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关指标比较
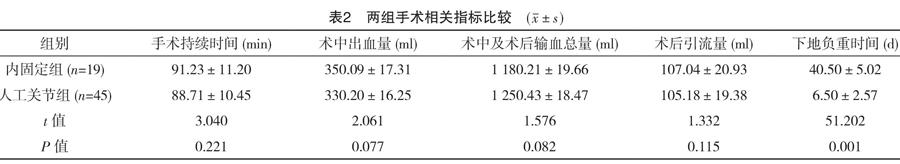
两组手术持续时间、术中出血量、术中及术后输血总量、术后引流量比较,差异无统计学意义(P>0.05)。但内固定组患者下地负重时间晚于人工关节组,差异有统计学意义(P<0.05),见表2。
2.2 两组术后并发症比较
内固定组术后并发症的发生率为31.58%(6/19),包括内固定装置松动1例,内固定装置损坏不能用1例,骨折不愈合1例,其他与手术无关的不良事件3例(坠积性肺炎1例,下肢深静脉血栓1例,因心血管意外死亡1例)。人工关节组术后并发症的发生率为8.89%(4/45),包括假体脱位1例,假体松动、下沉1例,其他与手术无关的不良事件2例(坠积性肺炎1例,下肢深静脉血栓1例)。人工关节组术后并发症发生率低于内固定组,差异有统计学意义(字2=8.99,P<0.05)。上述并发症中,对假体脱位采取闭合复位;假体松动经X线确诊后予取出后行二期置换术;其他合并症均经对症处理后得到纠正。
2.3 两组髋关节功能评分结果比较
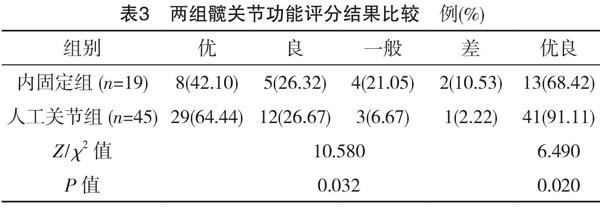
对患者均随访3个月,两组均无失访患者。多数患者髋关节活动能力均有一定程度的改善,可恢复直立行走。人工关节组患者髋关节功能优良率高于内固定组,差异有统计学意义(P<0.05),见表3。
3 讨论
对髋部骨折患者的治疗目的是最大限度恢复其髋关节功能[4]。对于老年髋部骨折患者不但需缓解疼痛、恢复其髋关节功能,还需综合其基础疾病、术前体质状况来制定手术方案,也要尊重患者及家属意愿,并结合其经济条件来确定最终术式和手术所需器材(厂家、型号等)。
本研究结果发现,两组在术中出血量、术中和术后输血总量,手术持续时间,术后引流量方面进行比较,差异均无统计学意义(P>0.05)。这一结果说明,内固定术及人工关节置换术对老年患者的创伤性较小。本研究如上结果与文献[5-7]报道基本一致。但本研究结果发现,人工关节组患者术后的下地负重时间更早(P<0.05)。随访结果发现,人工关节组髋关节功能恢复情况优于内固定组(P<0.05),表明行人工关节置换术可显著改善髋部关节功能。
髋部骨折患者经内固定术后可能出现内固定松动、断钉或螺钉切割股骨头至穿孔、股骨折端愈合不良、股骨头缺血性坏死等并发症[8-10]。而人工关节置换术后并发症发生率较低[11-13]。在本研究结果中,人工关节组患者术后的并发症发生率低于内固定组(P<0.05),患者的恢复情况更佳,治疗效果更理想。在本研究中,两组均为老年髋部骨折患者,本身体质偏差,加之骨折后需一定时间内卧床休息和制动,因此一部分老年患者可能因护理不当而出现了坠积性肺炎等合并症。笔者认为,对于原有骨质疏松症的老年患者来说,围术期需尤其警惕出现骨折处再骨折和术后内固定不稳定等并发症。
综上,无绝对手术禁忌证的老年髋部骨折患者均可采用合适的手术治疗方案。但随着假体植入的时间延长和老年患者自身体质的减退,术后患者需定期到院复查。
参考文献
[1]刘承鸿,陈震东,黄世桥,等.股骨近端防旋髓内钉内固定与髋关节置换治疗高龄骨质疏松性股骨粗隆间骨折患者的疗效及围术期处理[J].中国老年学杂志,2018,38(13):3149-3151.
[2]戴军,赵鉴非,佟刚.老年髋部骨折内固定与人工髋关节置换术的临床疗效比较[J].创伤外科杂志,2016,11(2):105-108.
[3]侯颖周.老年髋部骨折行内固定术与人工髋关节置换术的临床对比研究[J].中国卫生标准管理,2016,7(8):65-66.
[4]杨明轩,罗志强,刘昊楠,等.内固定与全髋关节置换治疗移位型股骨颈骨折的中期疗效[J].实用医学杂志,2017,33(10):1651-1655.
[5]周锦春,陈哲峰,宋黄鹤,等.全髋关节置换与内固定治疗老年移位型股骨颈骨折的远期疗效及費用比较[J].中华创伤骨科杂志,2015,17(2):114-117.
[6]徐斌,王群,金华,等.空心钉内固定和关节置换术治疗移位型股骨颈骨折的成本效用分析[J].中华医学杂志,2017,97(21):1650.
[7]金天明,黄燕.髋关节置换手术与动力髋螺钉内固定治疗移位型股骨颈骨折的疗效比较[J].中国现代医学杂志,2017,27(23):112-116.
[8]郑佐慧,谭志伟,冯经旺,等.内固定与人工髋关节置换术治疗老年髋部骨折的疗效及经济性比较[J].山西医药杂志,2017,46(15):1841-1843.
[9]孙友强,邵敏,何伟,等.人工关节置换与内固定修复老年股骨转子间骨折的Meta分析[J].中国组织工程研究,2016,20(13):1954-1960.
[10]吴畏,李波.内固定和关节置换治疗高龄股骨转子间骨折的疗效比较[J].中华创伤杂志,2015,31(6):537-539.
[11]岳玲,丁薇,綦珂,等.老年髋部骨折后肺部感染危险因素分析[J].中国临床保健杂志,2016,19(3):282-284.
[12]曾国华,谢泰安,刘胜元,等.老年髋部骨折行内固定术与人工髋关节置换术的效果比较[J].浙江临床医学,2015,17(12):2140-2141.
[13]王旌晶,邹永根,唐燕红,等.人工关节置换与内固定治疗老年股骨粗隆间骨折的疗效[J].中国老年学杂志,2018,13(14):44-46.

